




偏头痛是一种常见的原发性头痛,特征性表现为发作性、一侧或双侧中重度搏动样头痛,可伴有恶心、呕吐,声、光刺激或日常活动可加重,环境安静、休息可使缓解,一般持续4~72小时。
中医学认为偏头痛多属内伤头痛。头为清阳之府,三阳经脉均循于头,厥阴肝经与督脉会于颠顶,五脏六腑之阴精、阳气皆上奉于头,故凡经络脏腑之病变皆可发生头痛;若风寒湿热之邪外袭,或痰浊、瘀血阻滞,致使经气上干于清道,不得运行,则壅遏而痛。
1.肝郁气滞,上扰清窍
盖肝体阴而用阳,内藏相火,若见青春期或女性月经期,情志不舒,肝气郁结,气机阻滞,或气郁日久化火,循经上扰清窍,发为本病。素体肝肾阴亏,阴不制阳,以致肝阳升动太过,上扰清空,亦可致头痛发作。
2.气血瘀滞,血运不畅
素有气机阻滞,或因于外伤,血行不畅,产生血瘀,瘀血阻络,气血不通,不通则痛,亦为本病发病的重要病因。
3.痰浊阻络,清窍不利
中土失运,津液失布,痰浊内生,上扰清空,清窍不利,清阳遏阻,而发为本病。若中焦虚衰,气血生化乏源,上气不足,血虚不足为脑髓所用,脑脉失养,亦可致头痛。
西医病因尚不明确,可能与下列因素有关。
1.内因
本病具有遗传易感性,约60%的患者有家族史。女性多于男性,多在青春期发病,月经期易发作,妊娠期或绝经后发作减少或停止,提示内分泌和代谢因素参与其发病。
2.外因
本病与环境因素有关。偏头痛发作可由某些食物和药物所诱发。食物包括含酪胺的奶酪、含亚硝酸盐的肉类和腌制食品、含苯乙胺的巧克力、含谷氨酸钠的食品添加剂及葡萄酒等;药物包括口服避孕药和血管扩张剂(如硝酸甘油)等。另外,强光、过劳、应激、睡眠过度或过少、紧张、情绪不稳等均可能诱发本病。
3.血管学说
血管学说认为偏头痛是原发性血管疾病,由血管舒缩功能障碍引起。颅内血管收缩引起偏头痛先兆症状,随后颅外、颅内血管扩张导致搏动性的头痛产生。
4.神经学说
神经学说认为偏头痛是原发性神经功能紊乱性疾病。偏头痛先兆是由皮层扩展性抑制引起。
5.三叉神经血管学说
三叉神经血管学说是目前的主流学说,认为三叉神经节损害可能是偏头痛产生的神经基础。当三叉神经节及其纤维受刺激后,可引起P物质、降钙素基因相关肽和其他神经肽释放增加,引起血管扩张而出现搏动性头痛,还可使血管通透性增加,血浆蛋白渗出,产生无菌性炎症,刺激痛觉纤维传入中枢,形成恶性循环。
6.视网膜-丘脑-皮质机制
偏头痛是一种与感觉模式失调有关的疾病,如偏头痛患者在发作前对光、声、触觉和嗅觉敏感。
本病多起病于儿童和青春期,中青年期达发病高峰,女性多见,常有遗传背景。
本型是最常见类型,无任何先兆,头痛性质和有先兆偏头痛相似。女性多见,常与月经有明显的关系。发作频率高,易合并药物过度使用性头痛。
本型约占10%。发作前数小时至数日可有前驱症状(如倦怠、注意力不集中和打哈欠等),在头痛之前或头痛发生时,常以可逆的局灶性神经系统症状为先兆(如视觉、感觉、言语和运动的缺损症状或刺激症状)。最常见的为视觉先兆,如视物模糊、暗点、闪光、视物变形、黑蒙、短暂单眼盲或双眼的一侧视野盲等;其次为感觉先兆,言语和运动先兆少见。先兆症状一般在5~20分钟内逐渐形成,持续不超过60分钟;头痛在先兆同时或先兆的60分钟内发生,表现为一侧或双侧额颞部或眶后搏动性头痛,常伴有恶心、恶吐、畏光或畏声、面色苍白或出汗、多尿、易激惹、气味恐怖及疲劳感等。活动可使头痛加重,睡眠后可缓解。头痛可持续4~72小时。消退后常有疲劳、倦怠、烦躁、无力和食欲差等,1~2日后常好转。
1.伴典型先兆的偏头痛性头痛
本型为最常见的有先兆偏头痛类型,先兆表现为完全可逆的视觉、感觉或言语症状,无肢体无力表现。与先兆同时或先兆后60分钟内出现符合偏头痛特征的头痛,即为伴典型先兆的偏头痛性头痛。若与先兆同时或先兆后60分钟内发生的头痛表现不符合偏头痛特征,则称为伴典型先兆的非偏头痛性头痛;当先兆后60分钟内不出现头痛,则称为典型先兆不伴头痛。
2.偏瘫性偏头痛
本型临床少见。先兆除必须有运动无力症状外,还应包括视觉、感觉和言语三种先兆之一,先兆症状持续5分钟至24小时,症状呈完全可逆性,在先兆同时或先兆60分钟内出现符合偏头痛特征的头痛。如果该类型患者的一级或二级亲属中,至少有一人具有包括运动无力的偏头痛先兆,则为家族性偏瘫型偏头痛;若无,则称为散发性偏瘫性偏头痛。
3.基底型偏头痛
先兆症状明显源自脑干和双侧大脑半球,临床可见构音障碍、眩晕、耳鸣、听力减退、复视、双眼鼻侧及颞侧视野同时出现视觉症状、共济失调、意识障碍、双侧同时出现感觉异常,但无运动无力症状。在先兆同时或先兆60分钟内出现符合偏头痛特征的头痛,常伴恶心、呕吐。
本型头痛伴有反复发生的完全可逆的单眼视觉障碍,包括闪烁、暗点或失明。在偏头痛发作间期眼科检查正常。
本型可视为偏头痛等位症,可见周期性呕吐、反复发作的腹部疼痛伴恶心呕吐,即腹型偏头痛、良性儿童期发作性眩晕。发作时不伴有头痛,随着时间的推移可发生偏头痛。
1.慢性偏头痛
偏头痛每月发作超过15天,连续3个月或3个月以上,并排除药物过量引起的头痛。
2.偏头痛持续状态
偏头痛发作持续时间≥72小时,疼痛程度较严重,但其间可因睡眠可或药物应用,获得短暂缓解。
3.无梗死的持续先兆
此指有先兆偏头痛患者在一次发作中出现一种先兆或多种先兆症状持续1周以上,多为双侧性;本次发作其他症状与以往发作类似;须神经影像学排除脑梗死病灶。
4.偏头痛性脑梗死
极少数情况下在偏头痛先兆症状后出现颅内相应供血区域的缺血性梗死,此先兆症状持续60分钟以上,且缺血性梗死灶为神经影像学所证实,称为偏头痛性脑梗死。
5.偏头痛诱发的痫样发作
极少数情况下偏头痛先兆症状可触发痫性发作,且痫性发作发生在先兆中或后1小时以内。
根据偏头痛发作类型、家族史和神经系统检查,通常可做出临床诊断。脑部CT、CTA、MRI、MRA检查可以排除脑血管疾病、颅内动脉瘤和占位性病变等颅内器质性疾病。下面介绍IHS(2020年)偏头痛诊断标准。
1.无先兆偏头痛诊断标准
(1)符合(2)~(4)特征的至少5次发作。
(2)头痛发作(未经治疗或治疗无效)持续4~72小时。
(3)至少有下列中2项头痛特征:①单侧性;②搏动性;③中或重度头痛;④日常活动(如步行或上楼梯)会加重头痛,或头痛导致日常活动受限。
(4)头痛过程中至少伴有下列1项:①恶心和呕吐;②畏光和畏声。
(5)不能归因于其他疾病的头痛。
2.伴典型先兆的偏头痛性头痛诊断标准
(1)符合(2)~(4)特征的至少2次发作。
(2)先兆至少有下列中的1种表现,但没有运动无力症状:①完全可逆的视觉症状,包括阳性表现(如闪光、亮点或亮线)和阴性表现(如视野缺损);②完全可逆的感觉异常,包括阳性表现(如针刺感)和阴性表现(如麻木);③完全可逆的言语功能障碍。
(3)至少满足以下2项:①同向视觉症状和单侧感觉症状;②至少1个先兆症状逐渐发展的过程≥5分钟,和不同的先兆症状接连发生,过程≥5分钟;③每个先兆症状持续5~60分钟。
(4)在先兆症状同时或先兆发生后60分钟内出现头痛,头痛符合无先兆偏头痛诊断标准中的(2)~(4)项。
(5)不能归因于其他疾病。
3.慢性偏头痛诊断标准
(1)头痛符合无先兆偏头痛诊断标准中的(3)和(4)项,且每月发作超过15天,持续3个月以上。
(2)不能归因于其他疾病。
1.丛集性头痛
本病是较少见的一侧眼眶周围发作性剧烈疼痛,持续15分钟至3小时,发作从隔天1次到每日8次。本病具有反复密集发作的特点,但始终为单侧头痛,常伴有同侧结膜充血、流泪、流涕、前额和面部出汗和Horner综合征等。男性多见,大多没有家族史。
2.紧张型头痛
本病是双侧枕部或全头部紧缩性或压迫性头痛,常为持续性,很少伴有恶心、呕吐,部分病例也可表现为阵发性、搏动性头痛。多见于青、中年女性,情绪障碍或心理因素可加重头痛症状。
3.Tolosa-Hunt综合征
本病以往称痛性眼肌麻痹,为阵发性眼球后及眶周的顽固性胀痛、刺痛或撕裂样疼痛,伴随动眼、滑车和展神经麻痹,眼肌麻痹可与疼痛同时出现或疼痛发作后两周出现,MRI或活检可发现海绵窦、眶上裂或眼眶内有肉芽肿病变。本病持续数周后能自行缓解,但易于复发,适当的糖皮激素治疗可使疼痛和眼肌麻痹在72小时内缓解。
4.症状性偏头痛
本病是缘于头颈部血管性或非血管性病变的头痛。临床上也可表现为类似偏头痛性质的头痛,但缺乏典型偏头痛发作过程,大部分病例有局灶性神经功能缺失或刺激症状,颅脑影像学检查可显示病灶。
5.药物过度使用性头痛
本病属于继发性头痛,头痛发生与药物过度使用有关,头痛在药物停止使用后2个月内缓解或回到原来的头痛模式。
本病治疗包括药物治疗和非药物治疗,目的是减轻或终止头痛发作,缓解伴发症状,预防头痛复发。
偏头痛,中医学亦称“偏头风”或“脑风”,属“内伤头痛”范畴,其病因病机多为肝经郁滞,化风化火,特别是风、火、痰、瘀互为因果;其次为痰从湿生,阻滞中焦,以致清阳不升,浊阴不降,发为头痛;或肝肾阴亏,水不涵木,肝阳上亢,上攻头目发为头痛。
1.气滞血瘀型
主症:头痛发作频繁或日久不愈,痛有定处,如锥如刺,面色晦暗,舌质暗红或有瘀斑,脉弦紧。
治法:活血化瘀,行气止痛。
方药:通窍活血汤加味。桃仁12g,红花12g,川芎20g,赤芍12g,郁金12g,细辛6g,白芷15g,全蝎5g(研冲),土鳖虫10g,老葱20g,柴胡10g,白蒺藜12g,夏枯草10g,僵蚕10g,甘草6g,麝香0.3g(研冲)。
2.肝阳上亢型
主症:头部胀痛,时伴眩晕,面部潮红,心烦易怒或伴肢体麻木,或畏光、畏声,舌质暗苔薄,脉弦有力。
治法:平肝潜阳,息风止痛。
方药:天麻钩藤饮加减。天麻10g,钩藤20g,杜仲10g,牛膝15g,石决明30g,茺蔚子20g,茯神15g,夜交藤15g,夏枯草10g,蒺藜12g,黄芩10g,栀子10g。
3.风痰阻络型
主症:头痛连及目眶,沉重如裹,搏动钻痛,时发时止,缠绵不已,胸闷呕恶,舌胖苔腻,脉滑。
治法:化痰通络,祛风止痛。
方药:芎辛导痰汤加减,川芎15g,细辛8g,胆南星10g,陈皮10g,茯苓15g,半夏15g,枳壳10g,白芷20g,蔓荆子10g,蝉蜕6g,天麻10g,甘草6g。
4.风火痹络型
主症:头痛而胀,甚则头痛如裂,面红目赤,畏光、畏声,恶风身热,舌质红,苔黄,脉滑数。
治法:疏风清热,通络止痛。
方药:芎芷石膏汤加味,川芎20g,白芷20g,菊花12g,石膏20g,羌活12g,柴胡10g,藁本12g,蝉蜕6g,僵蚕10g,赤芍12g,甘草6g。
中成药:天麻丸、头痛宁、正天丸、太极通天液、镇脑宁、复方羊角片、天菊脑安胶囊、养血清脑颗粒、头痛定糖浆等。
中药制剂:川芎嗪注射液、天麻素注射液、灯盏花细辛注射液、柴胡注射液、当归注射液等。
主穴:风池、列缺、合谷、太阳、百会、内关等。
配穴:外关、太冲、太溪、足三里、关元、三阴交、阳陵泉等。
1.发作期治疗
为了取得最佳疗效,通常应在症状起始时立即服药。药物治疗包括非特异性止痛药如非甾体抗炎药(NSAIDs)和阿片类药物,特异性药物包括麦角类制剂和曲普坦类药物。药物选择应根据头痛的程度、伴随症状、既往用药情况等综合考虑,可采用阶梯法、分层选药,进行个体化治疗。
(1)轻-中度头痛:可单用NSAIDs,如阿司匹林、萘普生、布洛芬等可有效,如无效再用偏头痛特异性治疗药物。阿片类制剂对偏头痛急性发作亦有效,但具有成瘾性,不推荐常规应用。
(2)中-重度头痛:严重发作可直接选用特异性治疗药物(表3-2),部分患者虽有严重头痛但以往发作对NSAIDs反应良好者,仍可选用NSAIDs。麦角胺类适用于发作持续时间长的患者。应注意麦角胺类和曲普坦类药物的不良反应,大量长期应用可引起高血压和肢体缺血坏死;严重高血压、心脏病和孕妇患者禁用。
表3-2 特异性治疗药物
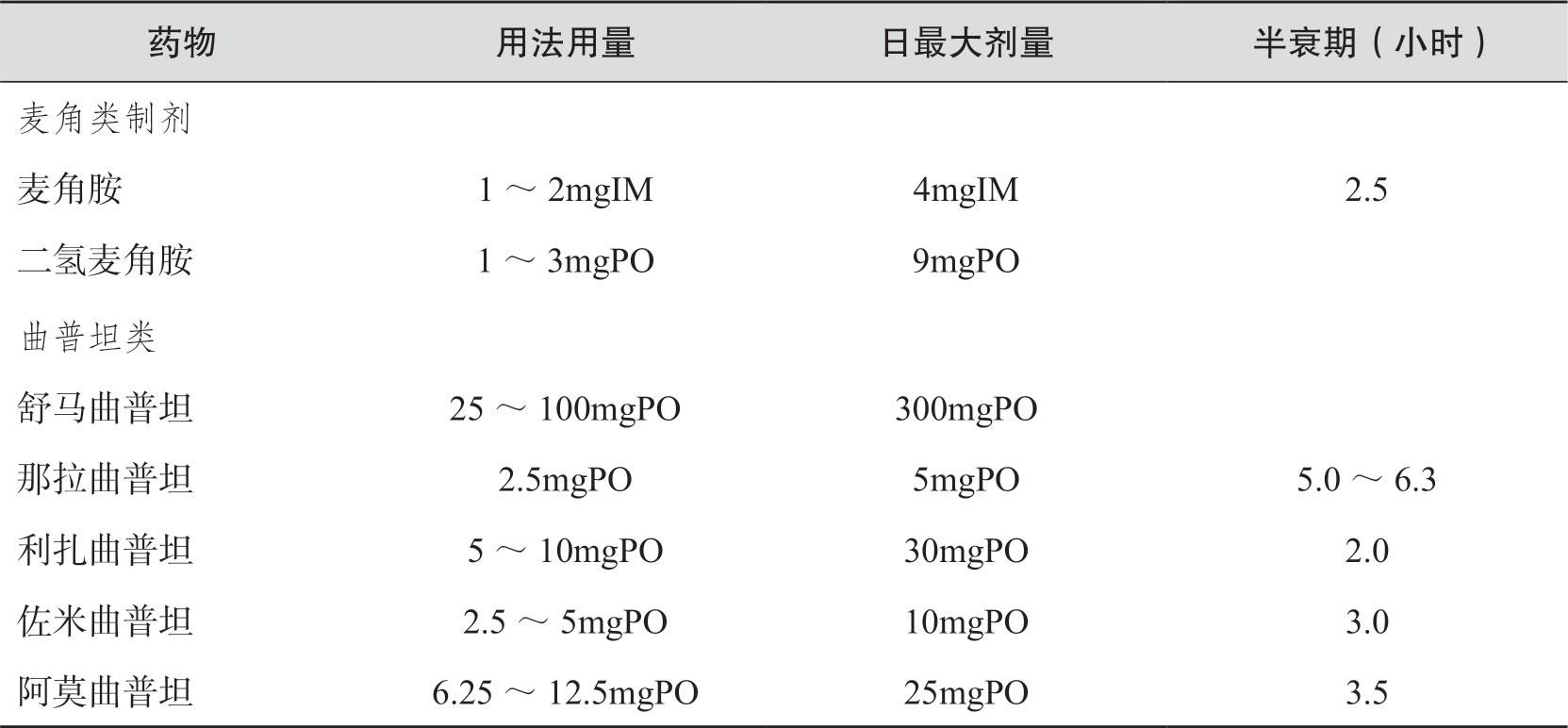
注:PO:口服;SL:舌下含服;PR:经直肠给药;IM:肌内注射;SC:皮下注射。
(3)伴随症状:恶心、呕吐者可合用止吐剂,烦躁者可给予苯二氮䓬类药物。
2.预防性治疗
预防性治疗适用于下面三种情况。
(1)频繁发作,尤其是每周发作1次以上严重影响日常生活和工作的患者。
(2)急性期治疗无效,或因副作用和禁忌证无法进行急性期治疗者。
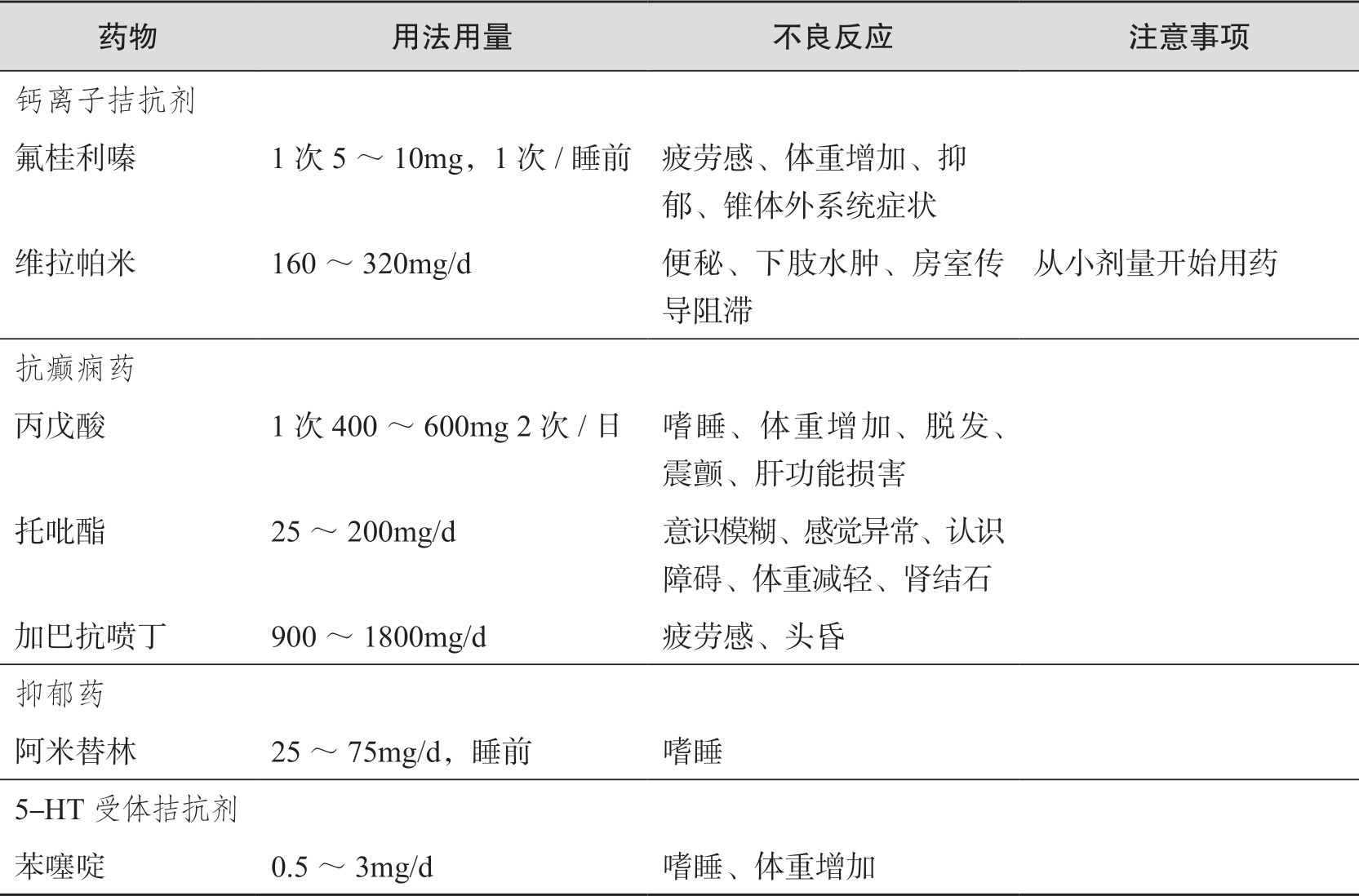
(3)可能导致永久性神经功能缺损的特殊变异型偏头痛,如偏瘫性偏头痛、基底型偏头痛或偏头痛性梗死等。偏头痛预防的常见药物如下(表3-3)。
表3-3 偏头痛预防性治疗常用药物

续表
非药物治疗主要是保持健康的生活方式,寻找并避免各种偏头痛诱因,帮助患者确立科学、正确的防治观念和目标。
偏头痛属中医内伤头痛,一般病程较长,有反复发作史,一般均无后遗症损害,有的在更年期后发作减少、减轻或自行缓解,预后好。亦有迁延数年,根治较难。有些头痛,因风火上扰,或阳亢化风,可并发中风、目盲或眩晕等病。
1.注意生活和心理卫生,劳逸结合,避免淋雨受凉或太阳光持续暴晒,避免诱发偏头痛。
2.避免过多食用诱发偏头痛的食物,如酒类、巧克力、奶酪、动物内脏和柠檬汁等。
3.服用预防偏头痛的药物,如钙离子拮抗剂、β受体阻滞剂等药物。
4.精神调理,情绪不稳和精神紧张、焦虑是最常见的偏头痛诱发因素,这在女性患者中尤为明显。因此经常保持心情舒畅、精神愉快,保证足够的睡眠,则可减少发作,避免诱发致病。
范某,女,28岁。1977年10月初诊。
平素爱生闷气,又兼操劳,3年前第一次发生左侧偏头痛。发作前眼冒白光,视物模糊,发时剧痛,坐卧不安,头胀痛、刺痛,有搏动感,痛重则恶心、呕吐,数小时后缓解,以后每月都有发作。西医诊断为血管神经性头痛,给服麦角胺制剂,先可缓解,而后渐渐失效。近一年来发作阵发性偏头痛,持续全头痛,头沉胀,重时痛如锥刺,痛处固定不移,发时仍有搏动感,兼有眩晕、目干涩、耳鸣、口苦、恶心、食少、食后腹胀,月经后延、色黑有块,性情急躁易怒,难以入睡。舌质暗红,舌边有紫色瘀斑,舌苔薄白、中心淡黄,脉沉弦。
辨证:郁怒伤肝,劳倦伤脾,肝阳夹痰浊、瘀血蒙塞清阳。
治法:平肝醒脾,息风通络。
方药:钩藤30g,菊花10g,珍珠母30g(先煎),生龙骨30g(先煎),生牡蛎30g(先煎),薏苡仁30g,省头草10g,白芷6g,赤芍15g,川芎30g,川牛膝15g,竹茹10g,荷梗10g。
服药3剂头痛减轻,原方药又进3剂痛止。一周后复发,但程度较前轻,继服汤药24剂,后改丸药,一年来未见复发。
按语:头痛一证,当分外感与内伤,外感尤以风邪为主,内伤尤以肝、脾、肾三脏失调为主,并多因七情内伤所致。本例郁怒伤肝,思虑伤脾,郁久化热,治当以平肝醒脾活络为法,选用川芎定痛饮加减。
王某,女,37岁,市民。2016年12月6日就诊。
患者有头痛家族史,18岁时即出现阵发性偏头痛,痛牵连目眶,如锥如刺,每因情绪不好或月经来前即发作暴痛,痛前多有先兆,或出现黑蒙、偏盲,约10分钟即从颞眶开始搏动性钻痛,伴有恶心呕吐,面色苍白,精神萎靡,畏光、畏声,汗出如洗,喜静卧暗室,每次发作长达数小时,或十余小时,每月发作2~3次。舌质暗,苔薄白,脉弦紧。诊为偏头痛。
辨证:气滞血瘀,久病入络。
治法:活血化瘀,通络止痛。
方药:偏头痛汤(验方)。赤芍12g,红花12g,桃仁12g,川芎25g,天麻12g,全蝎5g(研冲),僵蚕10g,柴胡12g,白芷25g,菊花12g,细辛10g,白蒺藜15g,蜈蚣2条,甘草6g。每日1剂,分2次服。
二诊(12月13日):上方患者服用1剂后,疼痛不作。继续连服1周。
三诊(12月20日):患者服用1周,诸证皆失,如正常时。嘱其每月经来前或情志不畅时,即按上方服用5剂,以作预防。追访2年未再复发。
按语:内伤头痛,多为七情内伤、脏腑失调所致,尤其是气滞血瘀者为多。患者素有头痛家族病史,又每因情绪不畅和经前时发作,气滞血瘀明矣,治以活血化瘀,通络止痛为大法,亦适用家传偏头痛方。故服1剂而痛止,再服预防而治,2年追访未见复发。