




触诊的最终目的是服务临床,在日常练习中,医者除充分练习手指的敏感性、触诊技巧、力度的控制外,还要仔细鉴别正常组织与病变组织之间的差异性。现从皮肤、软组织、骨和关节、神经和血管、痛点5个方面介绍触诊中的注意事项。
皮肤是医者与患者接触时首先触碰到的组织。皮肤的温度感知是中医学辨寒证、热证过程中经常会使用到的指标。触皮肤时一般采用双侧对比法。从西医学角度看,皮温的增高往往是深部组织炎症的一种表现。关节部位的皮温一般比肌肉部位的低,因为关节处的血管不如肌肉处的丰富,保温层也薄。因此,触皮肤可用于鉴别感染性疾病和风湿性关节炎急性发作。
软组织是在触诊过程中,采用较小的力度就可以触碰到的部分。
触肌肉主要是通过直观感受去识别肌肉的大小、走向有无异常等。一般而言,正常肌肉在静息状态下有一定的弹性和生理张力,如肌肉僵硬、弹性差,甚至像琴弦一样,就说明有异常。通常情况下,上运动神经元损害时,肌肉张力增加,称为痉挛性麻痹,触诊时感觉肌肉异常紧张;下运动神经元损害时,受累的肌肉丧失了生理弹性,称为弛缓性麻痹,触诊时感觉肌肉异常松软;疼痛引起的痛性痉挛,表现为肌肉紧张,有明显压痛;紧张的肌肉边缘与周围组织有明显的分界;外伤导致的肌肉损伤,肌肉柔韧度差,无弹性,有时可触到条索状的硬结。
肌腱和韧带一般存在于肌肉与骨性凸起连接的地方,部位相对较深,在触诊这一部分时,常采用动态触诊法,或从肌腱和韧带走行的垂直方向对肌腱和韧带进行弹拨,去感受其异常。如肌腱和韧带出现损伤,一般是骨膜的附着处出现点状钙化。若整个肌腱和韧带钙化,触诊手下会有坚硬感、结节感、钝厚感,或感觉肌腱和韧带弹性明显变差。
触诊腱鞘和滑囊常采用动态触诊法。触诊时应注意腱鞘,特别是应力高的环状韧带处有无增厚。损伤性腱鞘炎常有增厚(早期由于肿胀,晚期由于瘢痕增生),可在晚期摸到滑动肌腱上增生的膨体。增厚部位常有压痛。化脓性腱鞘炎有积脓时,指腹触诊能测知腱鞘有波动感。正常的滑囊不能触及,滑囊炎时常能触及滑囊增厚、积液,触痛。大粗隆滑囊炎常属结核性,可因大量脓液贮积而显著胀大。髋骨前或髋骨下滑囊炎及坐骨结节滑囊炎多为损伤性。
脂肪质地柔软,具有一定弹性,容易脂肪沉着的部位如肩部、背部、颈部、臀部等,有时可触及脂肪瘤。医者触诊脂肪及其他组织时常需要对其质地、弹性及其边界进行仔细感触,确保准确辨出组织是否有异常。
如需要运用针灸或推拿对一些常见内科疾病进行诊疗时,从脊柱源性疾病入手会将诊疗变得较为简单。人体脊柱颈椎段有颈上、颈中、颈下神经节,胸腰椎段有交感神经链附着。在治疗时,医者触摸脊柱结构及整体线性情况,并与患者所述的症状进行对照,可确定疾病的发生与脊柱线性结构的改变有无关联。触骨和关节的基本方法如下。
“3指4线”法是触脊柱关节结构及其形态的常用方法。“3指”指示指、中指、环指,具体见“三指触诊法”;“4线”分别为中心轴线、棘突侧线、棘突顶线、棘突尖线。
(1)中心轴线:又称后正中线,为通过脊柱中心的一条直线。
(2)棘突侧线(棘突旁线):通过各棘突侧缘的连接线。图1-16中,第6胸椎棘突侧缘(C点或D点)与第7胸椎相对应的点的连线,即为棘突侧线。
(3)棘突顶线:每个棘突上、下角的连线,各棘突顶线的连线重叠于或平行于中心轴线(在中心轴线的矢状面内)。图1-16中,A点、B点所表示的位置为第6胸椎棘突的上角和下角,它们的连线应与中心轴线重合。
(4)棘突尖线:是上位棘突下角尖与下位棘突上角尖间的连线。图1-16中,第6胸椎的B点与第7胸椎相对应的点的连线,即为棘突尖线。
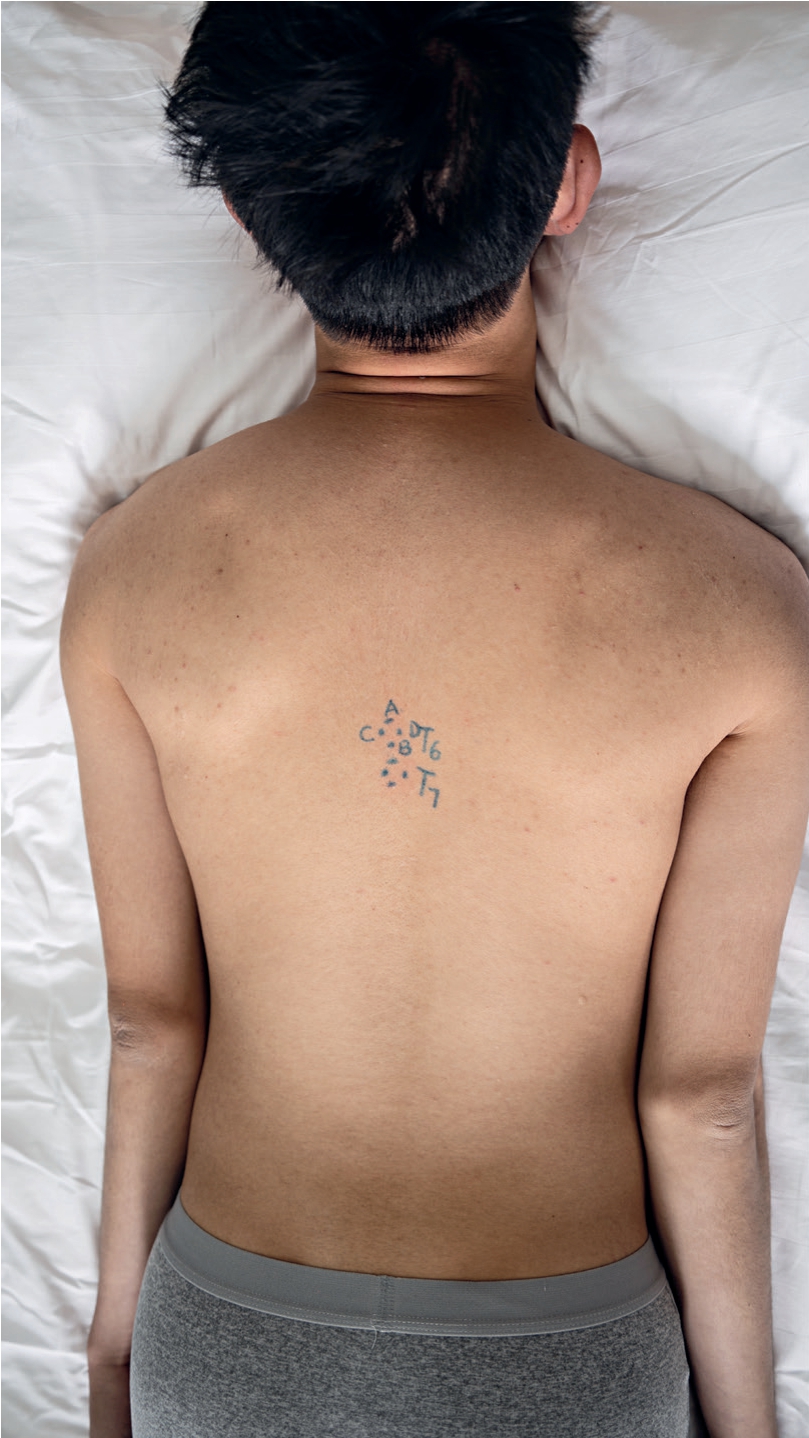
图1-16 4线定位(以第6、第7胸椎为例)
正常情况下,两棘突侧线均应与中心轴线平行,棘突顶线和棘突尖线应与中心轴线重合。当棘突偏歪时,其顶线偏离中心轴线,侧线在此处呈一曲线,尖线则呈斜形方向与中心轴线相交。当椎体发生不同的移位时,棘突则会出现相应的变化。这些变化可用拇指触诊检查,并与相邻上下棘突相比较。必要时使患者脊柱前屈、后伸及左右旋转,反复对比就能做出正确判断。当遇到棘突有先天变异者时,可酌以顶线为主,与中心轴线相比较。
脊柱源性疾病往往会影响全身各个系统,从而出现不同的症状。触诊存在的意义在于影像学中不一定支持患者感受到的症状,但医者通过触诊可以感受到患者脊柱某个节段的异常,如微小移位或局部温度、张力过高等。例如,患者主观感受有胸闷、心慌、肩胛内侧脊柱区不适,影像学或心电图不支持该症状,但医者在触诊过程中发现,该区域的脊柱确实存在一定程度偏移,在整脊复位后,患者症状消失。因此,掌握对关节的触诊技术显得极为重要。
(1)关节微小移位:用手触摸来分辨骨关节间微小错移存在与否、方向如何、程度怎样,确实比较困难。如能在了解骨关节和软组织解剖结构的基础上,熟悉各个体表标志,经过长期的实践和体验,达到“手摸心会”“以手扪之,自悉其情”的水平,还是可能对关节的微小移位做出诊断的。这在很大程度上弥补了X线等检查不能显示微小移位的不足。判断关节是否有微小移位,一般是通过触摸关节与邻近骨突的关系来实现的。
(2)脊柱棘突偏歪:触摸棘突及脊柱曲度等可判断椎间关节是否有错缝或其他异常改变。方法:医者沿纵轴逐个检查患者的颈、胸、腰椎棘突,如其确有病变,则可发现一个或多个脊椎棘突排列错乱。由于棘突的偏歪是否是病理性的历来争议较大,因此,建议当患者出现椎体节段神经支配的相应症状时,再对其进行仔细触诊,如无任何不适,即使触诊到相应偏歪也可视为正常。
神经干常与动、静脉伴行。因此,触诊时确定动脉位置及走行是找到局部神经干较为简便的方法。运用解剖体表投影点及参考神经走行是触诊神经和血管的关键。
寻找疼痛点和压痛点是临床诊疗过程必须经历的一个环节。疼痛是患者就诊常见的原因,但疼痛一般很难准确反映病变部位的真实情况,必须依靠医者反复触摸,才能弄清楚。特别值得注意的是,每个人的痛阈值都不同,触诊时,患者的不同部位、病变部位深浅、触诊时段、情绪、心理状态存在动态变化过程,因此,并非所有触痛点的部位都是病变部位。此外,病灶沿一定的神经放射会出现多个触痛点,反射引起的肌痉挛(放射痛)或内脏病变引起特定部位的牵涉痛,这些部位虽然有触痛点,但它不是原发病灶,临床中应进行仔细鉴别。
疼痛与否是患者反馈给医者的重要信息,有时对诊断来讲也是重要的指征之一。例如,在颈项部触诊过程中,如出现的是以枕区压痛为主,且疼痛是以应力集中区域为主,可怀疑肌肉、肌腱、韧带、筋膜等由于高应力集中区力学结构异常而发生损伤,触诊时可配合患者肢体主动、被动运动进行重点判断。这一部分疼痛产生的原因一般为无菌性炎症,治疗上考虑以松解痉挛、消除高应力状态为主。
枕大神经卡压除局部有压痛点外,常表现为向其分布支配区域呈放射痛或牵扯痛。若卡压时间较久,局部的触压不仅有痛感,还有酸、胀、麻等其他异常感觉。神经卡压只麻不痛的情况亦时有发生。肌肉的疼痛以酸胀痛为主。肌肉的压痛范围较广,肌腱、韧带起止点和骨膜的压痛范围则较局限。
在触诊技巧方面,一般来说,用力方向应当与骨面或骨突面垂直,因垂直方向受力最大,刺激最敏感,易诱发疼痛反应,从而有利于找出病变部位。如第3腰椎横突综合征,按压方向应是横突尖指向的平面。菱形肌损伤按压的方向是肩胛骨内侧缘指向的平面。查体时应以压痛部位为准,而不应以患者平时感觉到的疼痛部位为准。深部疼痛感觉定位不清晰,患者自己往往找不到具体的病痛点,真正的压痛点通常不是患者平时感觉到的痛点。
触诊时应注意对比检查,以便比较、鉴别其异常改变,即注意对比肌紧张程度,皮肤温度,皮下结节、条索、硬块等,应与相对称的健康组织对照以助确诊。医者触诊时要根据手感和患者的反应悉心体会,即根据软组织异常改变的性状和特点、压痛的部位及性质、患者的反应、损伤点在浅层还是深层等进行定性、定位。