




子宫位于盆腔的中央,在耻骨联合的后下方,也就是位于我们平时俗称的“小肚子”;子宫呈前倾前屈位,正常情况下我们自己从腹部是摸不到子宫的。当女性怀孕或子宫上长了比较大的瘤子比如子宫肌瘤导致子宫增大时,自己可能在下腹部触及到增大的子宫。
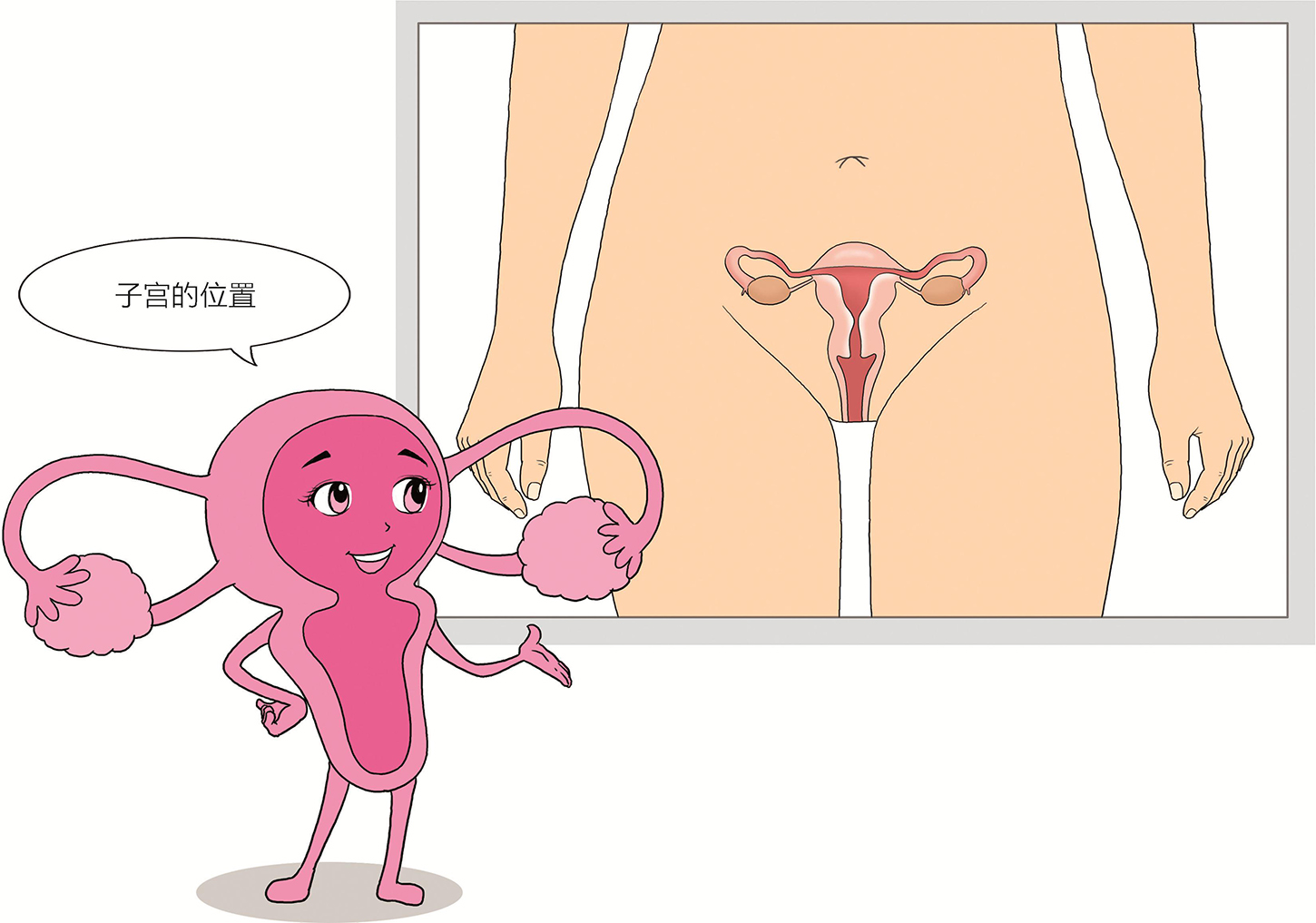
图1 子宫在人体中的位置
子宫是个神奇的器官,是生命的摇篮。子宫上部较宽,称为子宫体,其中顶端称为子宫底,宫底两侧称为子宫角,两侧宫角连接着输卵管。子宫下部较窄,呈圆柱状,称为子宫颈,未产的女性宫颈呈圆形,有阴道分娩史的女性宫颈可能在分娩过程中裂伤形成横裂。子宫体与子宫颈长度的比例主要与年龄和卵巢功能有关,青春期前宫体长度小于宫颈长度,为1︰2,育龄期女性子宫体增大比例变为2︰1,绝经后子宫逐渐萎缩,宫体和宫颈的长度为1︰1。
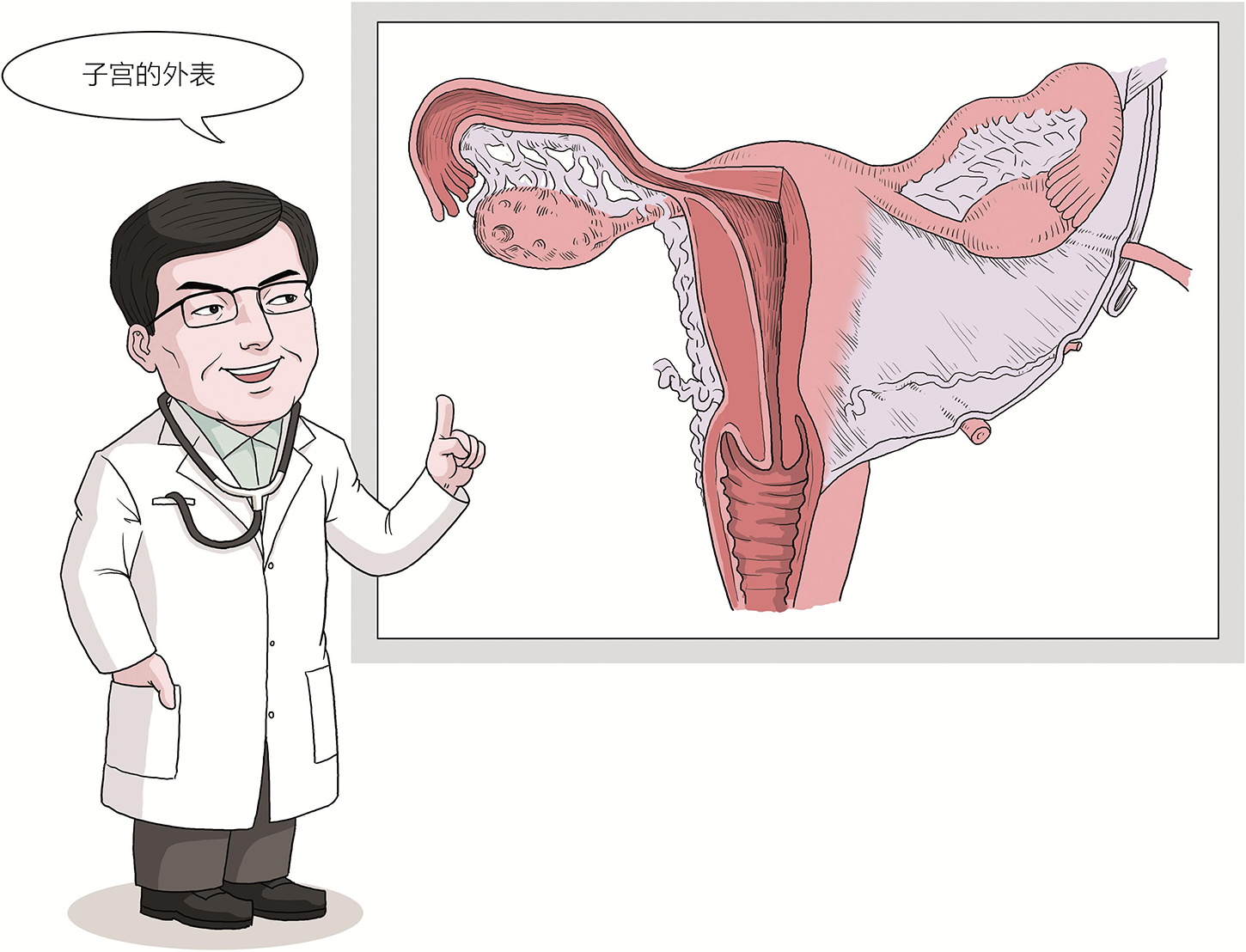
图2 子宫的外表
如果把子宫纵行剖开,可以看到子宫腔呈上宽下窄的倒三角形,两端与双侧输卵管相连,尖端指向宫颈管;子宫颈管内腔为梭形,长约2.5~3cm,通向阴道。子宫体与子宫颈连接最为狭窄的地方称为子宫峡部,非孕期长约1cm,妊娠期随着子宫的增大可延伸至7~10cm成为子宫下段,以辅助子宫容量的扩增,给胎儿足够的成长空间。
子宫体和子宫颈的组织结构还不太一样,子宫体由内向外分为子宫内膜层、肌层和浆膜层。子宫腔内膜由内到外又可分为三层,分别为致密层、海绵层和基底层,前两层位于内膜表面的2/3,称为功能层,受卵巢激素影响可以周期性增生和脱落,伴随内膜的脱落子宫出血形成月经,基底层位于紧靠子宫肌层的内1/3内膜,不受卵巢激素影响。子宫内膜是受精卵的温床,如果内膜受损过薄不足以让受精卵扎根,就可能引起不孕症或流产。长期子宫内膜炎症或人工流产等宫腔操作容易引起子宫内膜的损伤,所以一定要注意爱护内膜,做好避孕措施,避免或减少流产次数。子宫颈管内黏膜为单层高柱状上皮,内含腺体可分泌碱性黏液,形成的黏液栓堵塞子宫颈管,可以说是子宫内膜的哨兵,抵挡来自阴道的病原微生物,保护子宫内膜,减少感染机会。月经期由于经血的冲刷,宫颈黏液栓脱落,防御能力下降,因此一定要注意经期卫生,尤其避免经期性生活。宫颈阴道部由复层鳞状上皮覆盖,其与柱状上皮交界处为宫颈癌的好发部位。
子宫肌层由大量平滑肌组织、少量胶原纤维和弹力纤维组成,非孕期厚约0.8cm;覆盖于子宫外层的腹膜称为浆膜层。子宫颈由大量结缔组织、少量平滑肌组织、弹力纤维及血管组成。
多数女性的子宫体在盆腔中略倒向身体的前方即腹壁的方向,即前倾。宫颈位于阴道的顶端。要想保持子宫的正常位置,需要很多得力的助手,包括子宫的韧带、盆底肌肉以及筋膜的支托。子宫韧带包括阔韧带、圆韧带、主韧带以及宫骶韧带。阔韧带如双翼般自子宫侧壁延伸至骨盆壁,固定子宫、限制子宫向两侧倾斜;圆韧带呈圆索状自宫角前面发出,经盆壁、腹股沟止于大阴唇,协助维持子宫的前倾位置;主韧带在阔韧带下方,横行于子宫颈两侧与骨盆侧壁,是固定子宫颈位置、限制子宫脱垂的主要结构;宫骶韧带位于子宫体与子宫颈交接的后面的侧上方,向后包绕直肠止于骶骨筋膜,向后向上牵拉子宫颈,协助维持子宫前倾姿势。而盆底肌肉和筋膜就如同手掌一样撑起子宫,使牵拉子宫的韧带免受过度牵拉。如果因妊娠分娩产伤等因素造成盆底肌损伤,盆底肌的支持力不足,子宫的韧带就会承受过多的压力,久而久之韧带被动拉长薄弱,不足以维持子宫的正常位置,子宫会沿着阴道下移,发生子宫脱垂。
女性一生中不同阶段子宫的大小也会不同。青春期前,卵巢的功能还没有启动,子宫处于幼稚阶段,仅有大枣大小。青春期后随着卵巢功能的启动,在雌孕激素的滋养下子宫也开始长大如手握拳,肌层变厚,体积增大,内膜开始周期性剥脱,为孕育做准备。妊娠期随着胎儿及附属物的生长发育,子宫逐渐增大,从盆腔延伸至腹腔,体积增大1 000倍,成为胎儿的家园,产后6周又逐渐缩小恢复至孕前大小。女性绝经后卵巢的性激素分泌基本停止,缺乏性激素滋养的子宫逐渐萎缩。
以上是子宫的生理性变化。有些病理情况下子宫会异常增大,子宫的形态也会发生相应改变,需要引起警惕。常见的疾病包括良性疾病如子宫腺肌症、子宫肌瘤等,如果子宫短期内快速增大要特别警惕恶性肿瘤如子宫肉瘤等,所以当腹部可触及子宫应及时就诊,查明原因。
盆腔主要有三大器官,子宫位于中央,前方是膀胱和尿道,后方是直肠和肛管。三个器官由腹膜覆盖相连,在子宫前方形成膀胱子宫陷凹,后方形成直肠子宫陷凹,也称为道格拉斯陷凹,是人体站立时的盆腔最低点。子宫角直接与双侧输卵管相连,通过卵巢悬韧带与卵巢连接,宫颈下方与阴道相连。子宫两侧为输尿管,全长约30cm,起自肾盂,穿过阔韧带基底部向前内方走行,在子宫颈外侧约2.0cm子宫动脉下方穿过,常称之为“桥下流水”,最终进入膀胱,在子宫手术时需要注意输尿管走行,以防损伤输尿管。
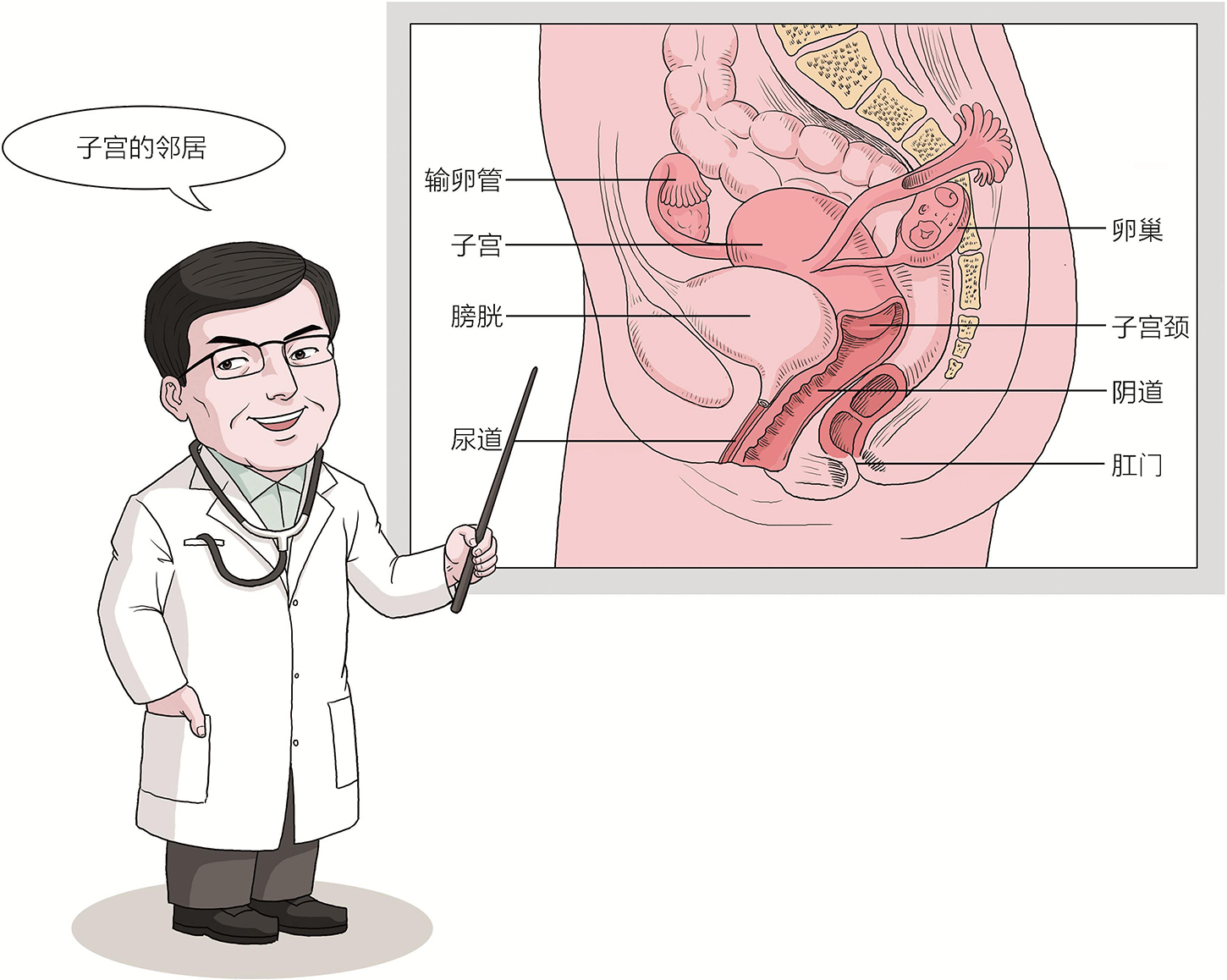
图3 子宫的邻居