




在健康贫困与大病医保制度效果理论评价模型构建的基础上,本节首先依据理论评价模型进行了原始指标库的设计,随后引入了德尔菲(Delphi)专家咨询法、层次分析法与专家访谈相结合的方式,进行评价指标体系的筛选与完善,最终形成多维健康贫困与大病医保评价指标体系。此外,不同于以往囿于二维层面的扁平化研究,本节额外补充了区域层面空间视角下灾难性卫生支出评价指标的参考体系。
基于文献研究,对健康贫困的概念定义、测量指标、影响模式等关键问题指标进行收集和整理。经过头脑风暴法和聚类分析法等方法,设计出包括健康权利剥夺和健康能力丧失2个一级指标,社会保障公平性指标、医疗费用负担性指标、医疗服务可及性指标、资源配置合理性指标、疾病需求指标、健康状态指标、贫困测度指标、生命长度指标8个二级指标,69个三级指标在内的原始指标库。
通过对国内相关领域的专家学者进行两轮德尔菲专家咨询,采用层次分析法与专家访谈相结合的方式,对原始指标体系的专家积极系数、协调系数、变异系数等进行打分、赋权与筛选,最终构建开发出一套包括健康权利剥夺和健康能力丧失2个一级指标,社会保障公平性指标、医疗费用负担性指标、医疗服务可及性指标、疾病需求指标、健康状态指标、贫困测度指标6个二级指标,37个三级指标在内的健康贫困评价指标体系。
(1)专家咨询结果的可行性分析
①专家基本情况。本研究严格遵循德尔菲专家咨询法对专家的要求,在卫生相关领域选取15名专家组成专家组,其中男性5名、女性10名,最高学历为博士的12名、最高学历为硕士的2名,正高职称4人、副高职称7人。所选专家在该领域具有一定的专业基础,权威性较高,咨询结果较为可靠。同时,专家来自卫生行政系统、教学科研单位、公共卫生系统及医疗卫生机构等相关领域,保证了咨询结果的全面性和科学性。
②专家积极程度。在本次专家咨询中,第一、第二轮咨询共发放问卷15份,收回问卷15份,专家积极系数(回收问卷数÷参与专家数)皆为100%。两轮专家咨询的积极系数都较高,表明专家对本研究选取的指标较为认可,因而此次专家咨询的结果具有一定的参考价值。
③专家权威程度。专家权威程度用权威系数(Cr)表示,权威系数由专家熟悉程度(Cs)和判断依据(Ca)决定,专家熟悉程度分为很熟悉、较熟悉、一般、较不熟悉、很不熟悉5个等级,等级权重系数见表2-1。专家对问题的判断依据一般由理论分析、实践经验、国内外同行的了解、直觉构成,每层分为大、中、小3级(见表2-2)。经统计分析可得,专家判断依据均值为0.736,专家熟悉程度均值为0.883,因此专家权威系数=(判断程度+熟悉程度)÷2=0.809。一般认为,专家权威系数≥0.7为可接受信度,因此本研究选取的专家具有较高的权威性,专家咨询结果具有较高的可靠性(见表2-3)。
表2-1 专家熟悉程度系数

表2-2 专家对问题的判断依据及其影响程度量化
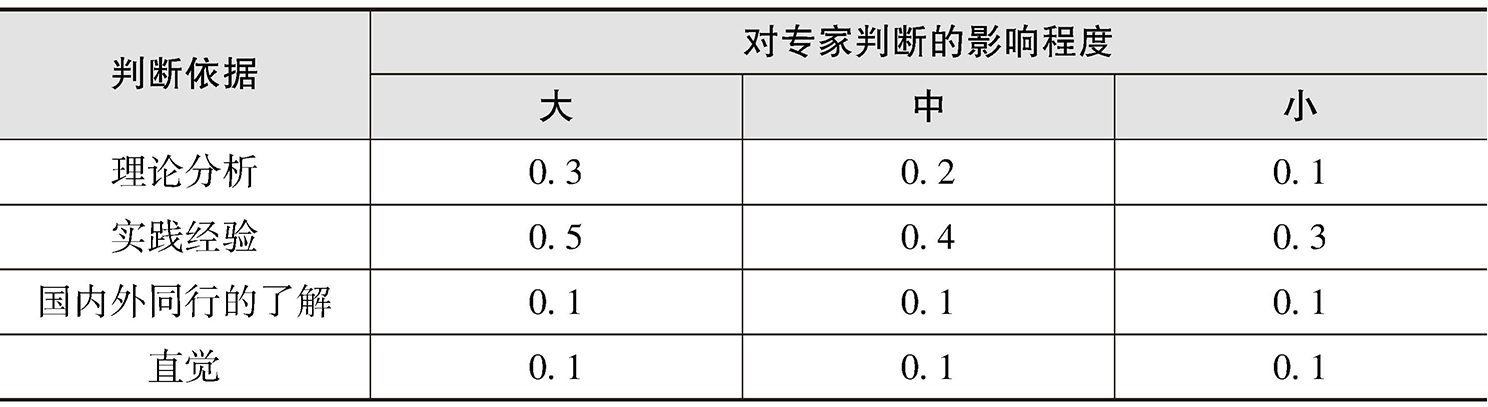
表2-3 专家权威系数
(2)专家咨询结果分析
第一轮专家咨询结果。本研究探索运用层次分析法对健康贫困评价指标进行深入分析,由此确定各个指标的权重系数,并结合专家意见形成第一轮专家咨询结果。本轮共纳入8个维度、69个指标。参考回收的专家意见,对41个表述不准确、不符合逻辑顺序、需细化的指标进行了修改与调整(限于篇幅,此轮调整指标不进行完整展示)。根据第一轮专家咨询结果所得指标体系,形成第二轮专家咨询问卷。
第二轮专家咨询结果。首先,基于科学性、系统性、可操作性的原则,根据第一轮专家咨询的结果,对健康贫困原始评价指标中设置不合理、重复的指标进行调整,删除权重系数较低、难以运用统计方法进行测算的指标。其次,结合调查问卷中“您认为关于居民健康贫困评价,保留多少个指标合适”这一问题,综合评价指标的个数,请15位专家结合第一轮的评分意见对修改后的问卷进行相关性评分,最终将原始的69个指标删减到37个。
结合第一轮和第二轮专家咨询意见,形成最终的指标体系(见表2-4)。
表2-4 健康贫困评价指标体系
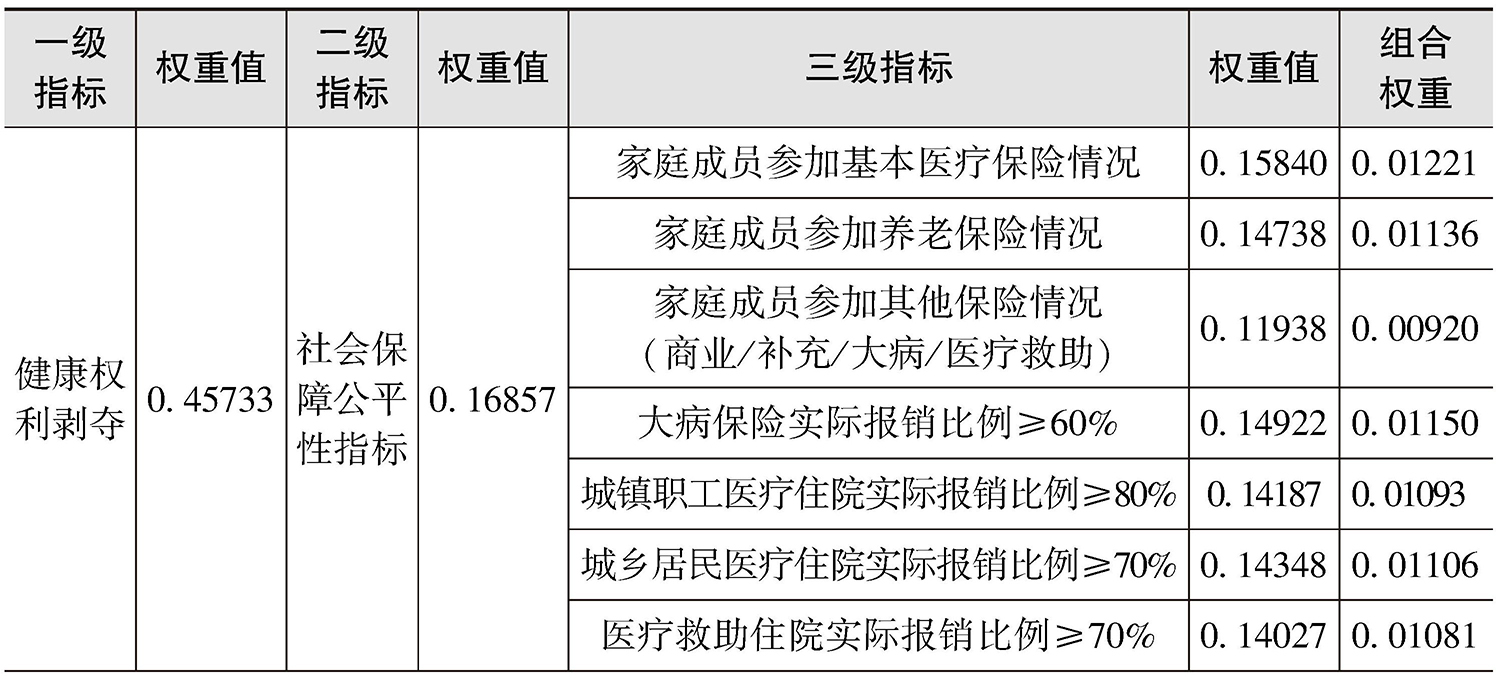
续表
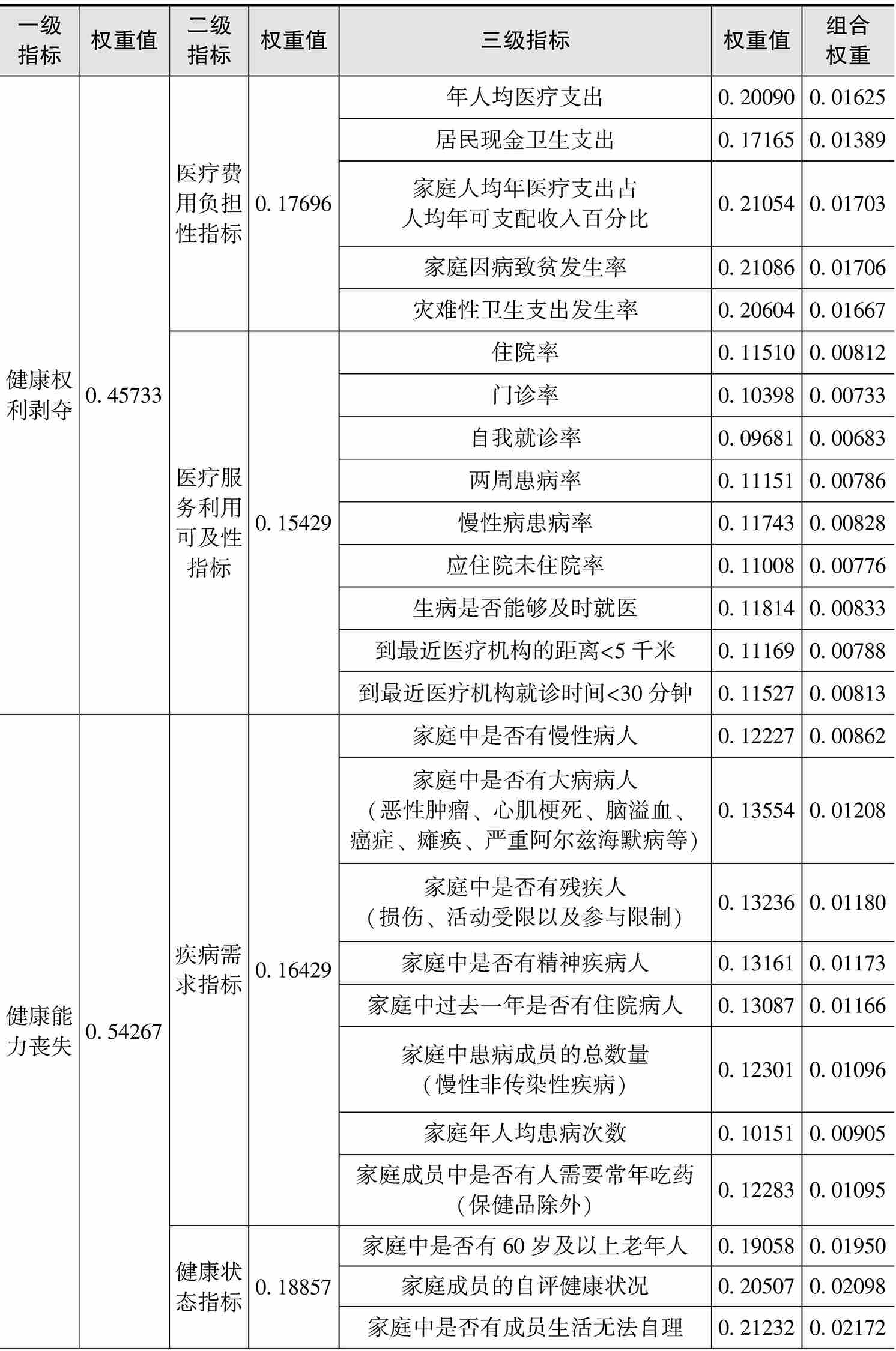
续表
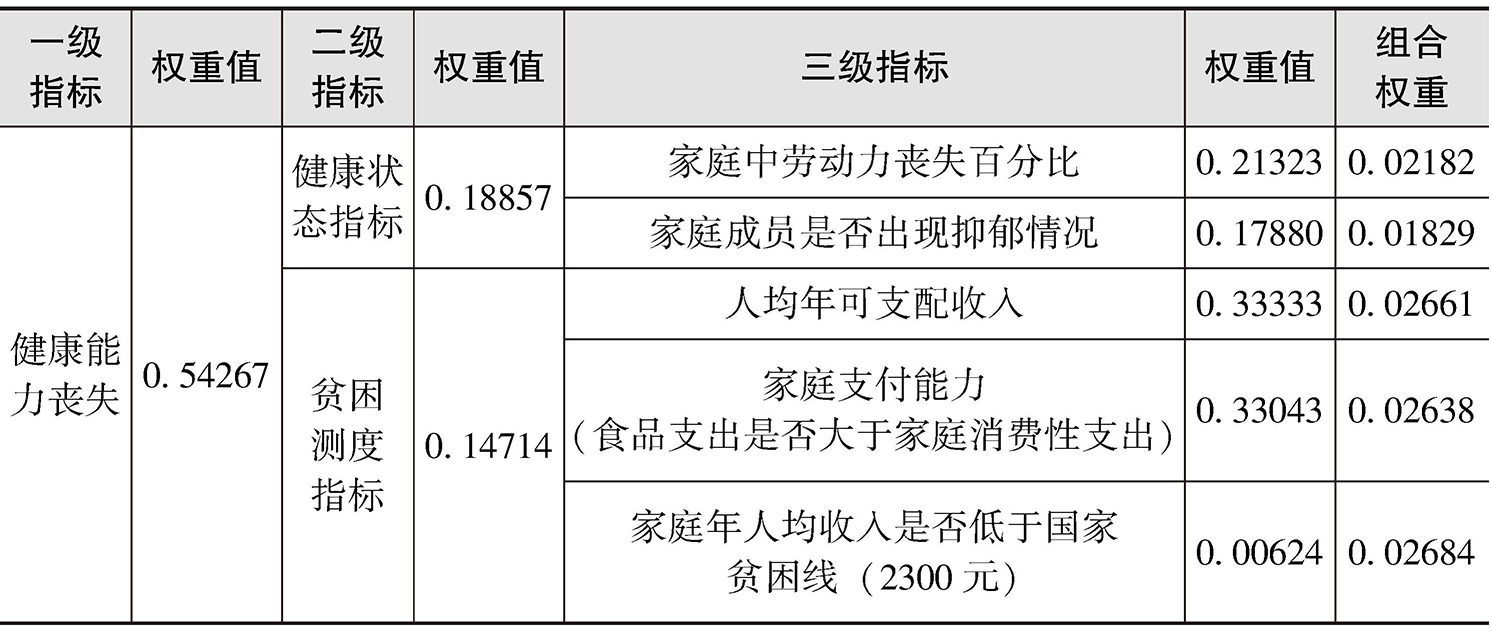
从指标的重要性和可行性来看,家庭成员参加基本医疗保险情况(4.929)、灾难性卫生支出发生率(4.579)、家庭因病致贫发生率(4.707)、家庭中是否有残疾人(4.720)、家庭中过去一年是否有住院病人(4.667)、家庭成员的自评健康状况(4.527)、家庭支付能力(4.547)的重要性均在4.500以上,皆为重要性指标。就权重系数而言,灾难性卫生支出发生率(0.20604)、家庭因病致贫发生率(0.21086)、家庭成员的自评健康状况(0.20507)、家庭支付能力(0.33043)的权重系数均在0.200以上,在整个指标体系中具有较高的权重。综合专家小组的修改意见,最终将以上意义重大、权重较高的指标作为健康贫困的关键指标(见图2-4)。
图2-4 拟确定的健康贫困关键指标
基于对我国大病医保体系运行状况以及相关文献的梳理,运用文献计量分析法分析不同关键词之间的内在联系和结构关系,统计其共同出现的频次,衡量不同数据之间的相似性,进而将其归纳到不同簇中,最终精确生成致使我国大病医保失效的关键问题簇。经过专题小组讨论的补充,我们将基于理论评价模型的框架作为一级维度,关键问题簇主题词作为二级维度,相应问题作为三级维度,最终形成包含3个一级指标、9个二级指标、30个三级指标的大病医保效果评价指标库。运用德尔菲专家咨询法和层次分析法,对设置不合理、得分较低等原始指标进行删除,依据专家意见对指标进行修改,最后运用层次分析法构建矩阵获得最终指标权重,建立科学有效的大病医保效果评价指标体系。通过专题小组讨论以及基于关键指标的筛选,综合考虑全面性、科学性,选取兼具重要性和可行性的关键指标,为下一阶段回答“大病医保如何保”问题提供测评工具。
(1)专家咨询结果的可行性分析
①专家基本情况。本研究在卫生相关领域选取10名专家组成专家组,其中男性3名、女性7名,正高职称3名、副高职称5名,最高学历为博士的8名,说明所选专家在该领域具有一定的专业基础,权威性较高,咨询结果较为可靠。同时,专家来自卫生行政系统、教学科研单位、公共卫生系统及医疗卫生机构等相关部门,保证了咨询结果的全面性和科学性。
②专家积极程度。本研究使用专家积极系数来代表专家积极程度。第一轮咨询中共发出问卷10份,收回10份,专家积极系数为100%,表明专家对本研究关心程度高,参与的积极程度高。
③专家权威程度。专家熟悉程度分为很熟悉、较熟悉、一般、较不熟悉、很不熟悉5个等级,等级权重系数见表2-5。专家对问题的判断依据及其影响程度系数见表2-6。经统计分析可得,第一轮专家判断依据均值为0.615,专家熟悉程度均值为0.859,专家权威系数为0.737≥0.7,说明本研究结果具有一定的可信度(见表2-7)。
表2-5 专家熟悉程度系数
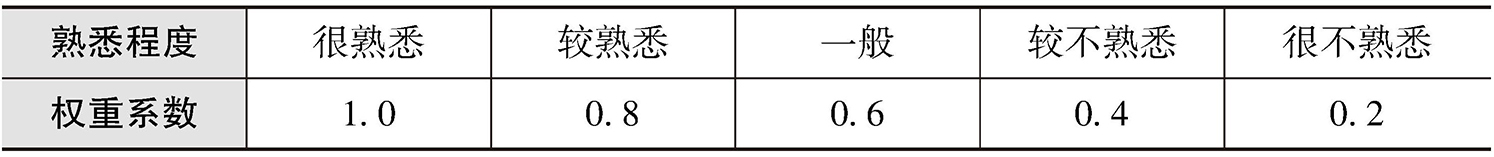
表2-6 专家对问题的判断依据及其影响程度量化
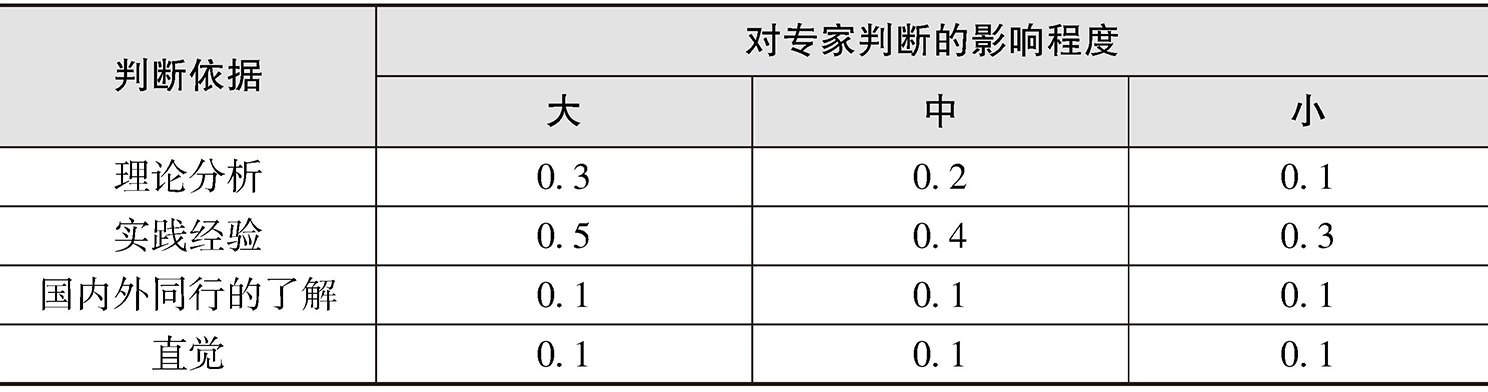
表2-7 专家权威系数
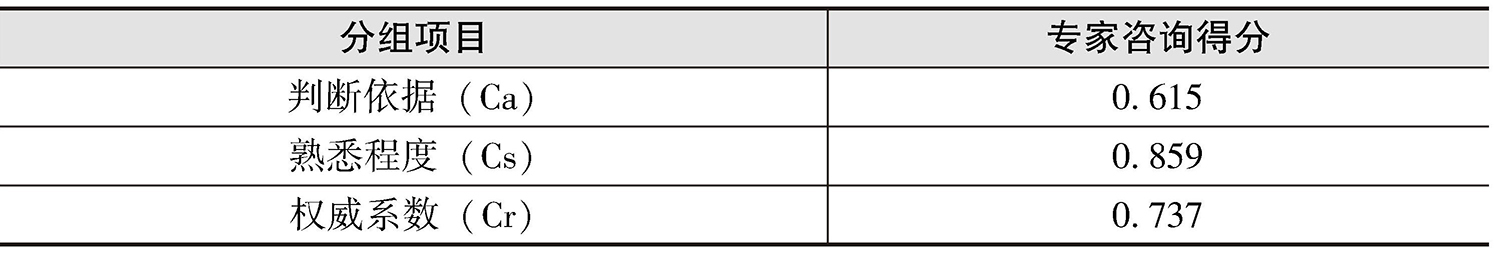
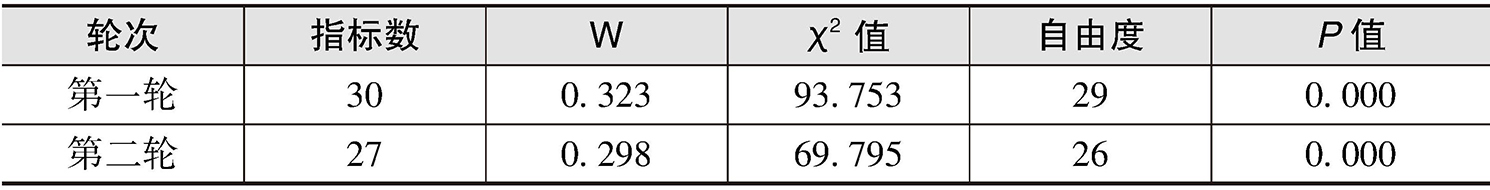
④专家协调程度。本研究中,专家协调程度使用变异系数(CV)和肯德尔系数(W)表示,第一轮指标重要性变异系数范围为0.00~0.50,变异系数大于0.3的有7个(人均合规医疗费用占人均医疗费用的比例、大病保险经办网点数、灾难性卫生支出发生率、因病致贫发生率、大病服务经办满意度、基本医保基金结余情况、大病保险基金结余情况)。第二轮指标重要性变异系数范围为0.0319~0.2675,变异系数均小于0.3,表示专家意见逐渐趋于一致。第一轮肯德尔系数为0.323, χ 2 值为93.753, P 值为0.000<0.05,第二轮肯德尔系数为0.298(见表2-8)。当和谐系数 P 值小于0.05时,表明专家评价结果具有一致性,因此,本研究专家结果协调性好,结果可取。
表2-8 专家协调程度
(2)专家咨询结果分析
第一轮专家咨询结果。在专家咨询结果的基础上,综合应用层次分析法对上述指标进行深入分析,以确定指标权重。根据第一轮指标均值、变异系数、满分比,结合专家意见对13个指标进行调整,将5个设置不合理、均值得分低且变异系数较高的指标删除,并根据专家意见增加“商业保险机构管理经费比例”和“当年大病保险资金使用”2个指标(限于篇幅,此轮删除与调整指标不进行完整展示)。最终结合指标权重形成第二轮专家咨询表,结合第一轮专家修改意见形成第二轮专家咨询问卷。
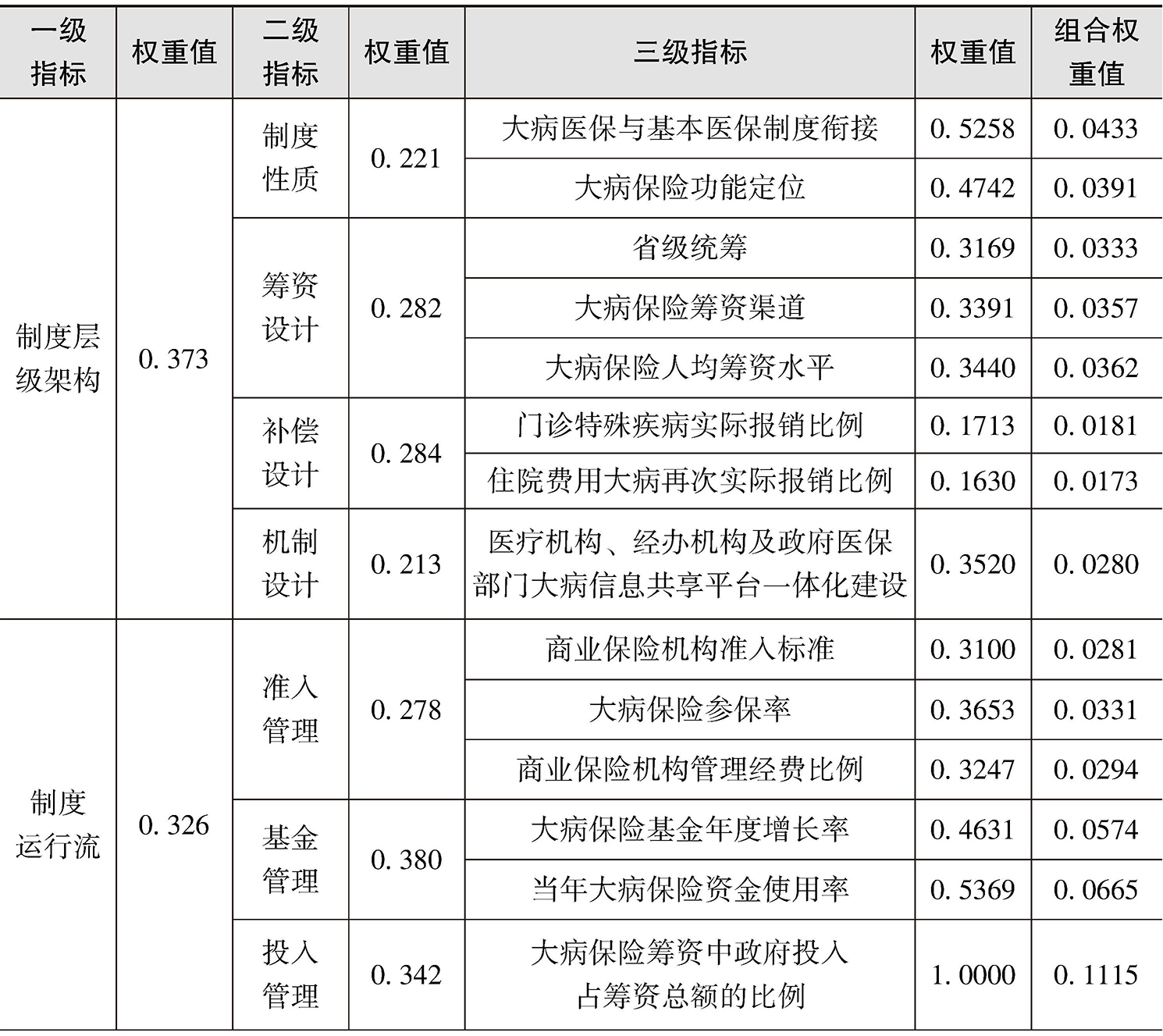
第二轮专家咨询结果。调查问卷中“您认为关于大病医保评价指标,保留多少个指标合适”这一问题,80%的专家认为保留15~20个指标较为合理。因此,在第二轮专家咨询结果基础上,将可行性较低、变异系数较高(可行性均值得分低于4,变异系数高于0.3)的指标予以删除,形成最终大病医保评价指标体系(见表2-9)。
表2-9 大病医保评价指标体系
续表
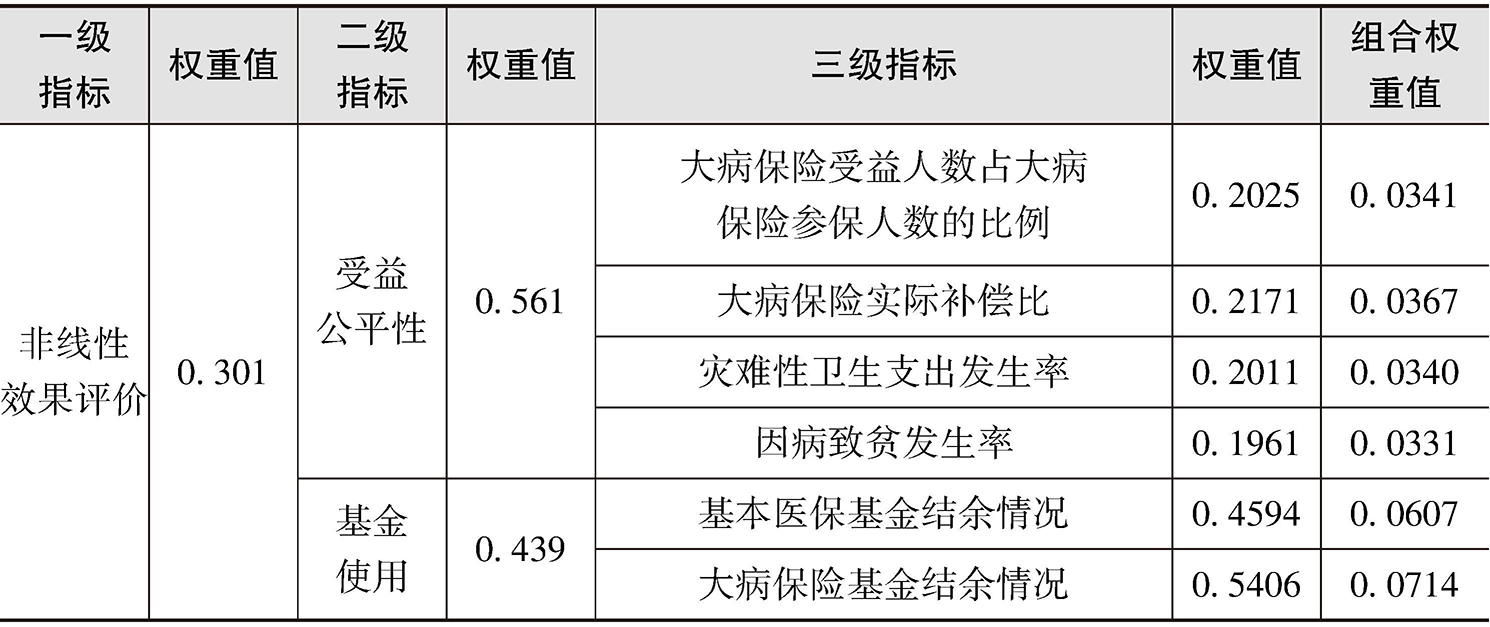
首先,就指标重要性和可行性进行分析,发现大病保险功能定位、大病保险人均筹资水平、大病保险基金年度增长率、大病保险实际补偿比的重要性和可行性均值均在4以上,说明指标兼具重要性和可行性。
其次,就权重系数而言,大病医保与基本医保制度衔接、大病保险基金年度增长率、当年大病保险资金使用率、大病保险基金结余情况的权重系数均在0.4以上,说明指标意义重大。
最后,为综合考量大病人群卫生负担现状,依据综合性和科学性的原则,结合专家定性意见,选取大病医保制度的过程性和结果性指标,如因病致贫发生率、门诊特殊疾病实际报销比例、住院费用大病再次实际报销比例等,进行不同维度的综合考量,最终选取可以综合考量大病医保制度设计—运行—效果评价全过程、多环节、多视角的重要指标为关键指标(见图2-5)。
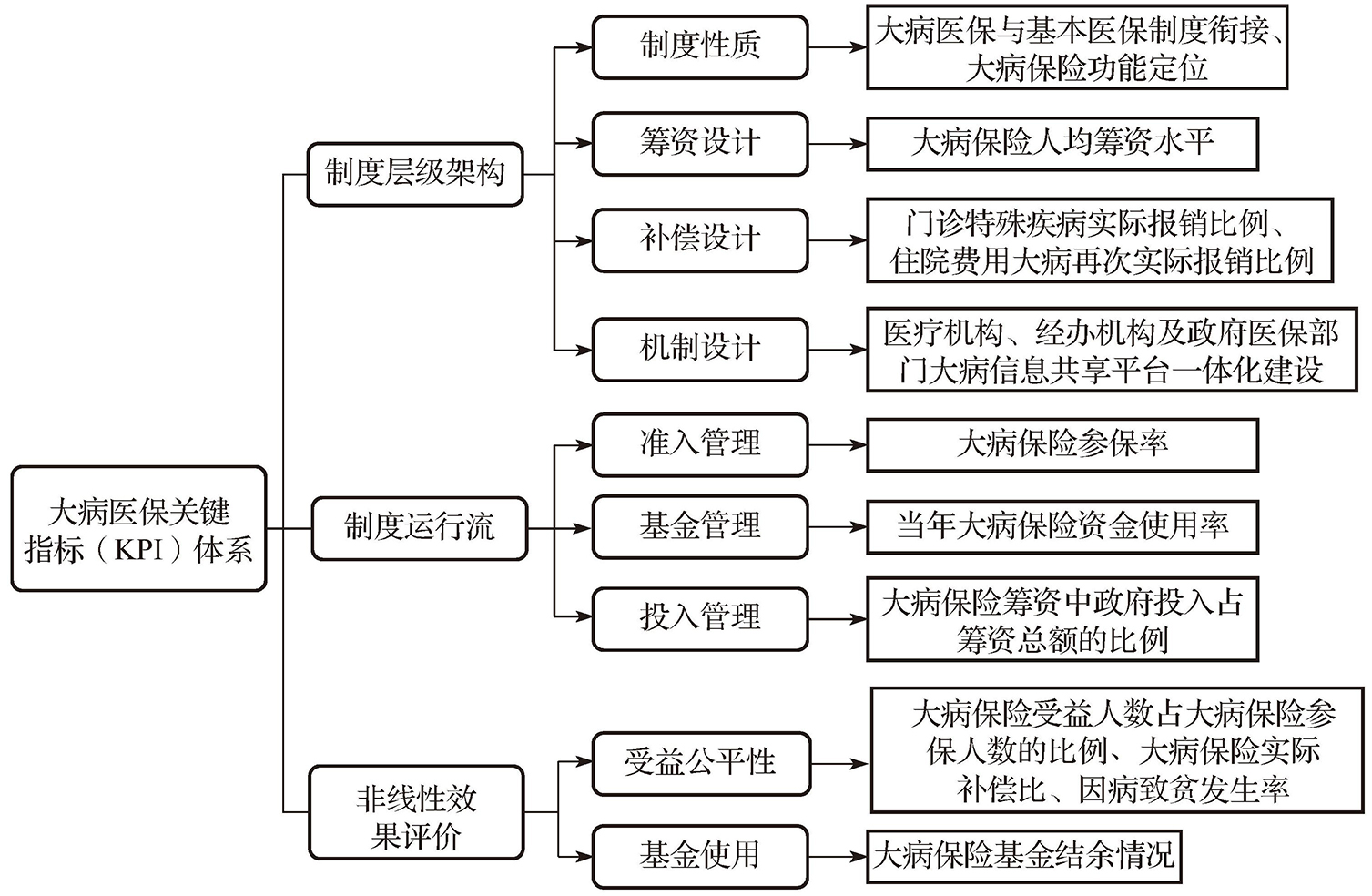
图2-5 拟确定的大病医保关键指标
卫生领域对复杂自适应系统的研究处于起步阶段,尚没有将大病医保与复杂自适应系统特征结合起来进行论述。本书在萃取复杂自适应系统特征的前提下,创造性地将大病医保制度设计—运行—效果评价全过程与复杂自适应系统核心理念相结合,作为理论评价模型核心框架。选择在大病医保制度设计和运行过程中涉及公平性、效率性和可行性的关键评价维度,从大病医保制度层级架构维度、大病医保制度运行流维度、大病医保非线性效果评价维度3个一级维度以及制度全过程涉及的二级指标和三级指标出发,探索性构建大病医保评价指标体系。
(1)基于复杂自适应系统的主体框架构建复杂网络动静融合全过程覆盖指标
将大病医保设计静态制度层级架构指标与动态制度执行指标(如制度周身环绕的各种运行流指标,包括但不限于基金、信息流等)动静结合、交织,构建大病医保评价网络。
(2)兼顾复杂网络多节点、多环节综合考量
大病医保无论是制度设计还是运行过程,均处于复杂的环境之中,各环节均受到综合影响,众多因素互相交织产生复杂作用。我们在指标建设过程中,将大病医保制度设计—运行—效果评价全过程考虑在内,建立起多节点、多环节的大病医保评价指标体系,为大病医保制度实施全过程评价提供了视角全新的工具。
(3)萃取复杂自适应系统核心——多主体视角
在指标遴选过程中,综合考量大病医保这一复杂系统中多主体之间的利益冲突与平衡,将政府主体(制度设计指标)、商保公司主体(承办相关指标)、参保人主体(满意度指标)等诸多指标考虑在内。
无论是从专家构成还是从德尔菲结果分析涉及的专家积极程度、协调程度和专家权威系数来看,此次构建的大病医保评价指标体系的可信度和专业性都较强,并运用关键指标筛选,综合考量不同维度,最终形成了大病医保关键指标体系。
至此,本研究已完成了对灾难性卫生支出测度意义延展的健康贫困评价指标体系与大病医保评价指标体系的构建。在查阅文献的过程中发现,相关研究多集中于二维层面的指标构建,无法针对复杂的区域特异性因素进行兼具空间特征与时间特征的精准刻画。结合第一章对灾难性卫生支出空间分异特征的理论探讨,本节额外补充了以家庭层面灾难性卫生支出评价指标体系为基础延伸出的区域层面灾难性卫生支出评价指标体系,以期为相关灾难性卫生支出空间视域研究提供参考。
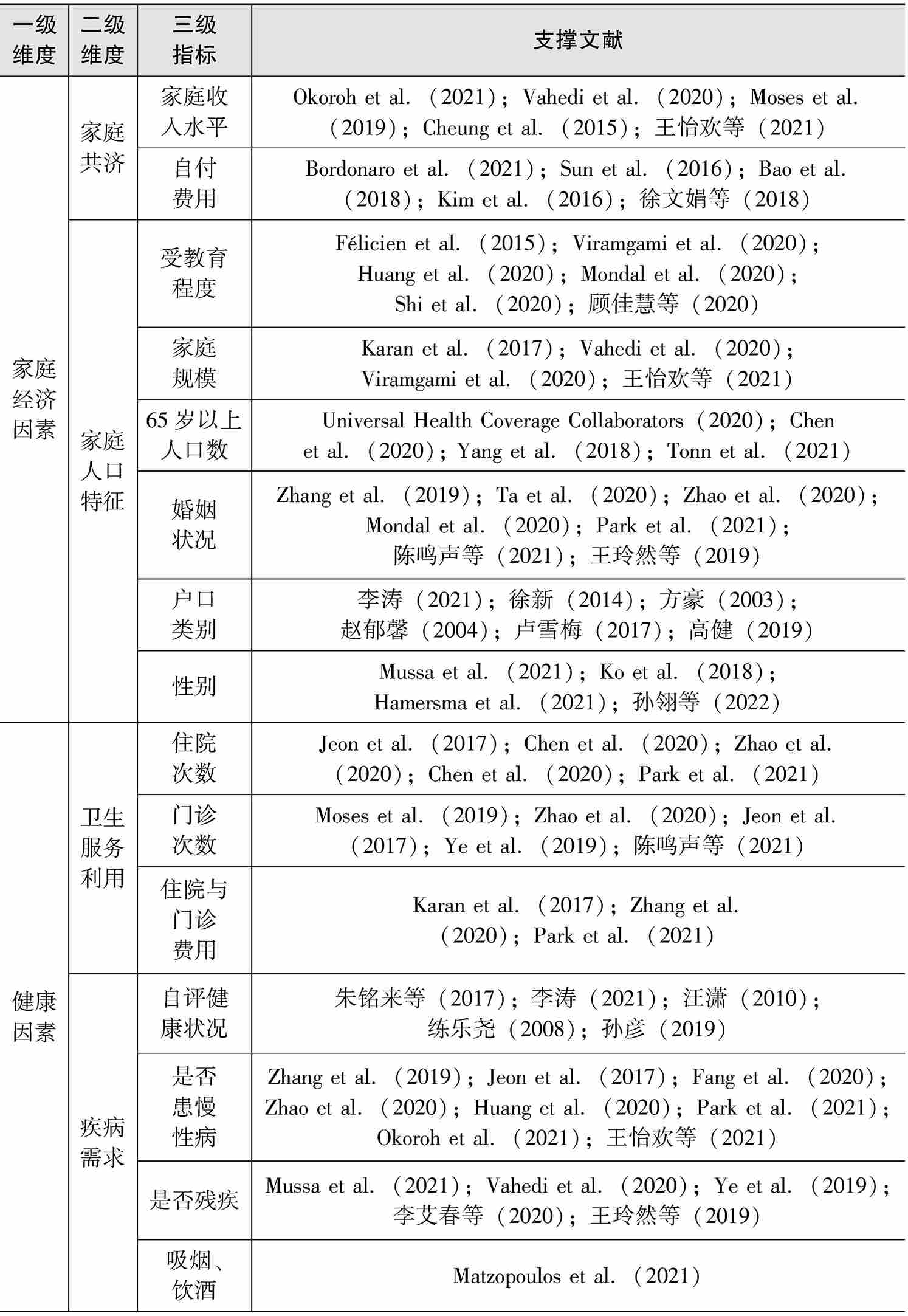
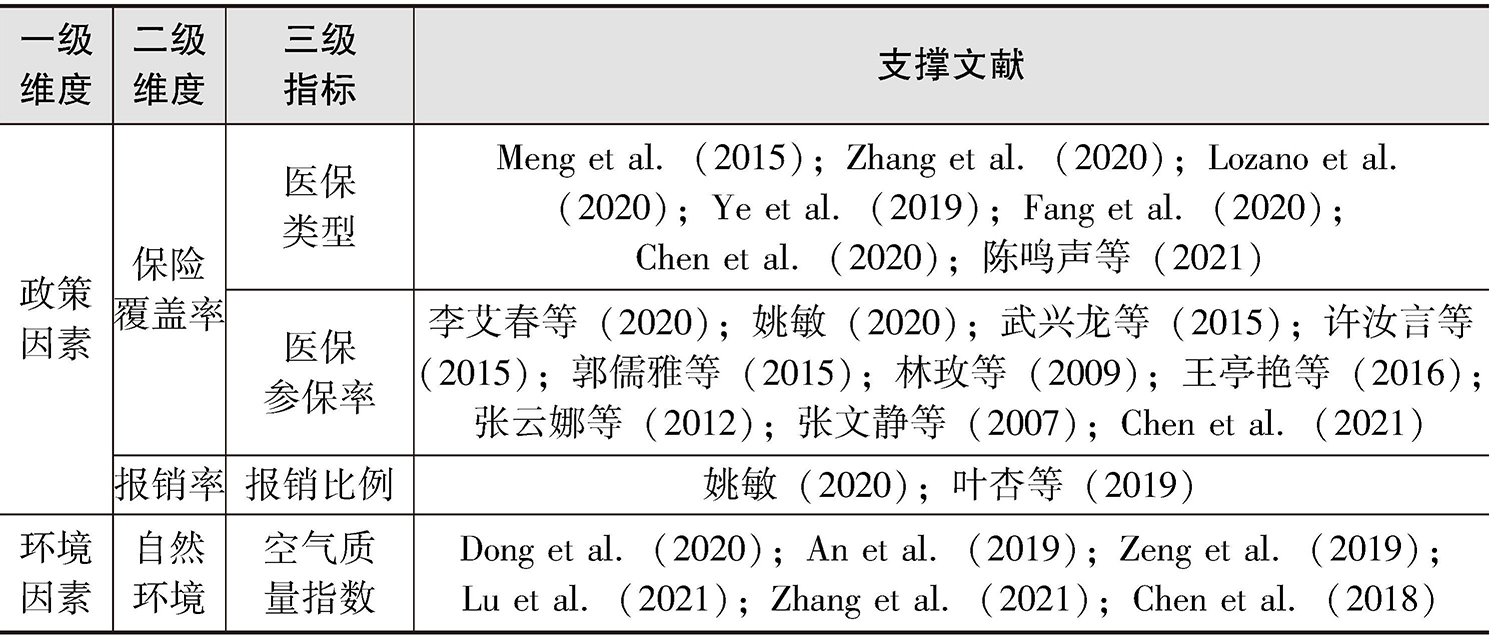
以“主题=catastrophic health expenditure”在Web of Science的SCI收录与SSCI收录中不限年份进行检索,共检索到论文945篇;以“主题=灾难性卫生支出”在中国知网不限年份进行检索,共检索到学术期刊论文216篇。首先对这1161篇文献按研究单位进行划分。基于文献研究,对灾难性卫生支出的概念定义、影响因素等关键问题指标进行收集、整理,发现大部分文献对灾难性卫生支出的测算及影响因素分析都是以家庭为单位,这也与灾难性卫生支出的定义相呼应。因此,先对以家庭为研究单位的文献进行筛选,将文献中直接涉及的家庭灾难性卫生支出评价指标、影响因素,以及对灾难性卫生支出有间接影响的因素,以本研究构建的灾难性卫生支出理论评价模型的一级维度为核心,按各属性下的二级维度进行归类,将含义相同或相近的指标合并(例如,家庭收入水平指标,在不同的文献中有多种表现形式,如家庭人均收入、家庭年工资收入、每月工资收入等)。由此,初步得到包含4个一级维度、7个二级维度、19个三级指标的家庭灾难性卫生支出评价指标体系,如表2-10所示(篇幅所限,仅展示了部分支撑文献)。
表2-10 家庭灾难性卫生支出评价指标
续表
关于区域层面灾难性卫生支出的研究,目前仅有的几篇文献只停留在对区域灾难性卫生支出发生率的测度方面,缺乏基于区域视角的影响因素分析。随着社会的发展与进步,灾难性卫生支出已嵌入社会、经济、文化、卫生、制度与环境等多维属性的开放系统空间。灾难性卫生支出内涵与外延的多维属性决定了在不同时空尺度下,灾难性卫生支出的区域发生率驱动因素、耦合互动过程与驱动传导机制呈现出复杂的非线性动态演化特征。仅仅从家庭层面来研究灾难性卫生支出的干预与阻断机制已无法妥善解决灾难性卫生支出的发生,必须从更宏观的角度,由家庭上升到区域,从卫生服务的需求与利用出发,发挥政府在转移支付、环境治理和卫生预防上的优势,为灾难性卫生支出的发生、识别、干预与阻断制定有针对性的、可持续性的灾难性卫生支出治理策略。极化—涓滴效应理论、区域空间结构理论、空间分异理论为构建区域灾难性卫生支出指标评价体系提供了理论基础。
然而文献研究发现,对于区域灾难性卫生支出,没有成体系的评价工具和评价指标,因此,本部分内容综合考量了本章第一节构建的健康贫困与大病医保制度的理论评价模型、本节前两部分建立的评价指标体系,以及现有研究,针对灾难性卫生支出的驱动因素提取了4个维度,以此来构建区域灾难性卫生支出指标评价体系。
(1)社会经济因素
社会经济因素是灾难性卫生支出的元驱动因素。经济条件匮乏的人群获取资本的能力及相应权利的丧失,会促使其经济能力跌至临界点或陷入贫困,经济脆弱又会加强灾难性卫生支出风险,导致该类人群陷入“贫困—疾病”的恶性循环。在个体贫困扩散与集聚的增长极效应下,降低其所在区域的社会环境活力和经济可持续发展性,并在相当大的程度上限制其经济发展方式、束缚其经济发展速度,甚至拖累周边区域陷入相似贫困境地。因此,社会经济层面的要素十分基础,又具备极强的延展性,要素之间的交互影响也会使得灾难性卫生支出的成因盘根错节。
(2)健康因素
随着国家经济的发展和国民生活质量的提高,我国卫生支出总费用不断攀升,表明人们寻求健康的愿望越发强烈,从而引发了更强的医疗卫生服务需求和利用。从空间研究视角来看,卫生服务需求、卫生服务利用、区域医疗资源投入等是灾难性卫生支出发生的关键性区域卫生因素,与此同时,区域医疗技术水平、医疗资源配置等在减少灾难性卫生支出方面又具有溢出效应。
(3)政策因素
在社会经济因素和健康因素的影响下,处于经济和健康脆弱状态的人群,基于自身的卫生服务需求和利用,会进一步陷入“贫困—疾病”的循环之中。当个体无法依靠自身能力来消除其疾病经济风险时,为了保护这部分弱势群体,减少其疾病经济负担,需要政府通过收入再分配来减少脆弱人群的灾难性卫生支出发生风险,尤其是在社会福利方面,医保制度发挥了重要作用。虽然医保制度为大病家庭提供了一定程度的保护,但是个人现金卫生支出和卫生支出负担仍不容小觑。已有研究证实,医保覆盖率能够在一定程度上提升人群卫生服务利用率,增强人群健康,但在医保体系机制和报销框架设计等仍有不足的情况下,高卫生服务需求利用也会带来高医疗成本,从而导致灾难性卫生支出发生。单独以医保覆盖率作为政策因素来评价灾难性卫生支出是不全面、不科学的,需要基于空间层面医保覆盖率与医保报销率、政府卫生支出等的交互作用,来分析其对灾难性卫生支出的影响。
(4)环境因素
灾难性卫生支出的空间聚集、扩散与外溢属性,与所在区域的地缘环境密切相关,并形成了不同程度迭代的窘迫循环。地缘环境下的空气质量、气候温度、降雨量,不仅会对该区域人群的整体健康产生共同作用,形成相似的患病、发病与死亡特征,还会通过区域间的涌动与蔓延,影响相邻区域的卫生服务需求与利用。以空气质量为例,根据城区建设规定,农业、工业驻地基本都在远离城市中心的城市边界、郊区,城市工业污染排放、居民生活废气、烟霾等随空气不断流动、外溢,流动速度还在相当大的程度上受降雨、温度等影响,从而引发所覆盖区域人群健康状况的下降,最终导致灾难性卫生支出的发生。
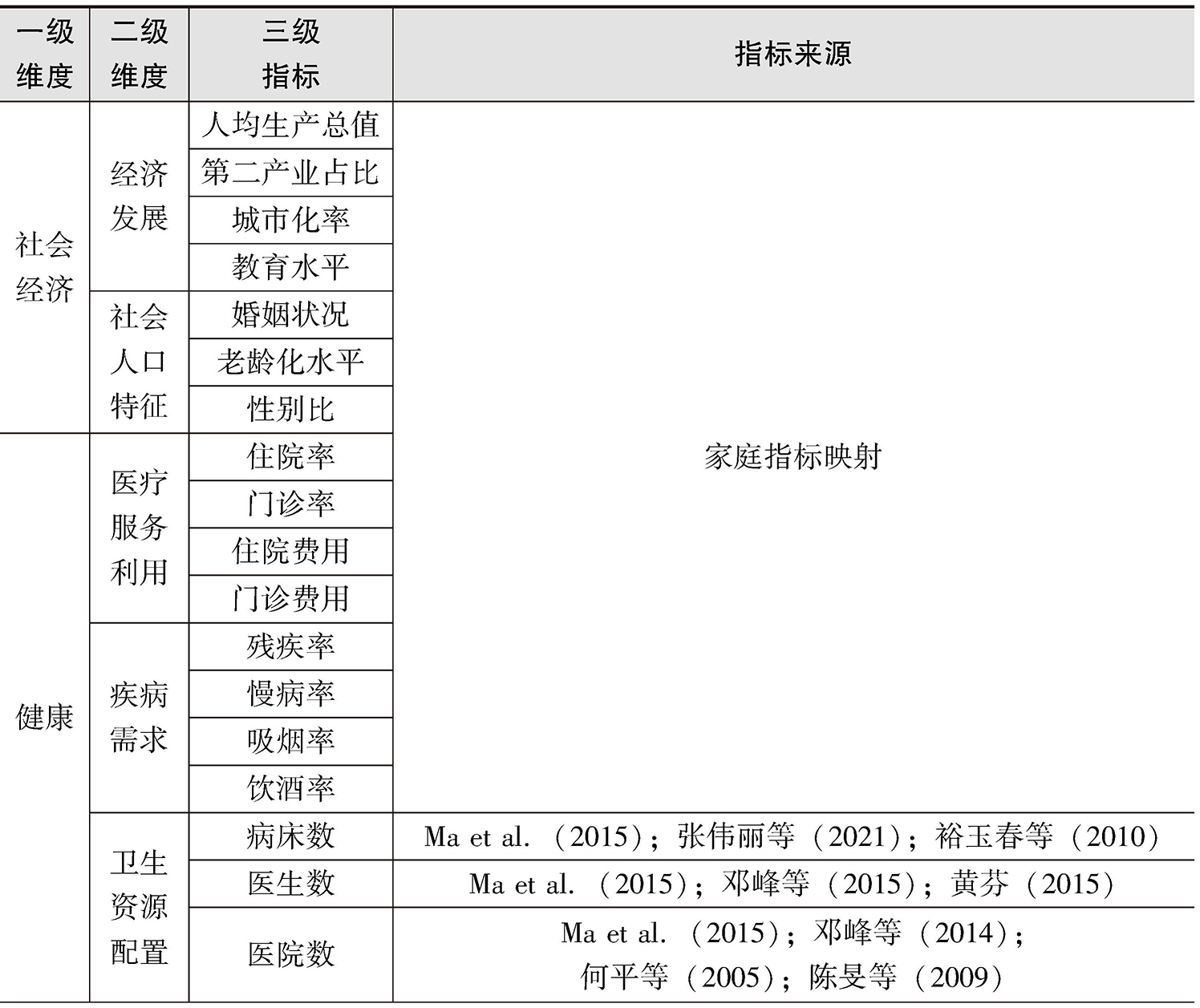
把文献中直接涉及区域灾难性卫生支出的评价指标、影响因素,以及对区域灾难性卫生支出有间接影响的因素,以本研究构建的灾难性卫生支出理论评价模型的一级维度为核心,按各属性下的二级维度进行归类,并采用聚类分析法把含义相同或相近的指标合并,初步得到区域灾难性卫生支出评价指标体系,包含4个一级维度、9个二级维度、28个三级指标,如表2-11所示。
表2-11 区域灾难性卫生支出评价指标
续表
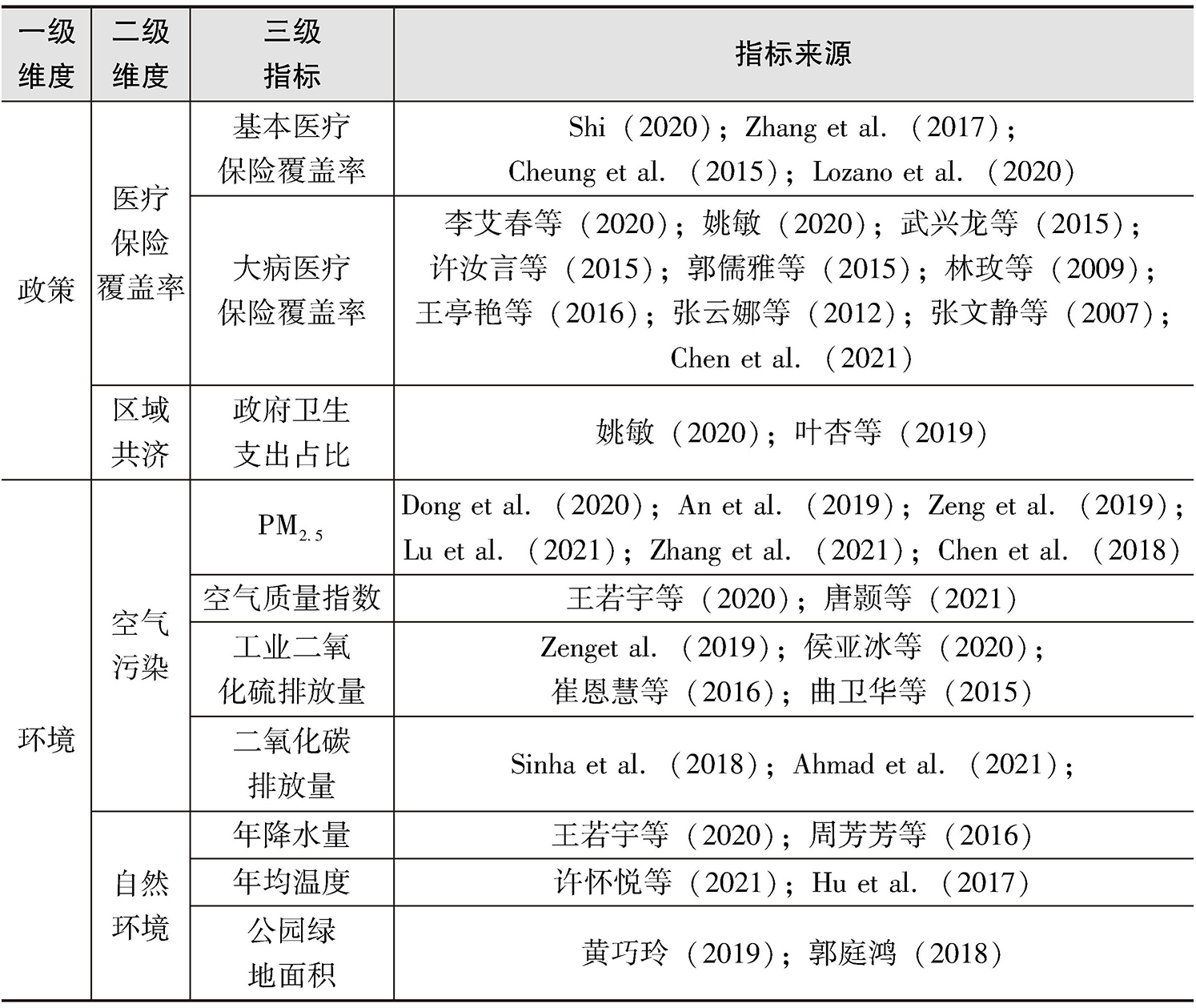
区域灾难性卫生支出评价指标体系中的社会经济因素、健康因素、政策因素由各地家庭层面的数据整合而来,与家庭灾难性卫生支出评价指标体系有承接关系,体现出灾难性卫生支出的空间属性。例如,人均生产总值指标,由家庭灾难性卫生支出评价指标体系中的家庭收入水平映射到地区层面而得,在评价一个地区的人均收入水平时,人均生产总值是一个通用指标;门诊率和慢性病患病率指标,由地区的个人门诊和患慢性病情况汇总而来,是区域层面门诊和慢性病情况的综合展现;基本医疗保险覆盖率指标也是由个体参保情况汇总而来。
区域灾难性卫生支出评价指标中也有并非家庭层面映射而来的指标。例如,病床数、医生数和医院数指标,是衡量区域卫生资源配置的重要指标,直接影响区域居民的卫生服务利用,进而影响居民的疾病经济负担,最终影响居民的灾难性卫生支出;政府卫生支出占比指标,已有研究证实,其对个人卫生支出具有重要影响,政府卫生支出增加会在一定程度上减少个人卫生支出,从而减少灾难性卫生支出的发生。
环境因素对区域灾难性卫生支出的影响是一个渐进的传导机制。环境污染影响生活环境,生活环境变差导致疾病发病率上升,疾病发病率上升导致卫生服务利用上升和卫生支出增加,卫生支出增加进而导致灾难性卫生支出发生。区域灾难性卫生支出评价指标体系中的PM 2.5 、工业二氧化硫排放量、二氧化碳排放量等环境因素指标,已有研究证实它们会增加区域呼吸道疾病的发病率和死亡率,导致居民卫生服务利用和卫生费用的增加,从而增大灾难性卫生支出的风险;但是现阶段,对环境因素与健康相关的研究,还仅仅停留在环境污染对发病率的影响上,没有深入研究环境因素对卫生支出和灾难性卫生支出产生影响的节点。现行的政策也主要集中在减少环境污染对生活环境的影响,对环境污染影响的深度挖掘还需进一步加强。对经济和健康脆弱的人群来说,环境污染导致家庭成员生病,不仅仅是对家庭成员生理上的伤害,还会给家庭甚至社会造成负担。这种渗透式的传导机制需要政策上的干预。
本节以上一节的理论评价模型为基础进行了原始指标库的构建,并在该领域专家的指导下完成了评价指标体系的筛选,最终形成了三套完整的评价指标体系。本节内容旨在为灾难性卫生支出测度意义延展的现实问题,即健康贫困与大病医保制度效果的相关研究提供测度工具参考。此外,本节没有将研究视角局限于二维层面,而是基于现实空间分异特征与空间理论,进行了空间视域下灾难性卫生支出评价指标体系的拓展,首次实现了对灾难性卫生支出研究视角的拓维与升级。