




食管癌可发生在下咽部到食管胃接合部之间的食管任何部位。食管癌的病变部位以中段居多,为52.69%~63.33%;下段次之,为24.95%~38.92%;上段最少,为2.80%~14.10%。部分胃贲门癌延伸至食管下段,在临床上常与食管下段癌不易区别,故又称食管贲门癌。
早期食管癌的病理形态分型,一般根据内镜或手术切除标本所见,可分为隐伏型(充血型)、糜烂型、斑块型和乳头型。其中以斑块型为最多见,癌细胞分化较好,糜烂型次之,癌细胞分化较差,斑块或糜烂有半数在2厘米以上侵犯食管全部或大部周径者为早期浸润癌。隐伏型是食管癌最早期的表现,多为原位癌。乳头型病变较晚,但癌细胞分化一般较好。
中晚期食管癌的病理形态分型,可分为髓质型、蕈伞型、溃疡型、缩窄型和腔内型5型。
髓质型较常见,呈坡状隆起,侵及食管壁各层及周围组织,切面灰白色如脑髓,恶性程度最高,因常有较明显外侵,手术切除率较低,外科治疗预后较差,放、化疗效果中等,复发率也高。
蕈伞型比较常见,多呈圆形或卵圆形,向食管腔内突起,边缘外翻如蕈伞状,表面常有溃疡,属高分化癌,预后较好,由于外侵常不明显而有较高的手术切除率,对放射线敏感度较高,放疗或化疗效果比较满意。
溃疡型比较少见,表面常有较深的溃疡,边缘稍隆起,出血和转移较早,而发生梗阻较晚,切除率中等,本类型有穿孔危险,化疗效果较好。
缩窄型比较少见,典型硬癌,呈环形生长,质硬,涉及食管全周,食管黏膜呈向心性收缩,出现梗阻较早,而出血和转移发生较晚,切除可能性一般。
腔内型肿瘤呈圆形或卵圆形,突向食管腔,有粗细不等的蒂与食管壁相连,肿瘤表面糜烂或有小浅溃疡,切除率较高。
除上述分型外,临床还常见两型同时存在的混合型。此外,尚有5%无法确定其类型。从外科手术治疗效果看,缩窄型最差,其次为髓质型和溃疡型,蕈伞型疗效较好,腔内型切除率虽较高,但远期效果差。
按照组织学分类,食管癌可分为鳞状细胞癌、腺癌、腺棘癌、小细胞未分化癌和癌肉瘤。食管上、中段绝大多数为鳞状细胞癌,而下段则多为腺癌,鳞状细胞癌占90%以上,一般临床治疗方案及预后均以此为准。腺棘癌、未分化癌及癌肉瘤均很少见。未分化癌在食管内罕见,但恶性程度很高。癌肉瘤是源于上皮与间叶组织,有癌与肉瘤的成分,一般预后较好。
准确的分期是选择合理治疗方法、预后评价、不同治疗方法疗效比较及其诊治信息交流的基本工具。1976年,我国食管癌工作会议制定了食管癌临床病理分期,见表1。
表1 食管癌的临床病理分期
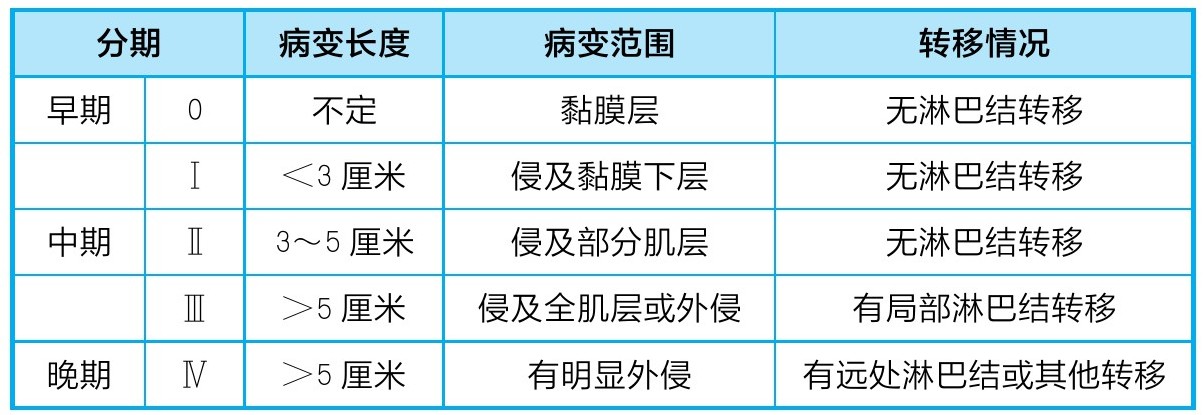
引自:王吉耀,葛均波,邹和建.实用内科学[M].15版.北京:人民卫生出版社,2022.
食管癌的扩散和转移方式有直接扩散、淋巴转移和血行转移。早中期食管癌主要为壁内扩散,癌肿最先向黏膜下层扩散,继而向上、下及全层浸润,因食管无浆膜层,极易透壁直接侵犯其邻近器官。
淋巴转移是食管癌转移的主要方式,沿黏膜下淋巴管到达食管周围淋巴结,进而向远处转移。早期食管癌限于黏膜下层者淋巴结转移比侵犯到肌层者少,最多转移到纵隔淋巴结,依次而下为腹部淋巴结及颈部淋巴结。还有约1/4的病例淋巴结的转移是跳跃式,肿瘤部位局部淋巴结阴性,而远隔部位却出现转移。血行转移发生较晚,较淋巴道的发生率低,晚期血行转移可至肝、肺、骨、肾、肾上腺、脑等处。