




“别怕,就疼一下,我给你打个麻药。”我对躺在病床上的这个发生了急性肾衰竭的患者说。
我快速穿上隔离衣、戴上无菌手套,在护士协助下打开静脉切开包,在患者即将穿刺的腹股沟区域用碘伏一遍遍地消毒,而后铺上了无菌洞巾。
“利多卡因,你看一下。”护士一边报着麻醉药物名称,一边拿给我确认,随后掰开了药物的安瓿让我从中抽吸药液。所有准备工作紧张而有序地进行着。
接下来,我将穿刺他的股静脉,并置入一根导管,通过这根导管给他做CRRT。
这本是一次再常规不过的操作,但没想到,接下来我的操作却引起患者发生反常的出血,而这次出血也让我想起二十年前那个被我误诊了的病例……
这个病例发生于2017年8月。
患者男性,31岁,中关村一家IT公司的程序员。他的病程很短,不到三天。三天前,他无明显诱因出现高热40℃,伴倦怠、乏力,之后迅速发生了多器官损害:休克、肝损害、肾损害。受损最严重的器官是肾脏,一滴尿都没了,血液中反映肾功能的指标——尿素氮和肌酐的浓度像火箭一样飙升。
更可怕的是,他还发生了高钾血症、代谢性酸中毒。这是急性肾衰患者最可怕的并发症,严重时会干扰患者心肌细胞的电活动,引发心律失常甚至心脏骤停。
我必须紧急处理这两种并发症,把他血液中钾离子的浓度快速降下来,并纠正他的代谢性酸中毒。
我为什么不等明确病因后先去治疗原发病,而是直接处理并发症呢?这不是本末倒置了吗?
并不是。
当患者命悬一线时,应该先救命,在保住命的同时积极寻找病因、治病,这是ICU救治生命的一项重要原则。就像这个男青年,不论是什么病因引起了急性肾衰竭,此时,必须优先处理危及他生命的高钾血症、代谢性酸中毒,而最好的措施是立刻给他上CRRT,用CRRT替代他受损的肾脏。
对这个男青年,CRRT治疗主要可以起到三方面作用:首先,他的肾衰竭了,肾脏不排尿,体内多余的水分无法正常排出去,需要借助CRRT去清除水分,防止他发生急性心衰;其次,CRRT还可以迅速纠正血钾异常、酸碱平衡紊乱,避免他发生严重的心律失常、猝死;最后,CRRT还可以清除患者体内的其他毒素物质、炎症因子,这对于他的恢复都是有益的。
开始CRRT前,我要穿刺他大腿根部的股静脉并放置导管。我快速而娴熟地操作着。
截至2017年,我已经在ICU工作十六年了。我日复一日地做着各种有创操作——深静脉穿刺置管、胸腔穿刺、腹腔穿刺、腰椎穿刺、动脉穿刺,我对每项操作的每个细节都了如指掌。
在确定穿刺点后,我手持装着麻醉药物的5毫升注射器准备穿刺。
在针头刺入皮肤的一瞬间,意外发生了。
出血,反常的出血!
一颗颗绿豆般大小的血滴从针眼里冒了出来,像汩汩的泉水,很快浸湿了穿刺点周边的无菌洞巾。
太奇怪了,他这么年轻,血管弹性好,检验结果显示他体内负责止血的血小板数目是正常的,凝血功能也是正常的,止血应该很快,何况我打麻药用的是很细的针,刺破的也仅仅是皮内的小血管。
为什么?为什么出血这么凶猛?我快速思索着。
这种异常的感觉我很难确切表达出来,但它真真切切地存在着。在我看来, 时间带给一个医生的,不仅有日益丰富的理论储备,还有操作时唯有操作者自己可以感受到,但旁人永远不易察觉的细节,这就是医生的直觉,或者我们也可以把它称为“第六感”。
直觉告诉我,这个年轻人发生肾衰的病因一定不是ICU最常见到的休克、脓毒症、急性心衰……那他的体内正在发生着什么?是什么病进展如此之快?
几分钟后,我把导管顺利地置入了患者的股静脉,并用缝针和缝线把导管与周围皮肤组织牢固地固定在一起。一气呵成,我完成了整个操作。
护士已经准备好了机器,当机器上的管路和患者股静脉里的导管连接后,我按下启动按键。
CRRT机器上的滚轮缓慢转动,发出“吱吱吱,吱吱吱”微弱有节奏的声响,滚轮转动产生的负压让暗红色的血液从他的股静脉里流出,顺着管路到了滤器里。患者体内多余的水分,潴留的钾离子、肌酐、尿素氮,还有引起病情加重的各种炎症因子都将通过滤器被快速地滤出体外。我知道,随着治疗时间不断延长,患者的病情会愈加平稳,几个小时后,他的高血钾和酸中毒将会被纠正,不出意外的话,一两天后他升高的肌酐值也会恢复至正常水平。我松了一口气。
下午5点多,我开始组织多学科会诊。
多学科会诊是现代医疗体系下,针对危重、疑难病例的一项重要制度,由主管医生根据患者的疾病特点,邀请相关领域的医生参加会诊。具体到这个病例,我请了肾内科、感染内科、风湿科、血液科的专家,一方面我想请他们帮我完善一下诊断,是什么病导致了这个青年快速发生了肾衰竭;另一方面,请他们查漏补缺,看看在诊断、治疗上我还有什么需要补充的地方。
在诊断时,一个医生可能会出错,而一群医生,尤其是不同领域的医生一起讨论,发生疏漏和误诊的概率则会大大降低。多学科会诊的目的正在于此。
有专家说,如果患者恢复得慢或者肾功能持续恶化,可以考虑做肾脏穿刺明确病理改变;有的说,患者这么年轻,不排除自身免疫问题,其免疫系统错误地攻击自身的器官,包括肾脏,引起肾脏功能异常;也有人说,可以查一查相关指标,可别是溶血尿毒综合征或者血栓性血小板减少性紫癜……
毫无疑问,在已有证据非常有限的条件下,多学科会诊给我提供了非常中肯的建议。
而我也在不停地思考:能够引起急性肾衰的病因太多了,包括休克、脓毒症、心功能不全、肾动脉栓塞、自身免疫性肾损害、胰腺炎,还有药物因素、急性肾炎、输尿管狭窄、肾积水、急性尿潴留……各种可能的病因加起来不下几十种。
那对这个患者,引起他肾衰竭的病因会是哪一种呢?
医生的诊断思路通常是根据病例特点首先提出假设,然后搜集证据、验证假设,这是一个循环。如果已有证据否定了第一假设,则迅速进入第二假设、第三假设……但是,根据这个患者已有的指标,我排除了以上提到的所有的常见病因。
我隐约感觉到,一定还有我没想到的其他病因。
会是什么呢?
我一遍遍快速复盘着这个患者的情况:青年男性、突发急性肾衰、既往体健……
正当我绞尽脑汁思索的时候,猛然间,我给他注射麻药时鲜血如泉水般汩汩涌出的场面又一次在我眼前浮现,一种似曾相识的感觉向我袭来。
我知道了!我知道他是什么病了。
轮到我发言的时候,我说:“我认为这个患者是流行性出血热,用上抗病毒药,再坚持给他做CRRT,过几天他就能痊愈。”
我刚说完,房间里静了下来。沉默持续了大约半分钟,然后有人说:“薄大夫,你的诊断依据是什么?”
我知道,他是在委婉地质疑我,然而他的质疑不无道理。
为什么大家都认为目前我们还不能得出流行性出血热的诊断呢?
首先,病史不支持。流行性出血热是一种由病毒感染引起的急性传染病,主要通过鼠类传播。虽然年轻患者出现急性肾衰竭,要想到流行性出血热的可能,但随着我国公共卫生条件改善,这种病在大城市越来越少了。比如,根据2020年陕西省疾控中心上报的数据,流行性出血热的发病率为0.5785/10万,患者中70%左右为农村地区人口。这种病有明显的地域特点。
其次,表现不符合。流行性出血热患者最典型的表现是三红三痛:三红指颜面红、颈部红、胸前红,三痛指头痛、眼眶痛和腰痛。而这个患者除了有轻微的腰痛外,其他表现都没有。
最后,证据不充分。流行性出血热的诊断需要病毒抗原检测或者血液中出现动态升高的抗体来辅助诊断,但这个检查结果最快要等到第二天才能拿到。
这个患者既没有去过疫区,临床表现又不典型,也没有化验证据支撑,所有参加会诊的专家都把流行性出血热的可能性放在了最后,而我凭什么斩钉截铁地说是这个病?我这么说误诊风险是极大的。
可我依旧坚持我的判断,我说:“我给他抽血查出血热抗体,今天晚上持续给他做CRRT。”
我给他做了一整晚的CRRT治疗。第二天一早,他的血钾值正常了,代谢性酸中毒也纠正了,体温也恢复正常了。早上起来,他还喝了半碗米粥,一切都在向着好的方向发展。但这些改善只是CRRT的功劳,对症处理而已,并不能说明我诊断对了。想要明确诊断,还要等他的抗体检测结果。
早上9点多,我下夜班,回家后胡乱扒拉了几口饭就躺下了。
下午1点多,我正昏天黑地地补觉的时候,被电话吵醒了。一看,是科里同事打来的。
这个同事大大咧咧的,脾气直、嗓门大,我一接通电话,就听出她非常高兴。她说:“薄大夫,你说对了,患者的化验结果出来了,果然是流行性出血热。你可真神!”
听她说完,我一下子从床上坐了起来,睡意全无。
太好了!
一方面,在这么多同行面前,我能第一时间做出正确诊断,我很自豪。
医生可以从众多混杂因素中把关键的线索捋顺,既不盲目发散也不局限拘谨,既保持开放思维又能坚持独立判断,最终给患者做出正确的诊断和治疗,这是一个医生工作中的“高光时刻”。
另一方面,确诊流行性出血热就意味着这个患者有很大可能快速好转,我只需要继续给他做CRRT,他的肾衰竭将很快康复,而且大概率不会遗留下严重的后遗症,这一点更令人兴奋。
但问题来了:我真的像我同事说的那样很神吗?
并不是。
我并不是一个天赋异禀、拥有渊博知识、可以力压群雄的青年才俊。我之所以能在第一时间从几十种可能的诊断中找到正确答案,是因为患者异常的出血场面,它让我的记忆瞬间回到了二十年前——那时,我治疗过一个出血特点几乎跟他一模一样的患者。我就是凭借这间隔二十年的相似点,快速做出了正确诊断。
不同的是,二十年前,我误诊了。
二十年前,也就是1997年,我正在另外一家医院做实习医生。
实习医生是医院里级别最低的医生,吃住都在医院,二十四小时随叫随到。实习医生的工作相对简单但烦琐,不仅要写病历、协助上级医生管理患者,还要做一些简单的医疗操作;不仅要学习书本上的知识,更要从临床实践中不断汲取经验。不过,这个时候恰恰也是年轻医生成长最快的时候,这时的每一个“第一次”都会让他记忆终生。我至今都能回忆起:我看过的第一张骨折患者的X光片;第一次穿刺患者手腕部的桡动脉,取动脉血做血气分析,我穿刺了三四次都没扎到血管,紧张得汗都滴下来了,而那个心衰的老奶奶却不停地说“不疼不疼”;第一次值夜班时因为担心医院环境里的细菌,一晚上没往值班室的床上躺;第一次哆嗦着在急诊室给头上淌着血的患者缝伤口;第一次听到产妇撕心裂肺的喊声,看着产道里胎儿黑色的头皮一点点往外冒,最开始黑点很小,慢慢地,看到的范围越来越大,伴随着产妇一阵阵哭喊,孩子的头突然就完整地钻了出来……
我对每个病例都充满了好奇,对每个知识点的攫取都像干涸到裂缝的土地突然遇到了涓涓细流。而实习期间,我接触到的第一个让我一生都刻骨铭心的危重病例,是一个发生了急性肾衰竭、病危的男大学生。
他20岁,高烧几天后出现浮肿、血尿。到医院一检查,他的肌酐水平已经超过了1000 μmol/L,这个数值是正常高限的十几倍。前面我讲过了,肌酐是反映肾功能的重要指标,肌酐值在几天内快速增长到如此高的水平,说明他发生了严重的急性肾衰竭。
他奄奄一息,被几个同学用担架抬着,一路抬到住院部三楼的病房。
我去看他,这个学工科的大学生,大个子,有一米八那么高,长得清秀,皮肤很白,戴着黑框眼镜。他躺在病床上,眼睑因为浮肿已经张不开了;他满脸胡子,这让他更显得疲惫不堪、病入膏肓。
听到我进门,他努力地睁开眼,用虚弱的眼神看着我,眼里都是渴望。
我的心猛然间紧了一下,然后是窒息的痛。他太年轻了,我知道如果治不好或者遗留下严重的后遗症对他将意味着什么。我想,我一定要不遗余力,想尽一切办法去救他。
我对他说:“你别怕,我去找老师。”
我转身对他的家人说:“去买个剃须刀给他刮刮胡子吧,别这么胡子拉碴的。”
从病房出来后,一种不祥的感觉向我袭来。
单从临床表现上看,这个孩子的病很像急进性肾炎。首先,他的病情进展迅速,发热几天后就迅速出现了严重的肾衰竭;其次,他的尿液化验提示血尿。这两点都是急进性肾炎常见的临床表现。但这种病的确诊需要进行肾脏穿刺,做病理检查。在显微镜下观察穿刺取出的肾组织,如果看到肾小球里出现免疫细胞或者其他增生的组织、免疫物质堆积形成的如弯月般的“新月体”,即可确诊 [1] , [2] 。但很可惜,在二十年前,进行肾脏穿刺来对原发病进行确诊的患者比例远不像今天这么高。
尽管没有病理检查的证据,从临床表现上看,我还是高度怀疑他得的是急进性肾炎。我心如刀割,因为我知道这种病的预后太差了。急进性肾炎和我们熟悉的急性肾炎不同,急性肾炎多数可以痊愈,但急进性肾炎,别看跟急性肾炎只差一个字,结局却截然不同。急进性肾炎会持续进展,如果不治疗,80%~90%的患者的病情会在六个月内进展到肾功能衰竭终末期并死亡 [3] 。即便患者能活下来,肾脏也会逐步失去功能,终生靠透析活着。
想到这些,我泪如雨下。我想,这个孩子太可惜了,在最好的年龄得了根本无法治愈的病。
急进性肾炎越早开始治疗结果越好,在当年,治疗主要是应用大剂量糖皮质激素,而且要早用,一旦用晚了,当肾小球已经受到不可逆的损害时,再用糖皮质激素就没效果了。
我担心耽误他的治疗,就缠着上级医生,说:“赶紧给药吧,不能再等了,他太年轻了。”
上级医生一直让我再等等、再观察一下,但最后还是经不住我的软磨硬泡,勉强同意了。
在给他注射糖皮质激素后的第二天,他的肌酐值从1000μmol/L以上快速下降到600μmol/L。那天他状态很好,吃了两个饺子,虽然后来全吐了,但全家人还是围着他兴奋不已。肌酐值快速下降让大家看到了曙光。
我也很兴奋,果断决策后能够力挽狂澜的感觉很奇妙,尤其对象是他。
但好景不长,第二天,他的肌酐值又快速反弹,再一次升高到了1000μmol/L以上。
我坚持要继续给他用糖皮质激素,我不能错失这早治疗的唯一机会,否则这个孩子以后可能就没有机会了。
当天下午,科里请了著名的肾脏内科教授教学查房,这个病例被选上了。我负责汇报,在几十人面前,我详详细细地把这个病例的现病史、既往病史,全部化验结果、检查数据,尿素氮、肌酐的动态变化,给过的治疗和患者对治疗的反应等细节全部汇报了。我还向教授明确地表达了我对这个孩子的无比关心,我说:“我太想救他了。”
教授看完病历,又去看患者,还和患者及其家人聊了半个多小时。他一点一点检查患者的皮肤,还把患者的尿液端起来仔细端详。
回来后,他沉思了一会儿,说:“这个患者的诊断和治疗都是错的!”
我一下子蒙了。怎么可能?我几乎时刻守在这个孩子的床边观察他的病情,我查资料、查文献,不敢有一丝怠惰,我倾注了我所有的心血,怎么可能会出错?我很难相信。
他继续说:“你们只盯着急进性肾炎这唯一的诊断,而忽略了两个重要细节。
“第一,患者的尿液里漂浮着一条长长的像水草一样的东西,这是隔夜放置后尿液中的红细胞聚集在了一起。
“第二,他家里人说给他刮胡子的时候用电动剃须刀,只蹭破了一点皮,他就血流不止。
“这两个细节都说明这个患者有很明显的出血倾向。
“发热、急性肾衰竭,加上更关键的出血倾向——
“我高度怀疑他是流行性出血热。”
这时,我猛然想起来,教授描述的这两个细节我都见到了。
那天我去看患者的时候,他的父亲正在用电动剃须刀给他刮胡子,刮着刮着,我就看到有鲜血淌了出来,从他的下颌角一滴滴地滴在了他胸前的病号服上,像断了线的珠子。这很反常。电动剃须刀并不会像刀片一样割伤皮肤,只会因摩擦引起皮肤轻微擦伤,怎么可能出血这么凶猛?
但我当时只剩慌乱了,拿了块纱布给他用力地按着,根本没去思考这反常的细节。
而他留置尿液中那条暗红色的带状漂浮物我也见到了,不过当时我如乱麻一般的大脑中充斥的只有肌酐、激素、“新月体”、尿毒症、透析、肾萎缩、死亡……
因此,这两条关键证据都被我忽略了。
教授继续说:“停用糖皮质激素,糖皮质激素不仅无效,继续用下去还有发生消化道大出血的风险。抓紧时间透析。
“马上抽血送检流行性出血热抗体。如果抗体阳性,那就更有诊断价值了,用上抗病毒药,病人很快可以痊愈。”
那年,我实习的那家医院还不能检测流行性出血热抗体,要把血液标本送到三公里以外的省防疫站。
第二天,大雨,我骑自行车去取结果。当报告窗口的工作人员递给我单子,我还没有接到手里,就已经看到了上面的几个大字:流行性出血热抗体阳性!这个结果意味着这个孩子基本可以诊断流行性出血热了,而这种病很快会痊愈,并且在多数情况下不会遗留下后遗症。
我一把抓过单子,都忘了骑自行车,冒着大雨跑回了医院。
我告诉他:“你有救了!”
果然,他很快痊愈出院了,一点后遗症都没有。再后来,他研究生毕业后考取了公务员,虽然工作很累,加班加点是常态,但他的身体依然很健康。
2023年1月,在这个男大学生痊愈出院二十六年后,我陪着他去当年我实习,也是给他治疗的那家医院寻找这份病历。管理员踩着梯子、腰里拴着安全绳、用了一整天的时间才从堆积如山的病历库中把这份1997年的陈年病历找到、复印出来。他接过复印的病历,手居然颤抖了,而我也落了泪。
为什么这个病例让我这么激动?
因为这位患者,是我的亲弟弟。
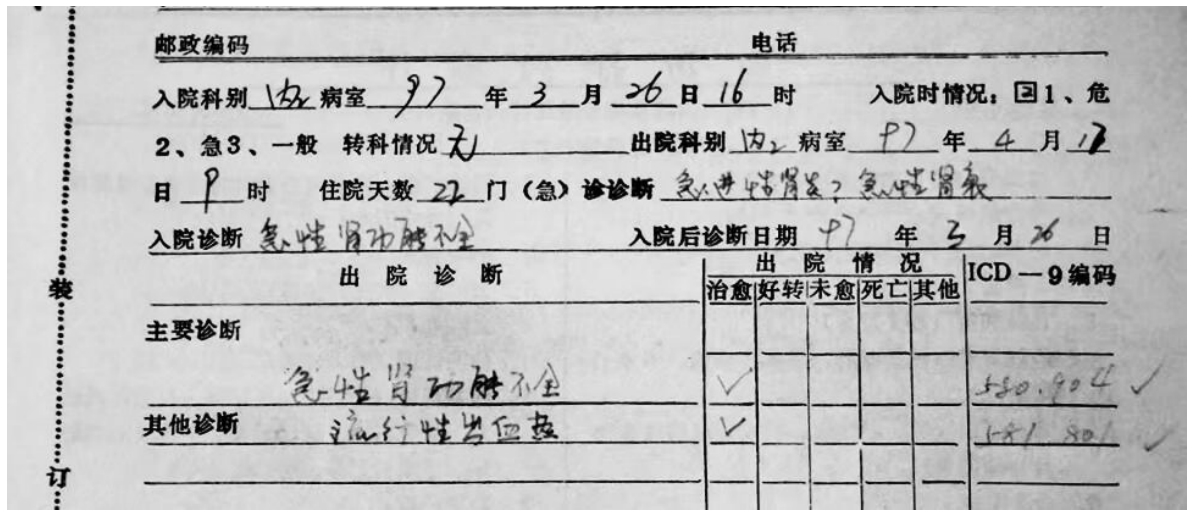
1997年,我弟弟的病历首页(诊断部分)
对二十年前的这个病例,几乎每个懂医的人都会立刻指出当年的我犯的三个明显的错误。
首先,思维窄化。思维窄化指的是当一个人对于某件事情过于关注、注意力高度集中、患得患失时,他的视野反而越来越收缩,思维越来越局限。思维窄化是医生诊治中的大忌。当年,我只盯着“急进性肾炎”这唯一的诊断,视而不见所有不符合这个诊断的证据,比如他刮胡子后出现的反常出血、尿液中漂浮的红细胞,这两个反映出血倾向的证据高度支持“流行性出血热”的诊断。我之所以紧紧抓住“急进性肾炎”这个错误诊断不放手,是因为这种病病情重、预后差、患者很可能会死亡或者需要终生透析。就是因为他是我至亲的人,所以我关心则乱,导致思维窄化,错误诊断。
其次,违背流程。我没有听从上级医生让我多观察一下的意见,缠着他:“赶紧给激素,赶紧给激素,否则他就没救了。”我严重干扰了上级医生的思路,让他也乱了阵脚,这不符合医疗常规。
最后,激进冒险。我在糖皮质激素应用无效的情况下仍然坚持继续应用,不撞南墙不回头,加大筹码下重注,差点引起严重后果。
而这三个错误背后的原因其实很简单,就是因为“他是我弟弟”。
普鲁斯特在他的《追忆似水年华》中写道:“凡属严重错误都有一个共同的性质:那就是没有克制感情的冲动。” [4] 笛卡尔的二元论认为,过度强烈的情绪是理性的杂音。事实上,亲情除了让当年的我多给了弟弟一些情感上的关心,并没有给他的救治提供更多的加分项,反而因情绪剧烈波动而干扰了对他的诊断和治疗。
遇到危机时,每个人都会产生恐惧、逃避、茫然的情绪,在生死攸关时会激进冒险或者无所适从,会不知所措或者固执己见,会举棋不定或者盲目自信,会过多地关注事情最坏的结局而忽视了客观的发展规律。医生也不例外,而医生的不理性会让命悬一线的患者变得风险重重。
除了患者是医生的亲人,临床上可能会引起医生产生剧烈的情绪波动,甚至可能会影响医生正确决策的场景还有很多,比如:
医生过度同情患者的遭遇,想节省某些步骤“帮助”患者;
正在治疗一个令人憎恨的患者,比如给社会和其他人带来伤害的罪犯;
曾经的治疗给患者带来了伤害,之后拼命地想“弥补”;
想在同行面前获胜,或者想在晋升关键期做出更多成绩;
…………
而医生要想少犯错,必须克服不理性的冲动。
保持理性固然重要,但问题来了:我们在决策时是不是应该摒弃所有的个人情感、情绪,或者说摒弃感性?
我并不这么认为,尤其在医学这个领域,医生保持感性对患者的救治同等重要。为什么?
一方面,理性只是看待生命的一种角度,人类的各种情绪在我们决策中都扮演着重要的角色。医生极致追求理性很容易把人看作机械。 人不是机械,人类生命之所以神奇,是因为人类可以通过理性的计算、归纳、演绎,越来越清晰地了解人体内部无数精密协作、协调运转的细胞组织,却永远无法用理性完全覆盖和解决人类生命的全部问题。 比如,人的心灵可以完全用理性解析吗?显然不能。法国思想家帕斯卡尔在他的《思想录》里说,人心自有其逻辑,而理性对此一无所知。 人有情感、有温情、有情绪,才让人类生命更有意义;医生有情感、有温情、有情绪,才让医生更像医生,不仅看病,更关爱人。
另一方面,医生的情感对临床决策也并非毫无裨益,情感和爱反而可以推动理性决策,让决策更加明智和合理。“我们很多决定和言行看似是理性深思熟虑的结果,与感性无关,但其实趋利避害的感性好恶在我们看不到的深处决定了理性逻辑的运行方向。” [5]
医生的情感有时候甚至可以在诊治陷入僵局时帮他拨云见雾、力挽狂澜。
正如二十年前,对我弟弟,我太想救他了,我太专注、太投入,因此在医治他的过程中,那些有用的信息永久地留在了我的记忆里,经年累月地潜伏下来。
二十年后,对这个程序员青年,我太想救他了,以至于二十年前我弟弟那个病例中最有价值的细节突然从浩瀚的记忆海洋里浮出,让两个病例关联在了一起,提供了重要的提示,让我快速正确诊治。
这是直觉也好,是经验也罢,很难将二者完全区分开来,但有一点是毫无疑问的:二十年前那些我倾注了心血和强烈情感留下来的信息,对二十年后我对这个程序员青年的诊断起到了决定性的作用。这种信息对ICU医生尤为重要,在信息高度不充分、不确定,患者命悬一线时,它可以帮助我们快速而精准地决策,抓住转瞬即逝的机会。
为什么我们有时遇到某件事或到某个地方,会感觉似曾相识?
为什么一首歌会突然让我们想起一个人?
为什么有时候闻到一种味道,我们会突然想起童年时一件刻骨铭心的往事?
那些曾经最感性、最用心、倾注过无限情愫的点,可以突然在不同的时空、不同的场所适时出现,然后把看似不相干的两件事情关联到一起,并对当前的决策产生影响。
人类的情感就是这么奇妙,克服不理性的冲动可以让我们思维客观、公正决断,但适度的感性也可以让理性更理性。 就像在《笛卡尔的错误》一书中,神经外科医生达马西奥通过鲜活的临床案例证明了情绪不仅有用,而且在人类理性决策中起着重要作用。他认为,理性决策必须有情绪的参与、支持,只依靠理性来理解世界,很容易陷入逻辑漏洞和错误判断。情绪对理性决策具有积极正面的作用。 [6]
而我的这个病例恰恰为这一观点增加了新的坚实论据。
2022年7月份,我访谈过一位患者家属。他的父亲在ICU救治了两个月,最后还是回天乏术。尽管结局是大家都不想看到的,但他还是接受了我的访谈。
他的父亲是一位82岁的老人,先后发生了肠破裂、腹膜炎、多器官衰竭,在ICU治疗一个月后几乎每个器官都好起来了。遗憾的是,在即将转出ICU的前一天晚上,老人又发生了致命性的消化道大出血,这次出血让他的病情一落千丈。医护们前前后后忙碌了两个月,最后还是没有救回这个老人。
在访谈时,我问了患者的儿子一个问题。我说:“你父亲在ICU抢救了两个月,你风里雪里的在北京最冷的时候,在ICU门外守了两个月,记忆最深刻的是什么?”
我原以为他会讲ICU门外艰苦的守候,讲每天因为老人病情变化而起伏的情绪,讲ICU门外那些生离死别的故事,讲求医的不易,或者讲他们一家人团结不放手,想方设法终于请到一位ICU领域知名的专家过来会诊、救命……
都不是。
他说:“我父亲病危那天,小李大夫出来交代病情。她的电话不停地响,她每天忙叨叨地从手术室接病人,带着呼吸机、监护仪,推着床带病人下楼做CT,做各种检查,ICU就数她最忙。可能年轻医生都是这么练出来的。
“那天她和我、我姐说我父亲的病情,她一边说一边呜呜呜地哭。她说:‘真对不起,咱们这么努力,老人还是出血了,对不起,真对不起。’
“我第一次见医生哭,我都心疼,真的。
“了不得啊,年轻医生这么天天练,这么高的工作强度,这么好的技术和老师,进步几乎是必然的,但有情义、对病人有情感的医生更了不得。
“你说咱们老百姓看病要吃多大苦、受多少罪,但遇到有情义的医生,心里那个暖啊。看到小李大夫哭的那一刻,我一下子感到我们所有受过的苦都值了。”
我和很多同事讨论过医生对患者的情感问题,大家的观点出奇地一致: 理性让医生思维更缜密、操作更稳健,既不患得患失又不盲目冒险,既不头绪混乱又不思维窄化;理性能让医生客观公正地审视患者的每一个检查结果、化验数据,并最终给出正确的诊断和治疗;但医生的感性、对患者有情感却能给患者和患者家属带来抚慰,让治病这个痛苦的过程有了人情味,让医学更有温度,而温度是我们永远不能失去的东西。 “有时候医生的情感对患者来说甚至可能有很强的治疗作用,患者会感受到他们得到理解和关注……这种情感的表露最重要的意义即在于那一刻对患者真实而诚恳的陪伴。” [7]
但在我看来,医生对患者有情感,起到的作用绝不是仅仅让患者感受到温暖这么简单。医生有情感,也能提升医生的理性思维能力,让他的临床决策更精准。对患者有情感,会让医生不知不觉地在记忆深处抛下无数个漂流瓶,瓶里装着他倾注过感情、最触及他内心的人和事,而这些漂流瓶能穿越时空,未来的他每捡到一个,都会让他变得更丰富、更强大、更理性。
所以,什么才是好医生?
很多人说,好医生要有技术,态度好。
对。但我还想补充一点:好医生的第三个标准,是在历尽千帆日趋理性后,还能在内心深处保留一份感性。
[1]Anguiano L, Kain R, Anders H J. The glomerular crescent: triggers, evolution, resolution, and implications for therapy[J]. Current opinion in nephrology and hypertension, 2020, 29 (3):302-309.
[2]Brien F O. Rapidly Progressive Glomerulonephritis(RPGN). https://www.msdmanuals.com/professional/genitourinary-disorders/glomerular-disorders/rapidly-progressive-glomerulonephritis-rpgn.
[3]“rapidly progressive glomerulonephritis” at Dorland's Medical Dictionary.
[4]马塞尔·普鲁斯特.追忆似水年华[M].徐和瑾译.南京:译林出版社,2010.
[5]了不起的西西弗.幸好我们还可以浪漫——浪漫主义的特征.https://baijiahao.baidu.com/s?id=1645545082703600229&wfr=spider&for=pc.
[6]安东尼奥·达马西奥.笛卡尔的错误[M].毛彩凤译.北京:教育科学出版社,2007.
[7]Robinson F. Should doctors cry at work? [J]. British medical journal, 2019,364(8189):1690.