




纤维胃镜是用导光玻璃纤维束制成的胃镜,从口腔插入通过食管进入胃部。它具有柔软可曲,冷光光源,窥视清晰、直接,操作安全等优点。纤维肠镜为结肠镜的一种,由光学玻璃纤维和内镜体及附件构成,可对全结肠进行直视观察,适用于检查结肠内疑有息肉、肿瘤、溃疡、炎症、不明原因出血灶等病变。
1.纤维胃镜检查的适应证
(1)凡疑有食管、胃及十二指肠疾病。
(2)胸骨后疼痛、烧灼感及吞咽困难,疑有食管疾病者。
(3)上腹不适,疑为上消化道病变,临床又不能确诊者。
(4)急性及原因不明的慢性上消化道出血。
(5)X线检查发现胃部病变不能明确性质者。
(6)需要随诊的病变,如溃疡、萎缩性胃炎、癌前病变、术后胃等。
(7)疑有食管癌和胃癌患者,胃镜可提高诊断准确率,发现早期病历,并可进行治疗。
(8)胃镜可诊断上消化道息肉及隆起性病变,并进行治疗。
(9)需要通过内镜进行治疗者。
2.纤维肠镜检查的适应证
(1)便血原因待查。
(2)排便异常,如慢性腹泻或长期进行性便秘。
(3)X线钡剂灌肠检查结果阴性,但有明显的肠道症状,尤其疑有恶变者,或X线钡剂检查异常,但不能定性者。
(4)乙状结肠镜检查未发现病变或病变性质未明者。
(5)腹部包块,尤其下腹部包块需明确诊断者。
(6)不明原因的消瘦、贫血。
(7)结肠切除术后,需要检查吻合口情况者。
(8)需行结肠腔内手术、激光治疗者,如结肠息肉切除术。
1.纤维胃镜检查的禁忌证
(1)严重心脏病,如严重心律失常、心肌梗死活动期、重度心力衰竭。
(2)严重肺部疾病,如哮喘、呼吸衰竭不能平卧者。
(3)精神失常不能合作者。
(4)食管、胃、十二指肠穿孔的急性期。
(5)急性重症咽喉疾患内镜不能插入者。
(6)腐蚀性食管损伤的急性期。
2.纤维肠镜检查的禁忌证
(1)肛门、直肠有严重的化脓性炎症,或疼痛性病灶,如肛周脓肿、肛裂等。
(2)各种急性肠炎、严重的缺血性疾病及放射性结肠炎,如细菌性痢疾活动期、溃疡性结肠炎急性期,尤其是暴发型者。
(3)妇女妊娠期、曾做过盆腔手术及患盆腔炎者,应严格掌握适应证,慎重进行。妇女月经期一般不宜做检查。
(4)腹膜炎、肠穿孔、腹腔内广泛粘连及各种原因导致的肠腔狭窄者。
(5)肝硬化腹水、肠系膜炎症、腹部大动脉瘤、肠管高度异常屈曲及癌肿晚期伴有腹腔内广泛转移者。
(6)体弱、高龄病例及有严重的心脑血管疾病,对检查不能耐受者,监察时必须慎重。小儿及精神病患者不宜施行检查,必要时可在全麻下施行。
1.纤维胃镜检查
(1)患者准备:①了解患者病史及各种检查结果,向患者解释操作目的,并取得其合作。②检查前禁食8小时,已做钡餐检查者,最好3天后再做纤维胃镜检查。③幽门梗阻者须洗胃,出血多者也需用冷盐水或100mL盐水加去甲肾上腺素8mg洗胃后再进行检查。④术前20分钟肌注阿托品0.5mg,但青光眼患者禁用,必要时肌注安定10mg,目前倾向于术前不用药。⑤咽部局麻,用4%利多卡因喷雾麻醉,每隔3~5分钟1次,共喷3次,每次喷完嘱患者下咽。
(2)用物准备:器械检查首先取出胃镜,检查软管是否光滑无折,然后将冷光源接上电源,接好地线,插上纤维胃镜的导光缆,安装送水瓶、吸引器及脚踏开关,然后开启电源,指示灯应立即发亮,试调镜头上下左右弯曲的角度,送水、送气吸引是否通畅,观察视野是否完整清晰,检查活检等附件性能是否正常。
(3)操作步骤
1)体位:患者取左侧卧位,颈部垫枕,头稍后仰。松开腰带及衣领,口边下放置弯盘,有活动性假牙应取下,嘱患者咬住牙垫。
2)操作者左手持操纵部调整角钮方向,右手持胃镜可曲部,将镜端自牙垫中插入至咽后壁,并嘱患者进行吞咽动作,顺势轻柔插入患者喉部到达食管上端(图2-15)。
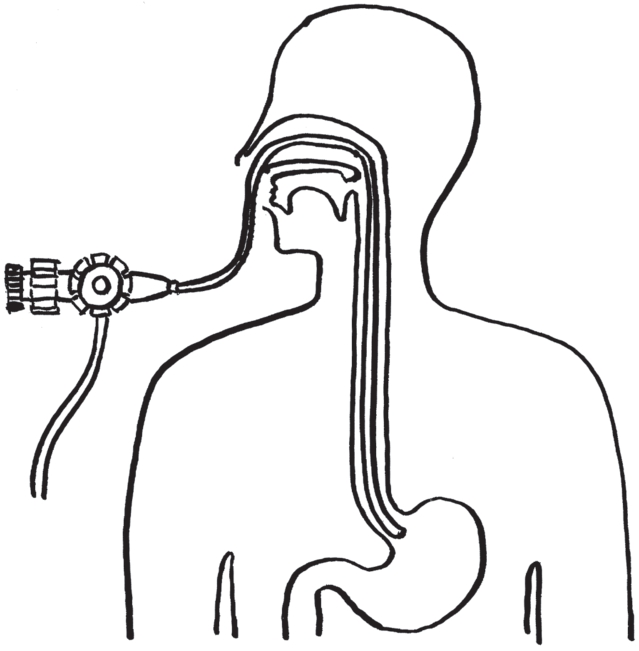
图2-15 胃镜检查
3)在直视下由食管通过贲门进入胃腔,再经幽门、十二指肠,在退镜时详细观察各部情况,观察顺序依次为十二指肠、幽门、胃窦、胃角、胃体、胃底、贲门、食管。
4)当腔内充气不足而黏膜贴近镜面时,可少量间断注气,当物镜被沾污时,可少量充水清洗镜面,必要时也可抽气或吸引液体。
5)观察完毕,可进行病变部位的摄影、活体组织检查及细胞学的取材。
2.纤维肠镜检查
(1)患者准备
1)检查前一日不要吃富含纤维的蔬果,检查当日禁食。
2)肠道清洁:按医嘱进行肠道准备,口服药物清洁肠道者,服药后要多饮水,最后排出大便呈清水或淡黄色、无粪渣为最佳的肠道清洁效果。
(2)用物准备:检查软管是否光滑无折,然后将冷光源接上电源,接好地线,插上纤维肠镜的导光缆,安装送水瓶、吸引器及脚踏开关,然后开启电源,指示灯应立即发亮,试调镜头上下左右弯曲的角度,送水、送气吸引是否通畅,观察视野是否完整清晰,检查活检等附件性能是否正常。
(3)操作步骤:操作者左手握持结肠镜操纵部,左拇指及中指操纵上下左右旋钮,食指按压气、水和吸引按钮,右手握持结肠镜身,以进退内镜及配合旋转镜身。各结肠段插入手法如下。
1)过直乙移行部:患者取左侧卧位,肠镜插入直肠循腔进镜15cm左右,相继越过3处交错的直肠瓣,便抵达直乙移行部。这时大多数肠管呈顺钟向走行,肠腔弯向左腹侧,少数呈逆钟向走行,肠腔弯向右腹侧。调节镜端进入乙状结肠,钩住直乙交界处皱襞,拉直镜身,再循腔进镜,到达乙降移行部。
2)过乙降移行部:抵达乙降移行部时,看清肠腔并调节镜端弯向降结肠,边钩拉边顺钟向旋镜,可顺利通过乙降移行部,进入降结肠,直达脾曲。如镜端抵达乙降移行部时,由于乙状结肠、降结肠弯曲角度小,不能继续前进,可嘱患者转右侧卧位,同时配合逆钟向旋镜,使乙降移行部角度增大为钝角,前方肠腔清晰可见,采用循腔边进镜结合边拉镜的手法,顺利到达降结肠、脾曲。如进镜中虽可见降结肠腔,甚至继续插镜亦能前进,但由于乙状结肠襻曲增大,系膜过度牵拉,患者疼痛难忍,常提示肠襻形成P型走向,应顺钟向旋镜、拉镜,使肠管缩短拉直,解除襻曲,再采用缓慢进镜退镜法,即匍匐前进法,可使进镜的力能传向镜端,到达降结肠、脾曲。乙状结肠除直乙移行部和乙降移行部较固定外,其余部位呈游离状态,生理长度仅十几厘米,伸展时可达100cm左右,操作时可根据肠腔走向及具体情况采用以上相应手法以便顺利通过(图2-16)。
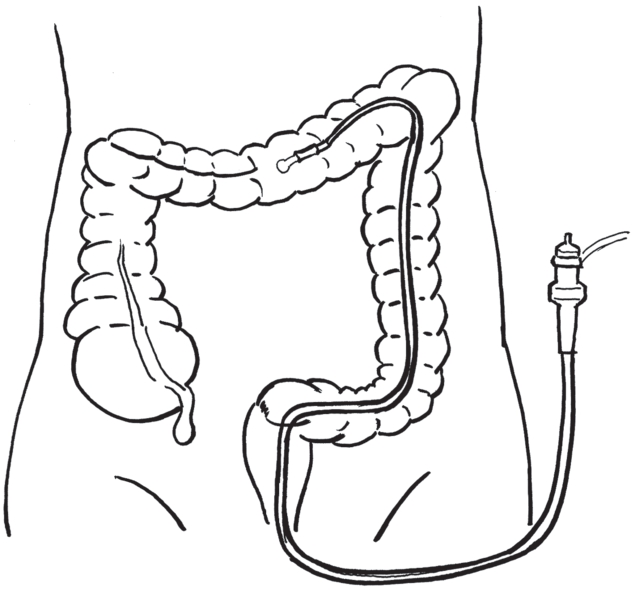
图2-16 肠镜操作步骤
3)过脾曲:横结肠开口大多位于脾曲盲端稍下方内侧壁,较少在前壁或外侧壁。将镜头对准开口插入10~15cm后再钩拉,结合顺钟向旋镜,拉直了镜身,横结肠与降结肠角度增大,再进镜时脾曲成为力的支点而顺利插入横结肠纵深部。进入横结肠后,只要时刻注意拉直镜身,使肠管套叠于镜身,顺钟向旋镜可解除镜身在乙状结肠形成的襻曲。如此反复推进直达肝曲。
4)过肝曲:肝曲至升结肠走向为先向上,再向后,最后向右后、向下弯曲。取左侧卧位,调节角度钮使镜端向上(向右上腹方向),结合顺钟向旋镜,稍进镜后即见到升结肠开口,镜端弯向升结肠后,钩住皱襞拉直镜身,易于插入升结肠。
5)过升结肠:进入升结肠后,稍进镜或采用吸引法即达回盲部,但有时进镜时不见肠腔前进或反而后退,说明镜身已形成大的襻曲,这时可先拉直镜身并取右侧卧位,再插镜,使镜身在肠腔内呈“∩”形,这样在插镜时,肝曲、脾曲就成为力的两个支点,插镜的力就能传向镜端,到达回盲部。
6)过回盲瓣:通常将镜头对准回盲瓣开口即可插入回肠;如瓣口朝向盲端,则需将镜头插至盲肠末端,再调节角度钮使镜端弯向回盲瓣口侧,缓慢退镜,当镜头退至瓣口时,镜头便滑入回肠内。
胃镜检查后,患者坐起,并吐出唾液,由于检查时注入一些空气,虽然在退镜时已吸出,但有的人仍有腹胀感、嗳气很多。因为麻醉作用未消失,过早吃东西容易使食物进入气管,故宜检查后2小时待咽部麻醉药作用消失后再试吃流质食物。在1~4天内,患者可能感到咽部不适或疼痛,但无碍于饮食,大多数人可照常工作,病情较重者可予休息;驾驶员当日不能单独驾驶。做胃镜检查最好有家属陪同,检查结束后护送回家。肠镜检查结束后,一般患者即可进食,或遵医嘱进食。
1.纤维胃镜检查
(1)咽喉部疼痛或腭弓血肿:主要是局麻不充分,插管时局部机械刺激,造成黏膜损伤。
(2)腹胀、腹痛:检查时间太长,反复注气过多,使气体一部分进入小肠。
(3)心脏方面:心律失常,少数发生心肌梗死,甚至心跳骤停。
(4)食管或胃穿孔:多由操作粗暴引起,一般很少见。
(5)出血:由胃镜对胃黏膜的擦伤或黏膜活检引起,一般很少见。当患者发生剧烈恶心时也可因贲门黏膜撕裂症而发生大出血。
2.纤维肠镜检查
(1)肠穿孔:一般极少见,可发生于诊断性检查及高频电凝息肉切除术后,应注意预防。操作时要轻柔,避免盲目插镜。电凝切除息肉者肠道准备要严格,凝切电位指数要适当。
(2)出血:亦较少见,主要发生于高频电凝切除术后。
支气管镜检查是将细长的支气管镜经口或鼻置入患者的下呼吸道,即经过声门进入气管和支气管及更远端,直接观察气管和支气管的病变,并根据病变进行相应的检查和治疗。纤维支气管镜为软性支气管镜的一种,另一种为电子支气管镜。
1.不明原因的咯血、血痰、长期顽固性咳嗽、声带麻痹和气道阻塞需明确诊断和出血部位者。
2.胸部X线检查发现阴影,阻塞性肺炎及肺不张,或痰瘤细胞阳性而X线胸片无异常者。
3.诊断不明的支气管、肺脏疾患,需做支气管活检或肺活检者。
4.肺叶切除前后检查,以确定手术切除范围和判断手术效果。
5.需做叶、段支气管选择性碘油造影。
6.用于协助,如吸痰排除呼吸道分泌物,取出气管内较小异物,向病变的肺叶或肺段支气管内注药。
1.上呼吸道及肺部急性炎症,如晚期肺结核或喉结核等。
2.心肺功能不全、严重高血压、体力极度衰竭、主动脉瘤及严重出血倾向或凝血障碍。
3.新近有支气管哮喘或正在大咯血者,宜再缓解2周进行检查。
4.喉及气管有狭窄,且呼吸困难者。
1.患者准备
(1)了解患者病史及各种检查结果,向患者解释操作目的,并取得其合作。
(2)检查前禁食4小时。
(3)取下活动假牙。
2.用物准备
(1)术前半小时肌注阿托品0.5mg或同时肌注安定5~10mg。
(2)准备氧及必需的急救品。
(3)纤维支气管镜。
3.操作步骤
(1)用1%地卡因喷雾鼻腔、咽部、声门,间歇5~10秒,连续3次,1%利多卡因5mL做环甲膜穿刺注入。检查过程中,还可用0.5%地卡因在喉头、气管、左右支气管及活检部位滴入。
(2)患者一般取仰卧位,术者在窥视下由患者的鼻孔插入,看清声门,待声门开大时将支气管镜送入气管,缓慢前进,先查健侧再查病侧,及时吸出呼吸道分泌物,看清病变的部位范围及形态特征后,可以照相及采取活体组织,或用细胞刷刷取分泌物及脱落细胞,制成薄片,立即送检。
(3)如有大出血,局部滴1∶2000肾上腺素2mL左右,止血后方可取镜。
(4)密切观察患者全身状况,必要时给氧。
(5)观察完毕,可进行病变部位的摄影、活体组织检查及细胞学的取材。
1.术后禁食2小时。
2.术后有声嘶及咽部疼痛者,可予蒸汽吸入。
3.一般不用抗生素,若肺活检或术后发热,可适当应用抗生素。
1.麻醉药品过敏。
2.喉头痉挛或支气管痉挛。
3.加重缺氧。
4.出血。
(范腾 黄建慧)