




正常人体内含钙量1~2g/kg,其中98%在骨骼,大多以羟骨灰盐结晶形式存在,仅少数骨骼表面部分的钙盐(约0.5%)可以与细胞外液相交换。成人正常血钙水平为2.25~2.65mmol/L(9~10.6mg/dl),包含三种形式:游离钙离子、结合钙、可弥散性复合物。
钙代谢的调节受多因素影响。① 1,25-二羟维生素D 3 [1,25-dihydroxyvitamin D 3 ,1,25-(OH) 2 D 3 ]:促进肠黏膜吸收钙;促进旧骨质中的骨钙释放,刺激成骨细胞促进钙盐沉着;促进近端肾小管对钙、磷的重吸收。②PTH:刺激骨质分解,抑制新骨形成,进而促使血钙升高;增加肾小管对钙的重吸收,增加1,25-二羟维生素D 3 的形成,间接促进小肠黏膜吸收钙。③降钙素:阻止骨盐溶解,抑制肾小管对钙的重吸收。其他影响因素还包括雌激素、催乳素、酸碱平衡等。
正常情况下,血PTH和1,25-二羟维生素D 3 可以单独和/或彼此协同作用于骨骼、肾脏、肠道三种靶组织,调节体内钙的平衡。低钙血症(hypocalcemia)是指血清白蛋白浓度正常时血清钙<2.15mmol/L(8.7mg/dl)的一种病理生理状态,高钙血症(hypercalcemia)是指血清白蛋白浓度正常时血清钙浓度>2.75mmol/L(11mg/dl),两者均是肾内科临床中常见的电解质紊乱,需要及时的识别和治疗。
【诊疗要点】 钙代谢紊乱的诊疗经过通常包括以下环节:
1.详细询问患者的病史及症状学特征 高钙血症尤其需注意既往使用含钙制剂病史。症状方面,低钙血症常主诉背和下肢肌肉痉挛;高钙血症,尤其血钙>3.0mmol/L时,症状累及多系统,包括消化、运动、神经、泌尿系统等。
2.体格检查时重点关注神经肌肉的体征,以及有助于判断病情严重程度的其他体征。
3.针对疑诊的患者进行血钙、PTH、1,25-二羟维生素D 3 、肝肾功能、24h尿电解质等生化免疫检查,以确定钙代谢紊乱的临床诊断。
4.患者确诊低钙或高钙血症后,需评估病情严重程度,选择静脉、口服药物。急性严重低钙血症应选择静脉注射钙盐。慢性低钙血症口服钙剂及维生素D治疗。血钙升高中重度或有临床症状需积极治疗,包括扩容、利尿、抗骨吸收。
5.积极治疗导致血钙降低或升高的基础疾病。
6.治疗血钙代谢异常期间,检测电解质及酸碱平衡,根据电解质水平调整方案。
7.在适当的时间段判断初始治疗是否成功,若成功,确定下一步治疗方案。
8.对于初始治疗失败的患者,分析可能原因,并进行相应的处理。
门诊病历摘要
患者,男性,32岁,因“维持性血液透析10年,周身酸痛伴体型改变1年”来院就诊。患者22岁因恶心、呕吐、乏力伴血肌酐升高(1 400μmol/L)、双肾缩小(超声)确诊尿毒症,行动静脉内瘘成形术。开始维持性血液透析治疗,每周3次,于透析门诊定期随访。1年前患者感周身酸痛,逐渐出现行走困难,身高变矮,经测量身高减少10cm。查血PTH>3 000ng/L,血钙2.77mmol/L,血磷1.98mmol/L。超声:双侧甲状腺后方及下方多发低回声团块,考虑甲状旁腺增生。临床诊断尿毒症继发性甲状旁腺功能亢进症,给予低磷饮食、低钙透析及1,25-二羟维生素D 3 冲击治疗2个月,复查血PTH>3 000ng/L,血钙2.85mmol/L,血磷2.18mmol/L,患者再次门诊就诊。患者既往有高血压病史10年,一直口服降压药,血压控制于145/90mmHg以下。无糖尿病及冠心病病史,否认肝炎及结核等传染病病史,无外伤史。否认药物及食物过敏史。久居原籍,否认疫水及有毒、放射性物质接触史。无吸烟饮酒史。家族中无类似疾病史。
根据病史和辅助检查,该患者目前诊断是什么?
患者维持性血液透析10年,出现体型改变及周身酸痛,血PTH升高(>3 000ng/L)伴甲状旁腺增生结节(超声显示双侧甲状腺后方及下方多发低回声团块),经1,25-二羟维生素D 3 治疗后血钙(2.85mmol/L)、血磷(2.18mmol/L)显著升高,PTH无明显下降,考虑治疗无效且出现药物副作用。目前诊断:尿毒症维持性血液透析、继发性甲状旁腺功能亢进症、高钙血症、高磷血症。
该患者内科药物治疗无效,有无其他治疗方法?是否需要收入院?
尿毒症维持性血液透析患者继发甲状旁腺功能亢进症伴甲状旁腺结节,内科给予1,25-二羟维生素D 3 冲击治疗无效后可考虑行甲状旁腺全切除+前臂移植术,需要收入外科进一步治疗。
住院治疗过程
患者入院后完善各项检查,包括血常规、便常规、肝肾功能、电解质、凝血功能、血脂测定、胸片、心电图、甲状旁腺超声、放射性核素检查、全身骨X线检查等,再次确诊并排除手术禁忌证后行甲状旁腺全切除+前臂移植术。
手术过程:患者气管插管全身麻醉后,于胸骨切迹上两横指处做一弧形切口。探查见:左甲状腺上极背后两枚1.0cm×0.5cm、0.6cm×0.3cm大小肿块,质中,包膜完整;右甲状腺下极2cm(颈总动脉旁)处有两枚2.0cm×1.5cm肿块,质中,完整包膜。周围无肿大淋巴结,将切除标本送快速病理,病理提示为甲状旁腺腺瘤。取最小腺体,根据弥漫增生程度不同取60~90mg,将其切成碎块(1mm×1mm×3mm),按照四等分种植于动静脉内瘘的对侧前臂背面肌肉间隙中。手术顺利,术后病情平稳,并予抗生素预防感染。患者术后第3日自诉口唇麻木感,头部较沉重,夜间出现一次右下肢肌肉抽搐,约1min。
根据上述症状,该患者可能出现什么术后并发症?
患者甲状旁腺切除术后出现口唇麻木感、肢体肌肉抽搐,最可能出现低钙血症。
知识点
1.由于钙发挥生理作用取决于游离钙(即离子钙),所以低钙血症一般也指低离子钙血症,即游离钙低于正常值(1.1mmol/L)。当血清白蛋白浓度在正常范围,血钙低于2.2mmol/L(8.8mg/L)时称为低钙血症。酸中毒或低蛋白血症时仅有蛋白结合钙降低,尽管血钙总量已低于正常,但离子钙水平并不低,不会出现临床症状,故低蛋白血症时需要计算校正的钙浓度来诊断低钙血症;反之,碱中毒或高蛋白血症时,蛋白结合钙增高,游离钙水平降低,虽然血钙仍可维持正常,但临床上会出现低血钙症状。
2.低钙血症的临床表现 个体差异很大。某些患者在轻度低钙血症时(血钙<2.13mmol/L)即出现症状,而另一些严重低钙血症(血钙1.25~1.5mmol/L)的病例则无临床表现。低钙血症的发展速度决定患者是否出现症状,游离钙水平下降得越快,越可能出现症状。低钙血症的主要症状为手足抽搐、精神障碍、皮肤改变等。
3.低钙血症的常见病因①甲状旁腺功能减退:包括PTH释放障碍、甲状旁腺功能障碍(激素抵抗)、假性甲状旁腺功能减退、手术切除等;②系统性疾病:如肾衰竭、肠吸收不良、急性或慢性胰腺炎、成骨细胞性转移瘤、维生素D缺乏或抵抗等,此时甲状旁腺功能可以正常或继发性亢进。
遇见疑似低钙抽搐的患者,体格检查的要点包括哪些?
当游离钙水平降低时,患者运动神经的应激性会增强。体格检查可发现患者感觉异常、喘鸣、呼吸困难和肌肉颤搐,以及易激动、情绪不稳、幻觉等精神症状,可有隐性低钙血症的典型体征[低钙击面征(Chvostek征,面神经叩击试验)和低钙束臂征(Trousseau征,束臂加压试验)]。Chvostek征(面神经叩击试验)的诱发,是借轻敲耳前面神经,并观察口角颤搐。行束臂加压试验,须在患者手臂上置一压脉带,打气至收缩压和舒张压之间,维持3min,观察同侧肢体的腕痉挛。约1/3的低钙血症患者束臂加压试验阴性,而10%正常成人面神经叩击试验阳性。有腕痉挛而无手足抽搐较为罕见。皮肤改变包括:①秃发、指/趾甲横长和水肿;②干燥、有鳞、着色皮肤,毛发稀疏和指甲易脆;③念珠菌病,特别见于自发性甲状旁腺功能减退患者。
体格检查记录
面部肌肉震颤,全身肌张力增高,腱反射(-),双侧巴宾斯基征(-),面神经叩击试验(+++),束臂加压试验(+)。
该患者目前最需要的生化检查有哪些?诊断是什么?
血电解质、PTH;低钙血症。
辅助检查及诊断
该患者出现症状后测血钙1.06mmol/L,血磷1.3mmol/L,分别于左右上肢肘部同时抽静脉血测PTH,种植侧50ng/L,非种植侧20ng/L,患者曾于术后2d同样方法测PTH,结果与上述一致。结合患者出现口唇麻木感、肢体肌肉抽搐,面神经叩击试验(+++)、束臂加压试验(+),诊断:甲状旁腺切除术后继发性甲状旁腺功能减退症、低钙血症。
知识点
任何颈部手术,包括甲状腺、甲状旁腺或颈部恶性肿瘤切除术,均可由于甲状旁腺被切除、损伤或血供障碍,致使PTH生成不足而引起术后甲状旁腺功能减退症,其发生率视手术的范围、时间及外科医生的技术经验而有差异。大多为暂时性甲状旁腺功能减退症,于术后数日至数周甚至数月发病。甲状旁腺增生切除过多或多次颈部手术者,术后发生永久性甲状旁腺功能减退症的危险性高。尿毒症患者行甲状旁腺全切加前臂移植术后应观察移植片存活情况以判断术后永久性甲状旁腺功能减退症的危险性。判断方法:术后第2、3、7、14、21日分别于左、右上肢肘部同时抽静脉血测PTH,一般选取肘正中静脉,若移植片侧大于非移植侧1.5倍,证明移植片已有功能,永久性甲状旁腺功能减退症的可能性小。
引起低钙血症的继发性甲状旁腺功能减退症应与哪些疾病相鉴别?
需与引起低钙血症的其他疾病相鉴别。①各种原因引起的代谢性碱中毒和呼吸性碱中毒:此时血清白蛋白与钙离子结合增加,但血中游离钙降低导致症状。②严重低镁血症:当血清镁<0.4mmol/L时,患者可出现低钙血症,伴PTH水平下降或不能测得。低镁血症纠正后,低钙血症可迅速恢复,血清PTH也随之恢复。③慢性腹泻致肠道钙吸不良:胃肠道慢性疾病导致钙等离子的吸收不良,产生继发性低钙血症,纠正原发病后补钙治疗,血中钙浓度会有所恢复。④肾衰竭:肾衰竭患者可出现低血钙、高血磷,但同时有氮质血症、酸中毒、继发性甲状旁腺功能亢进症和血中1,25-二羟维生素D 3 水平下降,给予骨化三醇治疗后可纠正。⑤假性甲状旁腺功能减退症:是一种以低钙血症和高磷血症为特征的显性遗传病,因PTH受体或受体后缺陷致使PTH作用抵抗所致,患者常有发育异常、智力障碍和特殊体征,但血中PTH浓度升高。⑥维生素D缺乏症:血中钙、磷及维生素D浓度下降,血碱性磷酸酶浓度常偏高,骨骼X线呈佝偻病的改变。
患者确诊为继发性甲状旁腺功能减退症、低钙血症,如何治疗?
给予静脉注射10%的葡萄糖酸钙,患者症状缓解。后10%葡萄糖酸钙加入500ml葡萄糖溶液/生理盐水静脉补钙,滴速30ml/min,每8h监测血钙,根据血钙调整滴速。术后第5日,患者血钙正常,开始逐步减少静脉钙用量,加口服碳酸钙补钙,初始剂量为12g/d。术后第7日,测血PTH,种植侧124ng/L,非种植侧50ng/L,血钙2.22mmol/L。术后第8日完全改口服补钙,予出院,出院后长期口服碳酸钙片及骨化三醇胶囊维持。
知识点
低钙血症的治疗
急性或严重的症状性低钙血症的治疗需要静脉输注钙剂,此时不需要补充维生素D制剂,目标是缓解症状、预防喉痉挛和癫痫发作。若有高磷血症、碱中毒、低镁血症,应予以纠正。血钙水平应增至1.750~1.875mmol/L。通常需缓慢静脉推注10%葡萄糖酸钙10~30ml(10min以上),必要时重复。治疗过程需监测血钙,以便调整钙剂用量。慢性低钙血症的长期治疗包括口服钙剂和维生素D。应定期门诊复查血钙、血磷、血PTH,以便及时调整药物剂量。
随访记录
出院后患者口唇麻木感明显减轻,未再有抽搐。术后21d复查血钙2.20mmol/L,血磷1.35mmol/L,血PTH种植侧150ng/L,非种植侧80ng/L。
行甲状旁腺切除的患者如何预防低钙血症?
术中需带10%葡萄糖酸钙5~10支、生理盐水500ml 1袋备用。术中每摘除1枚甲状旁腺,测血PTH、血钙一次,如出现低钙情况,适当予葡萄糖酸钙静脉滴注。摘除的甲状旁腺称重,记录,计算总重量。术后监测血钙每4~6h起,并常规补钙(补钙参考量见下),根据血钙水平调整葡萄糖酸钙用量,如血钙水平稳定可延长监测间隔时间为1次/d。
补钙量参考:
切除的甲状旁腺重量≈1g元素钙。术后第1日补钙量:葡萄糖酸钙量=切除的甲状旁腺重量×11(g)+5%葡萄糖溶液静脉维持,一般250ml 10%葡萄糖酸钙加入500ml葡萄糖溶液/生理盐水,滴速30ml/min,可根据血钙水平调整。术后第3、4日血钙水平稳定可静脉减量改口服补钙:建议起始碳酸钙10~12g/d,根据术后血钙水平、PTH水平决定1,25-二羟维生素D 3 的使用。
【低钙血症的诊断流程】(图2-3-1)
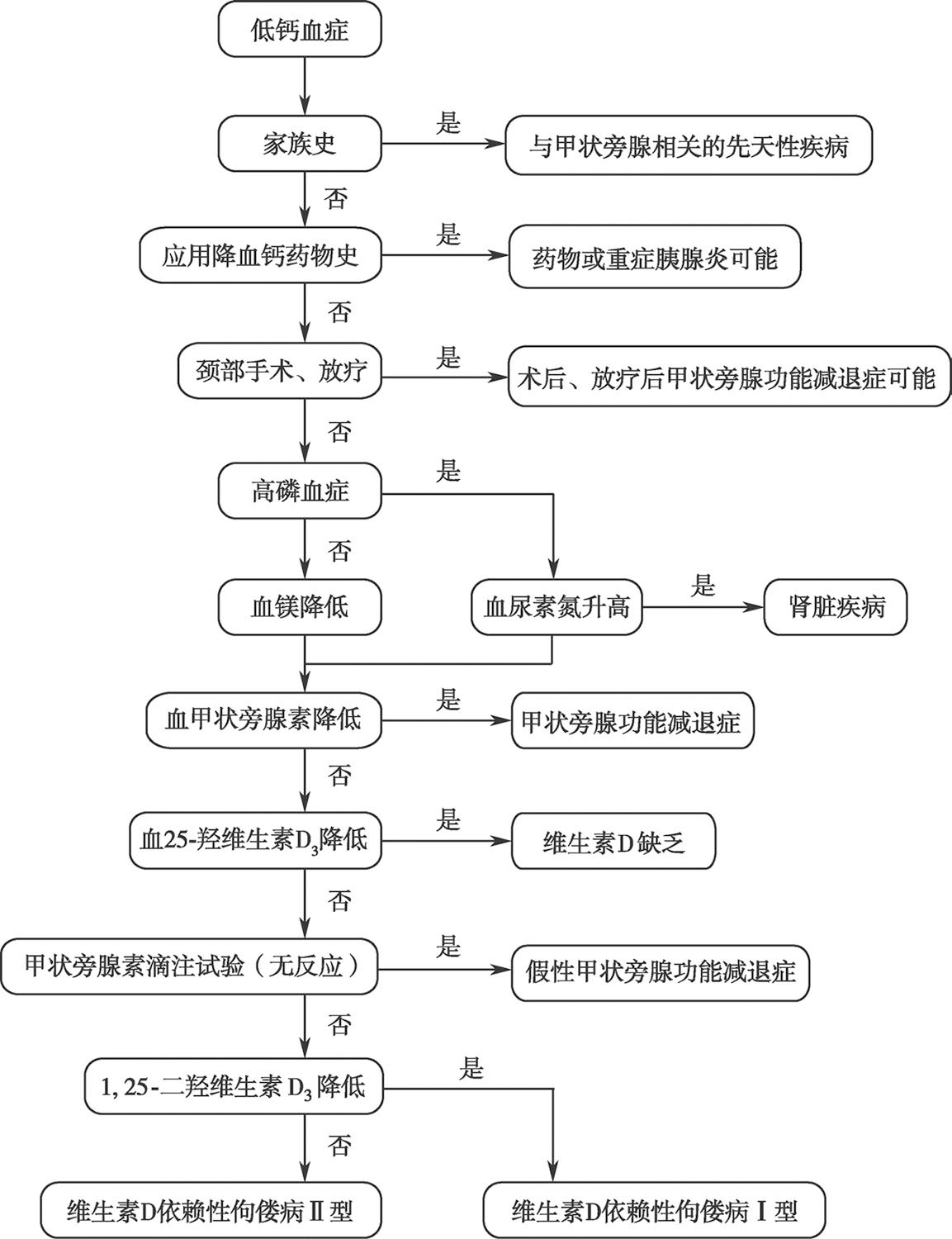
图2-3-1 低钙血症的诊断流程图
门诊病历摘要
患者,女性,58岁。因“维持性血液透析14年,骨痛2年,右髋部胀痛1d”就诊。患者2000年8月出现反复恶心伴双下肢水肿,查血肌酐1 749μmol/L,血尿素氮25.8mmol/L,超声显示双肾萎缩,诊断尿毒症,行动静脉内瘘成形术,同年12月起接受维持性血液透析治疗,门诊血液透析室随访。近2年患者无明显诱因下出现全身骨痛,进行性加重。1d前摔倒致右髋部胀痛,无法行走。急诊检查血常规:白细胞计数6.2×10 9 /L,血红蛋白110g/L。血钙3.27mmol/L,血磷1.89mmol/L。血PTH 1 890ng/L。骨盆X线:右侧股骨颈骨折,成角畸形,遂收入院。既往有高血压史15年,一直服用降压药物,血压控制于160/90mmHg以下,无冠心病、糖尿病病史,否认肝炎及结核等传染病病史。否认药物及食物过敏史。久居原籍,否认疫水及有毒、放射性物质接触史。无吸烟饮酒史。家族中无肿瘤史。
遇见尿毒症骨痛伴骨折的患者,需要补充的病史及体格检查有哪些?
需了解患者有无其他伴随症状、目前透析方案及用药情况。体格检查包括一般生命体征的检查,着重骨折部位。
补充病史及体格检查
该患者除骨痛外,无胸闷、气促、消瘦、乏力等其他症状。目前血液透析每周3次,每次4h,采用低通量透析器和正常钙透析液透析。主要用药是重组人促红细胞生成素、静脉铁剂、降压药、钙磷结合剂(碳酸钙0.75g,3次/d)和1,25-二羟维生素D 3 25µg,1次/d。体格检查:右下肢被动外旋位,右髋部略肿胀,压痛及纵向叩击痛(+),髋关节活动受限。远端各足趾活动均良好,皮肤感觉、血运及其余各肢体无异常。生理反射存在,病理反射未引出。
根据目前病史和体格检查,该患者初步诊断是什么?
患者为中老年女性,确诊尿毒症14年,维持性血液透析治疗中,出现全身骨痛2年,体格检查见右下肢被动外旋位,右髋部略肿胀,压痛及纵向叩击痛(+),髋关节活动受限。辅助检查:血钙3.27mmol/L,血磷1.89mmol/L,血PTH 1 890ng/L;骨盆X线示右侧股骨颈骨折。初步诊断为尿毒症、维持性血液透析、股骨颈骨折、继发性甲状旁腺功能亢进症、高钙血症、高磷血症。
知识点
1.只有校正后的血清钙浓度超过2.75mmol/L(11mg/dl)或血离子钙浓度超过1.35mmol/L(5.4mg/dl)时,才能确诊高钙血症。
2.任何原因所致的高钙血症都可引起疲劳、抑郁、精神错乱、厌食、恶心、呕吐、便秘、可逆性肾小管功能障碍、多尿、心电图改变(QT间期变短,甚至心律不齐)等症状,有时可以与原发疾病症状相混淆。高钙血症的严重程度与症状之间并无确定的关联,通常血钙水平高于3.0mmol/L(11.5~12.0mg/dl)时可出现症状,但亦有例外;当血钙水平超过3.2mmol/L(13.0mg/dl)时,即可出现肾功能不全和皮肤、血管、心、肺、肾等脏器的钙化,特别是血磷水平正常或因肾功能受损致血磷水平增高者。
3.对于普通人群,高钙血症最重要的原因是原发性甲状旁腺功能亢进症或肿瘤性高钙血症,两者共占高钙血症病因中的80%。门诊所见高钙血症90%是原发性甲状旁腺功能亢进症所致,而在住院患者中所见高钙血症大多是肿瘤所致。原发性甲状旁腺功能亢进症属于内分泌疾病,在人群中的发病率约为1/1 000,尤多见于绝经期妇女。其他引起高钙血症的病因比较罕见,例如维生素D中毒、噻嗪类利尿剂的副作用、长期制动、甲状腺功能亢进症时骨代谢增高等。在尿毒症维持性血液透析患者中,高钙血症尤其伴有高磷血症最常见的病因为继发性甲状旁腺功能亢进症,应用大剂量1,25-二羟维生素D 3 治疗时有可能加重。
入院检查结果
血常规:白细胞计数6.5×10 9 /L,血红蛋白108g/L。便常规正常。肝功能:丙氨酸转氨酶(alanine aminotransferase,ALT) 35IU/L,天冬氨酸转氨酶(aspartate aminotransferase,AST) 15IU/L,碱性磷酸酶187IU/L。肾功能:血肌酐950μmol/L,血尿素氮22.5mmol/L。电解质:血钙3.25mmol/L,血磷1.92mmol/L,血钾4.2mmol/L。血脂正常。血PTH 1 800ng/L。血清免疫球蛋白IgG、IgA、IgM及补体C3、C4水平正常,血清及尿轻链水平正常。肿瘤标志物正常。X线胸片、心电图正常。颈部彩色超声:左侧甲状腺上极背侧大小约4.5cm×1.9cm×1.4cm的低回声结节,考虑甲状旁腺结节。浅表淋巴结及腹部脏器无异常。盆腔CT示右侧股骨颈骨折,骨皮质变薄,骨密度均匀减低,左侧股骨颈部骨囊肿。
根据患者的临床表现和实验室检查结果,该患者高钙血症的病因是什么?
患者血钙水平高达3.27mmol/L,血PTH 1 800ng/L,碳酸钙及1,25-二羟维生素D 3 的用量较少,因碳酸钙及维生素D促进肠黏膜吸收钙导致的高钙可能性不大,高钙血症原因应为继发甲状旁腺功能亢进症。
甲状旁腺功能亢进症导致高钙血症的机制是什么,应与哪些疾病相鉴别?
甲状旁腺功能亢进症导致高钙血症机制为PTH通过促进破骨细胞的作用,使骨钙、骨磷释放入血导致血钙、血磷水平升高。
需与其他引起高钙血症疾病相鉴别。①原发性甲状旁腺功能亢进症:该类患者的血清钙升高、血清磷降低,血PTH升高,24h尿钙正常或升高。②肿瘤性高钙血症:患者血PTH降低,其高钙血症由肿瘤细胞所分泌的甲状旁腺激素相关蛋白(parathyroid hormone-related protein,PTHrP)引起,后者能结合PTH受体,导致大量骨溶解。患者血清碱性磷酸酶明显升高,白介素(interleukin,IL) -1、IL-6、IL-11或肿瘤坏死因子等也上升。这类高钙血症并非一定伴有骨转移,病变以MM、转移性乳腺癌及肺、食管、皮肤、肾脏、胰腺、肝脏、结肠或卵巢癌多见。③对疑为维生素D中毒或结节病等肉芽肿性疾病者,检测血浆25羟维生素D 3 或1,25-二羟维生素D 3 水平具有重要的鉴别价值。
患者的高钙血症应该如何治疗?
患者入院第3日在连续硬膜外麻醉及G型臂X线机透视下行右侧股骨颈骨折AO空心钉内固定术。高钙血症治疗首先考虑内科治疗,包括采用低钙透析液透析、暂时停用1,25-二羟维生素D 3 和含钙磷结合剂,改用不含钙的磷结合剂。密切随访血钙、血磷,指标下降后可应用帕立骨化醇治疗甲状旁腺功能亢进症,若治疗无效或出现高钙血症等副作用,则考虑甲状旁腺手术切除。
知识点
1.高钙血症治疗 包括病因治疗,如原发性甲状旁腺功能亢进症应予甲状旁腺切除术,肿瘤所致高钙血症应予肿瘤化疗或放疗,结节病应予糖皮质激素治疗等。给予病因治疗的同时,还需要行降低血钙的对症治疗,这与血钙的高度和临床症状相关。
2.对轻度高血钙(2.75~<3.0mmol/L),只需增加饮水量,以增加钙的排泄。中度高血钙(3.0~<3.5mmol/L),该类患者症状与血钙升高的速率有关,可采用静脉滴注生理盐水扩容,使患者轻度“水化”,用袢利尿剂(禁用噻嗪类利尿药)增加钙的排泄。如果血钙下降不理想,再加用双膦酸盐口服。重度高血钙(≥3.5mmol/L)不管有无症状均应紧急处理,包括扩充血容量,用袢利尿剂、双膦酸盐。双膦酸盐对恶性肿瘤相关的高钙血症特别有效,而对于其他类型溶骨性高钙血症如原发性甲状旁腺功能亢进症则无多大意义,在此情况下应针对病因进行治疗,若想达到一过性降低血钙水平可应用降钙素皮下注射。对于尿毒症患者继发甲状旁腺功能亢进症的高钙血症治疗:对症处理(低钙透析液透析、低磷饮食、避免含钙磷结合剂使用)、病因治疗(1,25-二羟维生素D 3 及其类似物应用、钙激动剂、甲状旁腺切除术)。
随访
患者高钙血症经低钙透析液透析、禁止服用含钙磷结合剂、低磷饮食、降钙素皮下注射2个月后,复查血钙无明显降低,于3个月时在颈丛麻醉下行左甲状旁腺全切加前臂移植术,术后病理:甲状旁腺腺瘤。术后立即静脉补钙,未出现低钙症状,术后2周改口服碳酸钙补钙治疗。术后3个月随访X线片示骨折骨性愈合,血钙2.0mmol/L。
肾病患者血钙控制的靶目标是什么?何时开始随访?
CKD 3期开始监测血钙水平,每6~12个月一次;CKD 4期,每3~6个月一次;CKD 5期,每1~3个月一次。对于CKD 3~5期的患者(包括透析患者)血钙均需控制在正常生理范围内。
【高钙血症的诊断流程】(图2-3-2)
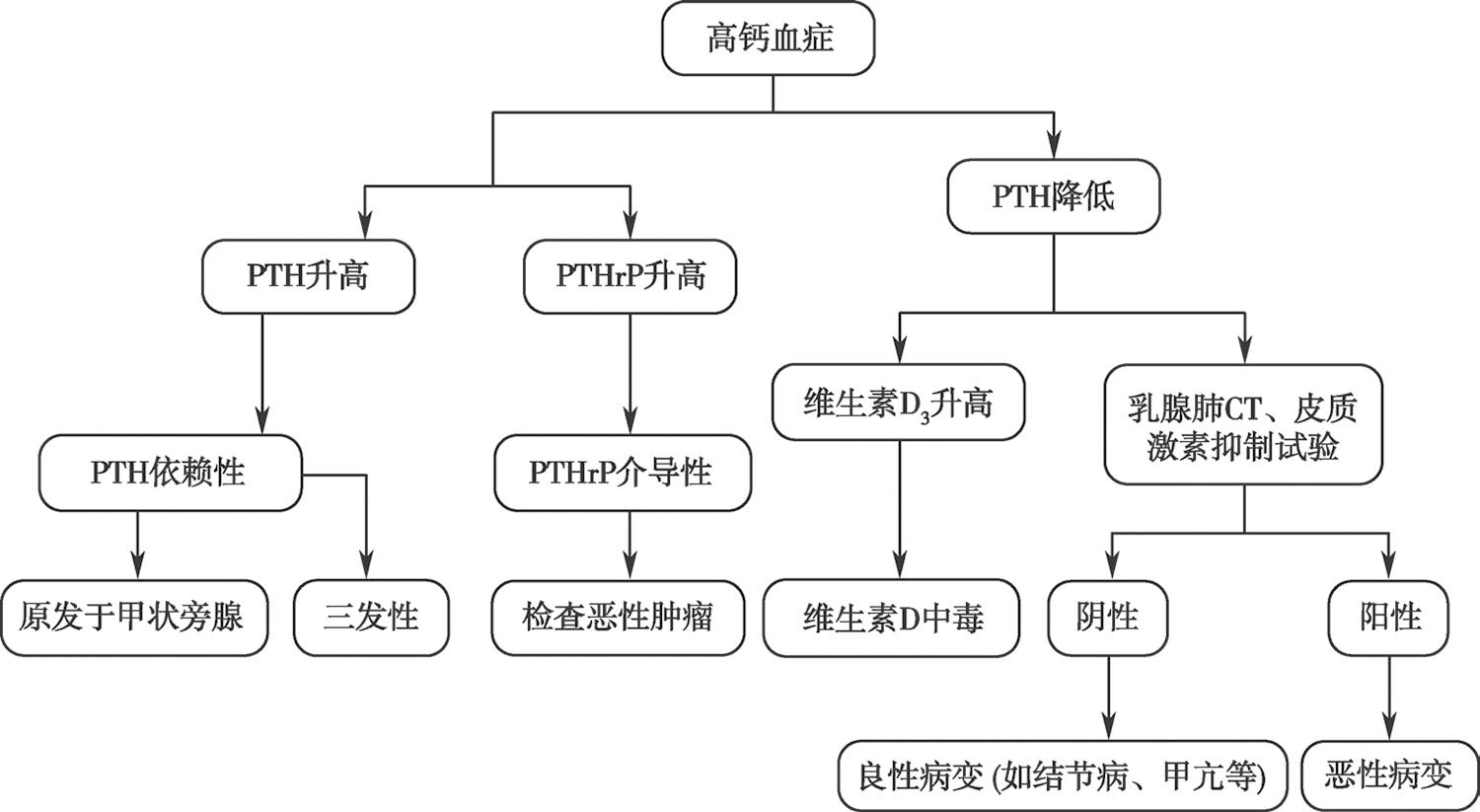
图2-3-2 高钙血症的诊断流程图
PTH.甲状旁腺激素;PTHrp.甲状旁腺激素相关蛋白;CT.计算机体层成像。
(陈 靖)
[1] ARIEFF A I, DEFRONZO R A. Fluid, electrolyte and acid-base disorders. New York: Churchill Livingstone, 1985: 511-534.
[2] FAVUS M J. Transport of calcium by intestinal mucosa. Semin Nephrol, 1981, 1 (4): 306-318.
[3] GUYTON A C. Textbook medical physiology. 7th ed. Philadelphia: Saunders W B, 1986: 120-132, 150-175.
[4] KLAHR S. The kidney and body fl uids in health and disease. New York: Medical Book Co, 1983: 269-293.
[5] MOORE E W. Ionized calcium in normal serum, ultraf i ltrates, and whole blood determined by ion exchange electrodes. J Clin Invest, 1970, 49 (2): 318-334.