




容量不足分为绝对容量不足和相对容量不足。临床主要表现为组织血流灌注不足和机体代偿反应,如乏力、口渴、心悸和直立性头晕等症状,严重时可出现少尿、发绀,甚至意识障碍等脏器缺血、缺氧表现。中心静脉压可较好反映有效血容量,正常值是8~12cmH 2 O(1cmH 2 O=0.098kPa)。治疗应首先补充有效循环血量,补液的量、途径、速度及补液种类应根据体液丢失的状态而定,同时密切注意患者心、肾功能,及时调整治疗方案。此外,原发病的治疗亦至关重要。
绝对容量不足是由于体液从细胞外液丢失速率超过摄入速率,从而导致细胞外液量减少。原因包括水钠摄入减少和排泄增多,后者包括肾性原因和非肾性原因(表2-1-1)。
表2-1-1 绝对容量不足的原因
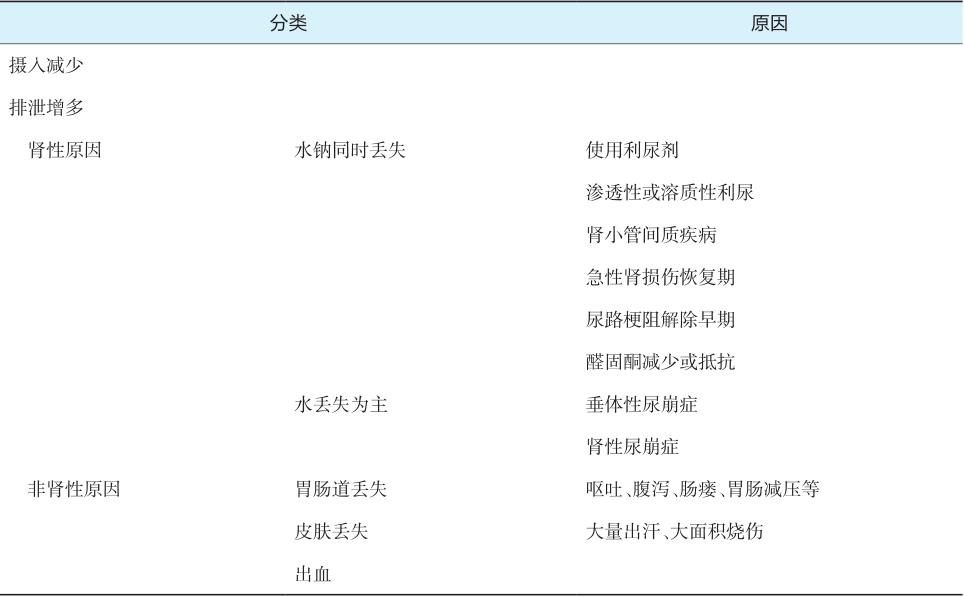
相对容量不足时细胞外液量正常甚至增多,但血管内容量减少,循环血量相对不足。原因包括血管容量增加、细胞外液再分布异常或各种原因引起的心输出量降低等(表2-1-2)。
表2-1-2 相对容量不足的原因
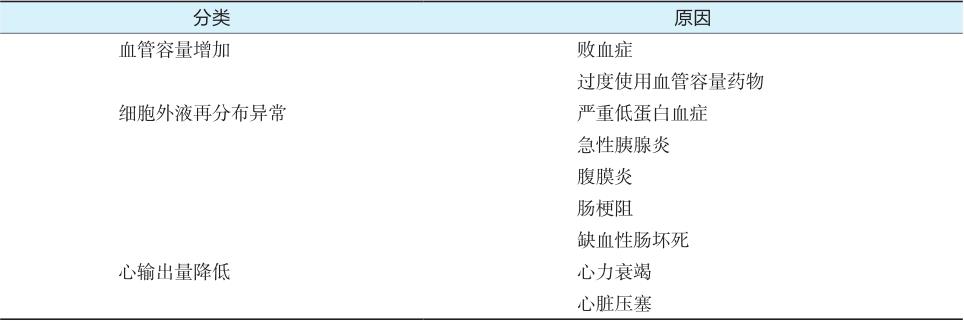
容量过多指液体进入体内过多或排泄过少,导致体内容量增多的一组临床综合征,常表现为水肿、浆膜腔积液和循环血量不足,严重时可出现急性肺水肿。治疗方法主要是控制水钠摄入和增加水钠排出。明显水肿和浆膜腔积液时,需采取措施增加组织间液回流。
临床病例
患者,男性,46岁,因“反复双下肢水肿15年,胸闷气促伴少尿1周”入院。患者15年前发现双下肢水肿伴尿泡沫增多,查肌酐241μmol/L,肾脏超声示双肾偏小,皮髓质分界欠清,予“肾衰宁”等治疗后,肌酐进行性上升。患者于1周前出现胸闷、气促,伴尿量减少。既往有高血压病史15年。入院体格检查:神清,气促,血压170/83mmHg,双肺呼吸音粗,可及湿啰音,双下肢凹陷性水肿。辅助检查:肌酐728μmol/L,血尿素氮28mmol/L,尿酸512μmol/L,脑钠肽3 781μg/L。
根据病史和辅助检查,该患者目前诊断是什么?
患者有CKD病史15年,肌酐进行性上升,近1周有胸闷、气促,既往有高血压病史。诊断为CKD 5期,容量过多,高血压。
导致患者容量过多的原因是什么?容量过多还有哪些原因?
患者容量过多的原因为CKD导致水钠排泄减少。容量过多的原因见表2-1-3。
表2-1-3 容量过多的原因

容量过多有哪些临床表现?
表现为水肿、浆膜腔积液和循环血量不足。严重时可出现急性肺水肿,表现为咳嗽、呼吸困难、咳粉红色泡沫痰,老年人和心脏疾病患者更易出血;体液渗透压显著改变时还可以出现脑细胞脱水或脑水肿等相应神经系统症状。
容量过多如何治疗?
1.限制水钠摄入。
2.增加水钠排出 临床常用袢利尿剂;严重水肿且利尿效果不佳时可进行血液净化治疗超滤脱水。
3.增加组织间液回流 可适当补充白蛋白。
低钠血症(hyponatremia)指血清钠浓度<135mmol/L,仅反映钠在血浆中浓度的降低,并不一定表示体内总钠量的丢失,同时根据血渗透压水平分为低渗性、等渗性和高渗性低钠血症。低渗性低钠血症根据容量状态再分为低容量性、正常容量性和高容量性低钠血症。低容量性低钠血症是由使用利尿剂、呕吐、腹泻或出汗等丢失大量体液,钠的丢失多于水,体内钠总量下降引起;高容量性低钠血症是由心力衰竭、肝硬化腹水、肾病综合征、AKI、CKD、补液过多而尿量减少引起;等容量性低钠血症常见于抗利尿激素分泌失调综合征。等渗性低钠血症多见于采用内镜进行妇科或前列腺手术时的冲洗液吸收综合征,如使用甘露醇、甘氨酸等。高渗性低钠血症见于注射高渗液体(如甘露醇)或假性低钠血症(如因严重高血糖或高血脂)。
低钠血症的症状随血钠下降的速度和程度而异,按血钠水平分为重度低钠(<120mmol/L),中度低钠(120~129mmol/L)和轻度低钠(130~135mmol/L)。低渗性低容量性低钠血症可表现为循环衰竭、肢冷、脉细和尿少,随低钠血症的进展,细胞外渗透压下降引起细胞内水肿尤其是脑细胞水肿,出现神经系统症状,如恶心、呕吐、头痛、嗜睡、反应迟钝,神经肌肉应激性改变如肌张力低下和腱反射减弱等。血钠下降速度与临床表现关系密切。当36~48h内血钠低于125mmol/L或下降速度>0.5mmol/(L·h)时,可出现抽搐、昏迷,甚至死亡;而慢性低钠血症(>48h)时,由于脑细胞对渗透压适应,临床表现常缺如或较轻。低容量性低钠血症可补充生理盐水,血钠低于120mmol/L或水中毒时,宜补充3%氯化钠溶液,有严重颅内压升高症状时可用利尿剂或甘露醇脱水。抗利尿激素分泌失调综合征应限制水的入量,利尿同时补充由排尿所丢失的钠量。
【低钠血症的诊断流程】(图2-1-1)
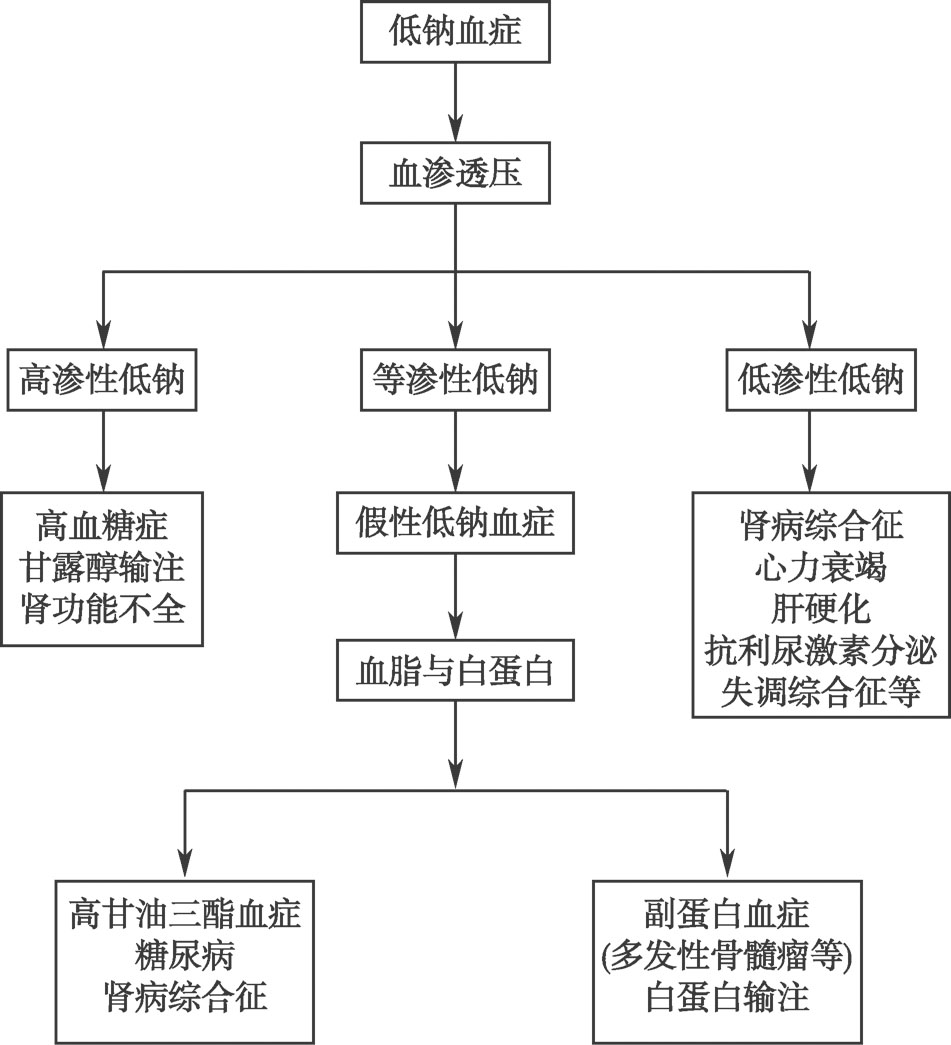
图2-1-1 低钠血症的诊断流程
高钠血症(hypernatremia)指血钠浓度>145mmol/L,伴血浆渗透压升高[>300mOsm/(kg·H 2 O)],可分为低容量性、高容量性和等容量性高钠血症。以低容量性高钠血症多见。患者常以神经精神症状(因脑细胞失水)为主要表现,病情严重可有神志恍惚、烦躁不安、抽搐、惊厥、昏迷,甚至死亡。治疗主要是停止补充钠盐,给予袢利尿剂,同时补充5%葡萄糖,以促进钠的排泄。
门诊病历摘要
患者,男性,19岁。因“双下肢水肿2个月,加重3d”入院。患者2个月前无明显诱因出现双下肢凹陷性水肿,伴尿泡沫增多,无肉眼血尿,无夜尿增多。3d前感冒后出现双下肢水肿加重,遂收治入院。患者自发病以来,无发热、无紫癜、无关节痛、无光过敏,体重增加3kg。否认结核、肝炎病史,无食物及药物过敏史,无遗传病史。体格检查:血压140/90mmHg,眼睑及双下肢明显水肿。辅助检查:尿蛋白(++++),24h尿蛋白定量10.2g,血白蛋白21g/L,总胆固醇5.8mmol/L,甘油三酯2.1mmol/L,血钠123.8mmol/L,血钾3.8mmol/L,血氯90mmol/L。
患者的诊断考虑是什么?
患者有大量蛋白尿、低蛋白血症、水肿和高脂血症,初步诊断考虑为肾病综合征,具体病情分析及治疗参见肾病综合征章节。患者血钠123.8mmol/L,考虑低钠血症。
肾病患者发生低钠血症的原因有哪些?
肾病患者忌盐,易造成钠盐摄入减少;在水肿、高血容量稀释基础上使用利尿剂,尤其是呋塞米等袢利尿剂增加了钠盐的排出;患者免疫力低下,消化道感染引起腹泻,使钠盐丢失;因使用大剂量激素,负反馈抑制肾上腺皮质功能,使机体对水、电解质代谢的调节功能发生紊乱,这些因素相互影响引起低钠血症。
低钠血症的患者应如何补钠?
首先应充分了解病史,进行全面体格检查,了解有无水肿,检查血、尿电解质、24h尿量,有条件时测血、尿渗透压。不同病因引起的低钠血症的治疗方法不同。
1.低渗低容量性低钠血症
急性低钠血症血清钠<115mmol/L并伴有明显中枢神经系统症状时,应紧急处理,可输注3%~5%氯化钠,一般用3%氯化钠1~2ml/(kg·h),第1个24h内使血钠升高10mmol/L或升至120~125mmol/L,在随后24~48h或更长时间使血钠恢复正常。脱水明显时补充生理盐水,至血钠浓度125mmol/L时要严格控制补钠速度。
2.低渗高容量性低钠血症
除限水外可补充3%氯化钠溶液以改善细胞外液低渗引起的细胞水肿,但补量不宜过多,因为其可刺激抗利尿激素分泌而加重病情,同时用呋塞米排出多余的水分,使血钠和体液恢复平衡。心力衰竭患者可使用选择性精氨酸加压素受体阻滞剂托伐普坦(tolvaptan),使血清钠浓度升高,纠正稀释性低钠血症。
3.假性低钠血症
在原发病因去除后血钠可较快恢复。
4.血液透析
具有超滤和调节血钠浓度的作用,将患者体内多余的水分排出,血液与透析液之间通过弥散和对流实现钠浓度的平衡,通过调整透析液钠浓度对患者血钠进行调节,有效纠正低钠血症和高钠血症,对严重低钠血症尤其是容量过多、心力衰竭、不能耐受大量液体输入、肾功能不全,对利尿剂无效时,可行血液透析治疗。
住院检查及治疗经过
患者入院后进行了血、尿、便常规,肝肾功能,电解质,胸片,心电图,腹部超声检查。因低钠血症给予3%氯化钠溶液500ml静脉滴注,1次/d,后因水肿加重给予呋塞米利尿治疗,3d后患者再次出现神志恍惚、烦躁不安、谵妄、间断抽搐等症状。查血液中钠浓度为152.8mmol/L,氯105mmol/L,立即停止补钠,予5%葡萄糖液静脉输注,配合限盐,1d后患者精神好转,血液中钠141mmol/L,钾3.9mmol/L,氯99mmol/L,血尿素氮5.33mmol/L。同时予糖皮质激素治疗原发病。病情好转后出院。
患者再次出现精神症状的原因可能是什么?
首先应考虑补钠过多导致高钠血症。早期主要为口渴、尿量减少、软弱无力、恶心、呕吐和体温升高,有失水体征。晚期出现脑细胞失水的临床表现,如烦躁、易激惹或精神淡漠、嗜睡、抽搐或癫痫样发作和昏迷,体征有肌张力增高和反射亢进等。严重低钠血症纠正过快,可引起脑桥脱髓鞘病变。
高钠血症的病因是什么?
高钠血症的病因见表2-1-4。
表2-1-4 高钠血症的病因

知识点
高钠血症患者的临床表现和鉴别诊断
患者一般有口渴和尿量减少,有失水体征,可有血压、脉搏、神志改变,肌张力增高,反射亢进,多伴有高氯血症、血浆渗透压升高。如果血钠>150mmol/L,血浆渗透压>295mmol/L,而尿渗透压低,提示抗利尿激素释放或其靶器官缺陷;如果尿渗透压>800mmol/L,说明肾小管浓缩功能正常,高钠血症是由于钠排泄障碍或补钠过多。如果血渗透压比尿渗透压高,则多是中枢性或肾性尿崩症。
高钠血症如何治疗?
高钠血症的原因主要是失水过多或钠排泄障碍,要针对病因采取不同的治疗方法。失水过多性高钠血症除病因治疗外,主要是纠正失水,症状较重的采取静脉补液,应注意补液速度不宜过快,监测血钠浓度,每小时血钠浓度下降不超过0.5mmol/L,防止脑细胞渗透压不平衡引起脑水肿。补充液体的溶液首选等渗盐水和5%葡萄糖,按1:3或1:1比例混合配制,也可选用0.45%氯化钠溶液或5%葡萄糖溶液,葡萄糖进入体内后很快被代谢。对钠排泄障碍所致的高钠血症主要是排出体内过多的钠,可输注5%葡萄糖,同时可用呋塞米或托拉塞米;如果患者合并急、慢性肾功能不全,必要时可采用血液透析或腹膜透析。
【高钠血症的诊断流程】(图2-1-2)
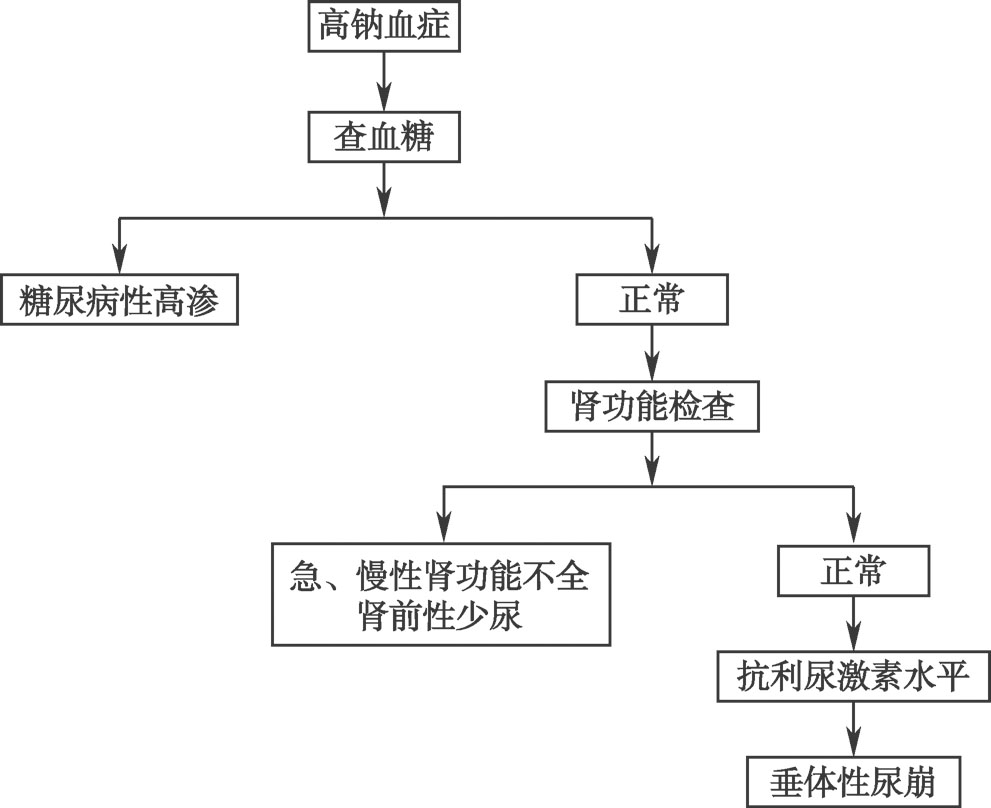
图2-1-2 高钠血症的诊断流程
(倪兆慧)
[1] AYUS J C, CAPUTO D, BAZERQUE F, et al. Treatment of hyponatremic encephalopathy with a 3% sodium chloride protocol: a case series. Am J Kidney Dis, 2015, 65 (3): 435.
[2] SPASOVSKI G, VANHOLDER R, ALLOLIO B, et al. Clinical practice guideline on diagnosis and treatment of hyponatraemia. Eur J Endocrinol, 2014, 170 (3): 1-47.
[3] STERNS R H. Disorders of plasma sodium--causes, consequences, and correction. N Engl J Med, 2015, 372 (1): 55.
[4] STERNS R H. Treatment of severe hyponatremia. Clin J Am Soc Nephrol, 2018, 13 (4): 641.