




结肠由来自内胚层原肠的中肠和后肠演变而来,其中小肠、盲肠、阑尾、升结肠到横结肠右半是由中肠发展而来,而横结肠左半及远端肠管至肛管上段是由后肠发展而来。以卵黄管为界将中肠分为头侧和尾侧,在尾侧近卵黄蒂处有一个小突起称为盲肠突,为大肠和小肠的分界线,将来发展为盲肠和阑尾。在胚胎发育的第6~10周,肠管经历了腹腔外发育及重新进入腹腔的过程,并且肠袢以肠系膜上动脉为轴心逆时针旋转270°,形成了空肠和回肠占据腹腔中部、结肠居于腹腔周边的格局;盲肠和阑尾的位置最初在肝下,在出生后仍逐渐下降,最终固定于右髂窝。
结肠始于回盲瓣、止于乙状结肠直肠交界处,新生儿结肠薄弱,长35~66cm,4~5岁时可接近成人长度,约122cm(成人为135~150cm),是小肠长度的1/5~1/4。小儿结肠长度随年龄而异,其CT测量结果见表2-1。结肠和直肠的主要功能是吸收水、维生素和电解质,传输和储存粪便,并控制排便。这些功能通过一系列复杂的解剖和生理因素间的相互调节来实现。
表2-1 结肠在不同年龄的长度
单位:mm
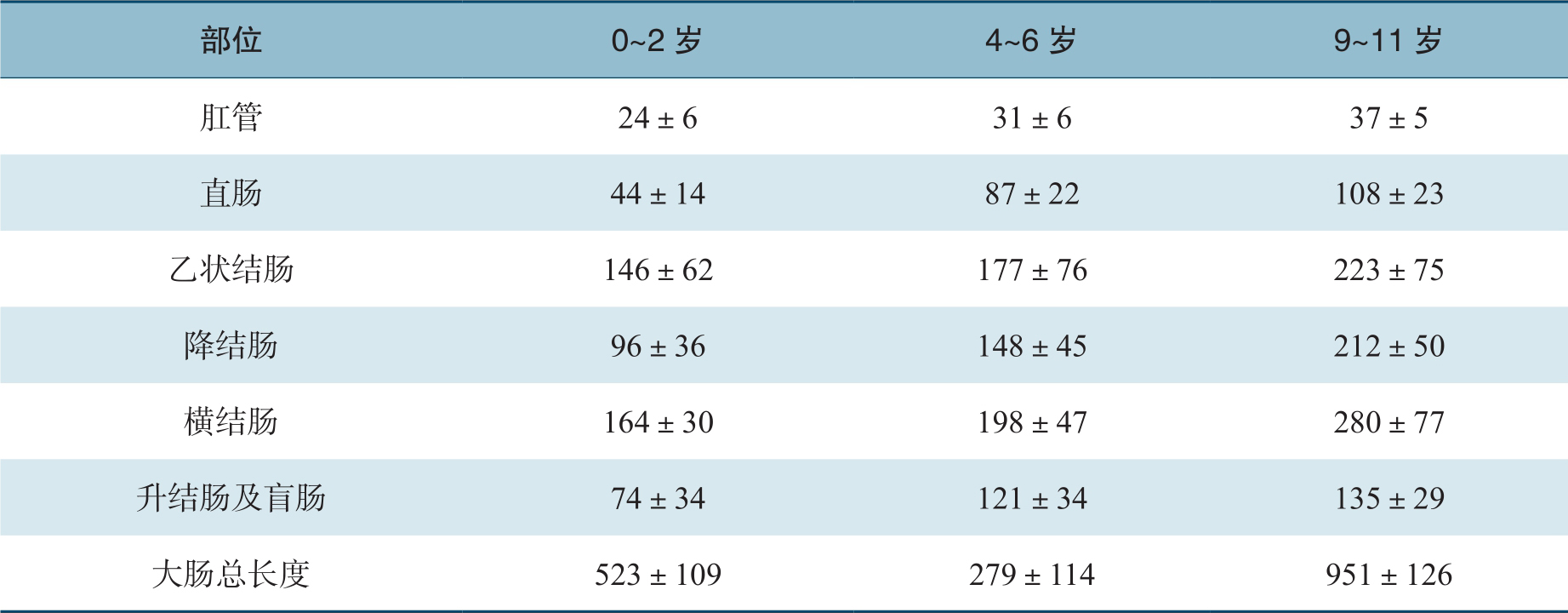
结肠是腹腔内围绕小肠袢的大容量管型结构,是大多数脊椎动物消化系统的重要组成部分,有其鲜明的解剖学特点,包括结肠带、结肠袋和肠脂垂。结肠带明显可见,由肠壁的外纵肌增厚而成,沿结肠纵轴平行排列,3条结肠带均汇聚于阑尾根部,远端在直肠乙状结肠交界处与直肠延续。结肠袋是结肠壁由横沟隔开并向外膨出的囊袋状突起,是由于结肠带比结肠短约1/6而使肠管皱缩而成。肠脂垂是结肠浆膜面沿结肠带两侧分布的脂肪附属物(图2-1)。
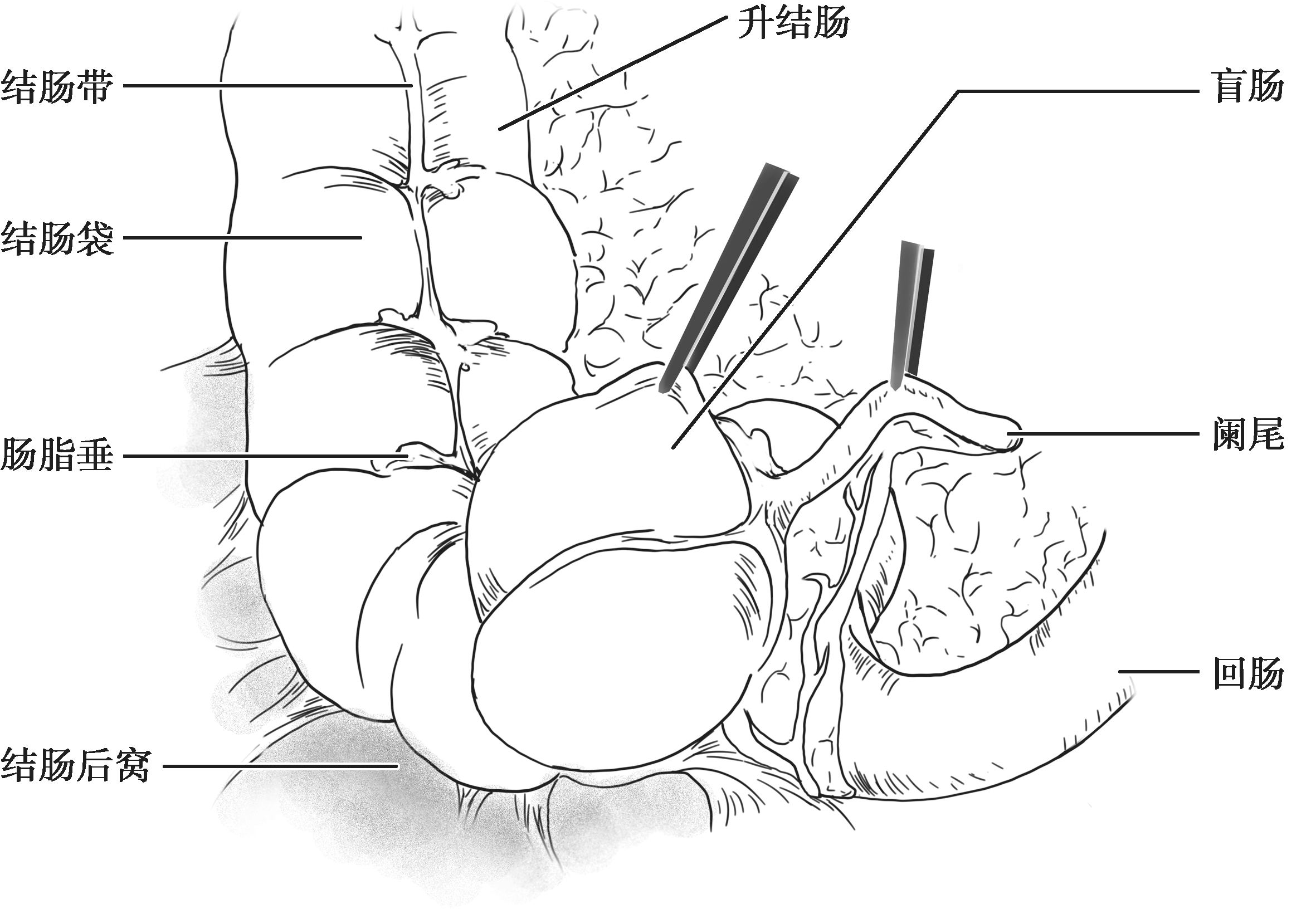
图2-1 结肠的特征(结肠带、结肠袋和肠脂垂)及回盲部
盲肠是大肠的起始部分,也是最为短粗的一部分,位于右下腹髂窝内,上方为升结肠。新生儿期盲肠长约1.5cm,宽略大于长;2~4岁时长宽平衡,7岁时接近成人,为3~7cm。回肠是小肠的最后部分,止于盲肠的中后部。阑尾开口于盲肠的内侧面,在回盲部下方约2cm。
盲肠为腹膜内位器官,移动性较好,没有系膜结构,腹膜折叠常将盲肠附着在髂窝外侧和内侧。这些褶皱形成一个小的陷凹,称为结肠后窝(图2-1)。回肠和盲肠的韧带维持末端回肠和盲肠之间的夹角,形成了回肠末端突入盲肠的类似上下唇样的结构,称回盲瓣(图2-2)。这些结构在调节小肠内容物进入结肠的速度和预防回肠末端的食糜回流发挥重要作用[结肠内压可达80mmHg(1mmHg=0.133kPa)]。因此,临床上不要轻易切除回盲部;在短肠综合征的病例中,是否具有回盲瓣,对该病的诊断和预后均有重要意义。
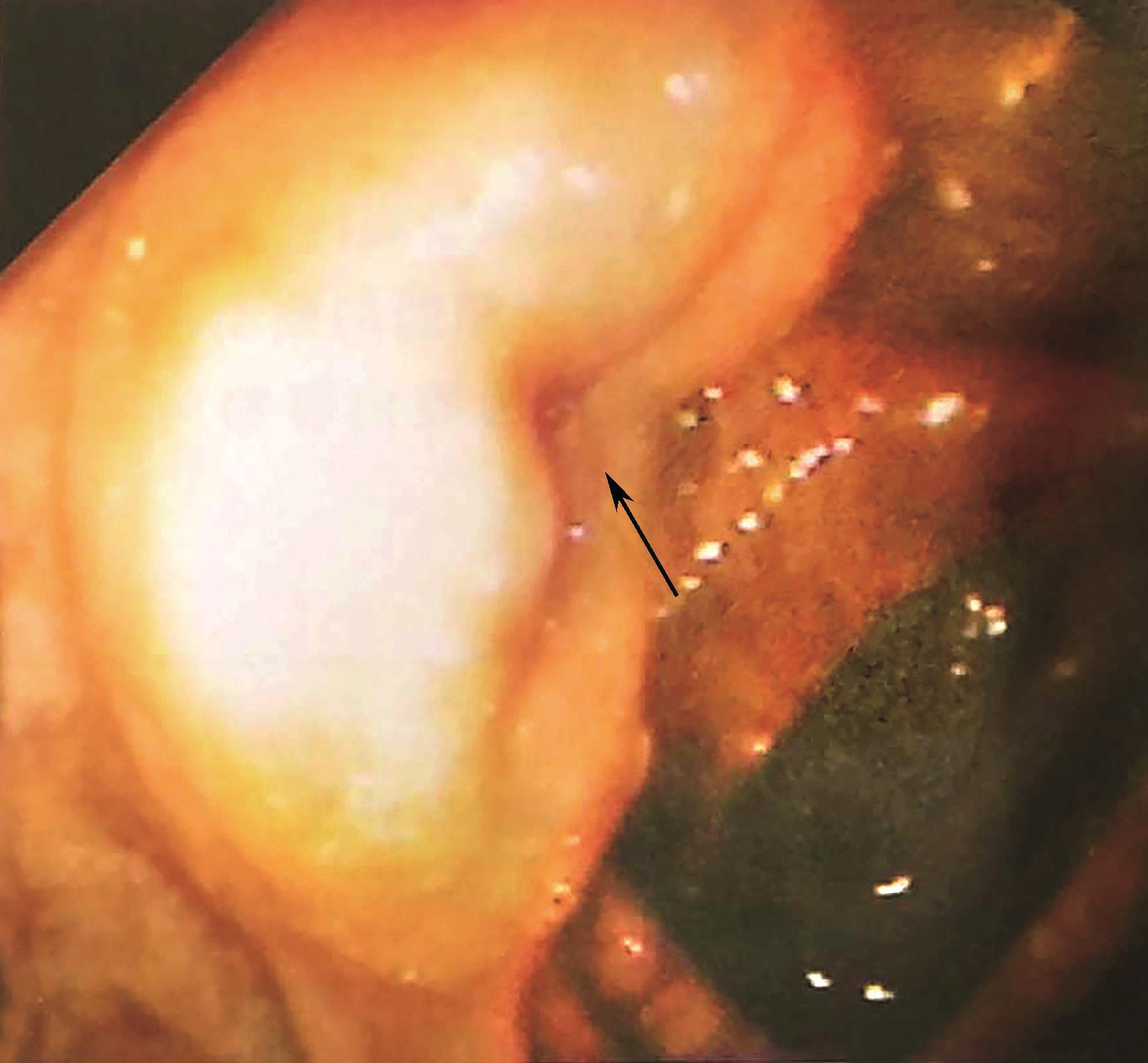
图2-2 回盲瓣(结肠镜下观)
箭头示回盲瓣。
阑尾是附属于盲肠的一段肠管,多位于右髂窝内,长度一般为2~10cm,直径0.2~0.6cm,形态变异大。阑尾是腹膜内位器官,有三角形的系膜悬于肠系膜下端,阑尾根部连于盲肠后内侧壁,较固定,是3条结肠带汇聚的位置。因其尖端位置可变,炎症时产生的症状、体征也不同。据统计,国人阑尾常见位置有(图2-3):①回肠前位,约占28%;②盆位,约占26%;③盲肠后位,约占24%;④回肠后位,约占8%;⑤盲肠下位,约占6%;⑥高位阑尾(肝右叶下方)、盲肠壁浆膜下阑尾及左下腹阑尾,极少见。
图2-3 阑尾位置的变异(M为麦氏点)
升结肠从回盲部沿右侧腹垂直上行至肝右叶下面,向左转折为结肠肝曲,继续向左则为横结肠。新生儿期升结肠长度不足7cm,到10岁达13cm;其表面解剖位置为从右髂嵴水平到右侧第10肋间与腋中线交界处。
升结肠属于腹膜间位器官,前侧及左右两侧有腹膜覆盖,后侧借疏松结缔组织贴附于腹后壁,此结缔组织称为Toldt's融合筋膜。Toldt's白线代表了侧腹膜反折的过程。该白线在升结肠、降结肠和乙状结肠的切除中起着指引的作用。升结肠右侧腹壁和前侧腹壁可能会有脆弱的粘连,称杰克逊膜(Jackson's membrane)。升结肠外伤致后壁穿孔时可发生严重的后腹腔感染。当游离升结肠向下牵拉肠系膜上动脉时,可使十二指肠水平部被压迫于动脉与脊柱之间而发生肠系膜上动脉压迫综合征,在处理时可将升结肠向上缝合固定于后腹壁。
升结肠的外侧由腹膜向前腹壁反折而成为结肠旁沟,此沟向下经右髂窝与盆腔连通,向上可与肝周围间隙连通,为阑尾脓肿或回盲部感染扩展的重要途径;升结肠内侧为小肠,其内侧缘上端的后壁紧邻十二指肠的降部,下端后壁紧邻腰大肌和输尿管,在进行升结肠游离时,应特别注意避免损伤。
横结肠是结肠中最长的部分,1岁以内长11.5~27cm,10岁时达35cm,成人平均20~45cm。它位于脾和肝之间,完全被腹膜包围。肾结肠韧带固定肝曲,并且直接覆盖于右肾下段、十二指肠降段和肝门上。膈结肠韧带位于脾下、腹侧,在左上腹部固定脾曲,此韧带承托脾脏下极,后方借横结肠系膜左半部分连于胰腺尾部;脾曲的角度比肝曲的角度更大、位置更深(相当于第9肋水平)。
在肝曲和脾曲之间横结肠被结肠系膜牵拉,悬垂于胃大弯下方,因此横结肠有一定的活动度,是结肠造瘘的理想位置。横结肠可以比胃幽门部位置还高,也可以低至下腹部。在前下方,大网膜与横结肠系膜相连,形成壁层和脏层双层结构(4层),其中包含很多脂肪组织。分离这4层结构进入腹膜腔是横结肠切除的关键。
切除肝曲和脾曲时应注意:在右侧,首先要辨认和保护十二指肠;在左侧,为防止脾、胰腺损伤和出血,脾曲切除要谨慎地沿着降结肠的Toldt's白线向上剥离,并且在进入腹膜腔后从中间向两侧顺横结肠剥离至脾曲,这种方法可以用较小的牵拉力游离脾曲。
降结肠从脾曲向下延伸至左骼嵴水平移行为乙状结肠,这一部分长度新生儿期为3~12cm,10岁时达16~17cm,成人平均可达12~30cm。降结肠亦属腹膜间位器官,其直径与升结肠相比较小,并且与升结肠相比更靠近后腹壁。右侧与左侧相似,沿着Toldt's白线可以完整切除降结肠。需切除降结肠中段的HD手术应充分游离脾曲,必要时需在结肠左动脉远侧结扎肠系膜下动脉,以充分游离并下拖降结肠。
乙状结肠形成一个长度可变的“乙”形弯曲,从降结肠延伸到近端直肠,体表投影在左侧腹股沟韧带上方。它由很长的肠系膜将其固定在骨盆侧壁,活动度比较好,下可低至盆底,右侧可达回盲部,上可至肝下,是结肠造瘘常选部位。1岁以内小儿乙状结肠长约20cm,5岁时达30cm,10岁时为38cm。其长度变异较大,与人种关系密切。最近一项报道显示,黑种人乙状结肠最长,黄种人次之,白种人最短。器质性便秘患儿常伴有乙状结肠冗长,一般以乙状结肠长度超过身高的20%为诊断标准。
肠系膜的根部有一个倒“V”形的附件,从髂总血管的分叉点沿髂外血管的走行一直到骶骨前方。乙状结肠系膜常黏附到左侧的骨盆侧壁形成一个小凹陷称乙状结肠间隐窝。该隐窝是识别左侧输尿管的一个外科标志。乙状结肠系膜根部为左髂总动脉分叉处和左侧输尿管跨越左髂外动脉处,游离时应注意辨识,避免损伤。
自腹膜后壁垂至横结肠,系膜内有结肠中动脉。
其系膜根部附着于左髂窝至骶骨岬之间,内有乙状结肠动脉及直肠上动脉,后方有输尿管下行至盆腔。
大网膜在胃大弯和横结肠之间的部分。
是横膈至结肠脾曲的腹膜皱襞,是脾脏的支持韧带。
由原始肠系膜发展而来,与结肠有关的如下。①Lane结肠膜;起于左髂窝,将降结肠和乙状结肠交界处固定于骨盆缘;②Jackson膜;从升结肠右侧腹后壁向内、下延伸,超过盲肠或升结肠前方结肠带的腹膜皱襞,此膜薄而透明;③结肠间膜;分为两部分,一部分在结肠肝曲连接升结肠和横结肠,另一部分在结肠脾曲,连接横结肠和降结肠。这些附加带或膜可使结肠或回肠末端扭曲成角,导致排便不畅。
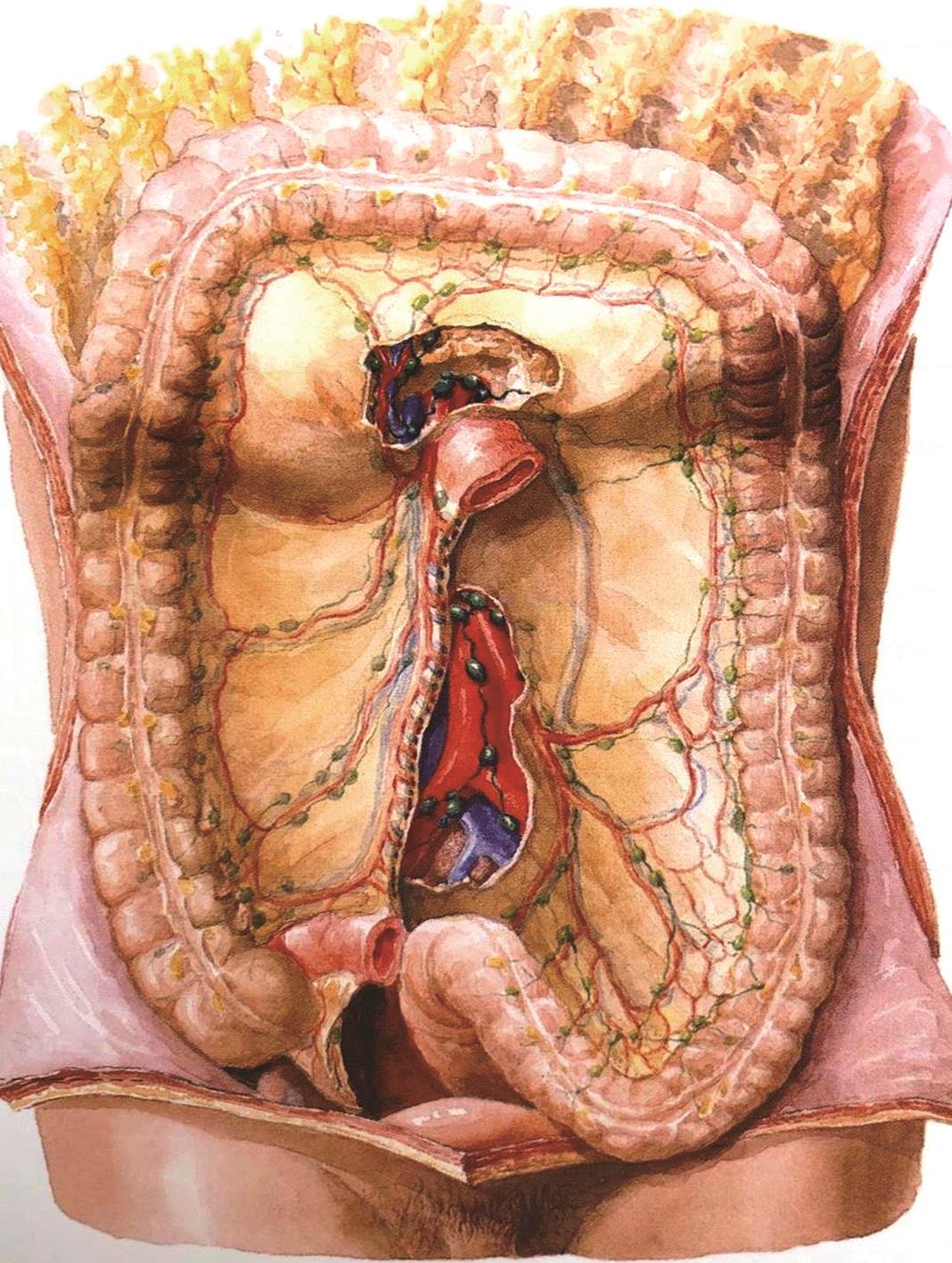
图2-4 结肠周围的腹膜及筋膜间隙
又称右侧Toldt's间隙,是右结肠系膜和右肾前筋膜之间充满疏松结缔组织的融合筋膜间隙。右结肠后间隙是腹腔镜右半结肠游离的关键平面。局限在右侧Toldt's间隙内解剖,保持肾前筋膜的完整性是减少出血、避免损伤腹膜后位器官的关键。
位于升结肠和腹膜外侧壁之间的纵沟,向上可与膈下间隙和肝下间隙交通。右结肠外侧沟腹膜反折(右侧Toldt's白线)是外侧游离右半结肠的解剖学标志,为盲肠外侧襞至肝结肠韧带的一条黄白交界线(Toldt's白线内侧系膜脂肪较厚而外侧腹膜外脂肪较薄)。这条线,从解剖学角度看是结肠系膜和腹壁的分界线,从外科角度看是盲肠、升结肠外侧的腹膜切开线,是进入右侧Toldt's间隙的外侧入路。
是结肠脾曲、降乙状结肠及其系膜与腹膜后壁的筋膜间隙,即左侧Toldt's间隙,是腹腔镜左半结肠游离中的关键平面。局限在左侧Toldt's间隙内操作,是减少出血、避免损伤输尿管和保护神经的关键。
位于降结肠和腹外侧壁之间,上方有膈结肠韧带,向下经左髂窝入盆。左侧结肠旁沟腹膜反折(左侧Toldt's白线)是外侧游离降结肠的解剖学标志。切开此线并由此向上切断膈结肠韧带,结肠脾曲即可从侧腹壁上松解下来。
又称右结肠下间隙,位于升结肠、横结肠系膜和小肠系膜根部之间的上宽下窄的三角形区域。
又称左结肠下间隙,位于横结肠系膜、小肠系膜根部和降结肠之间,围成斜方形,左、右结肠下间隙借斜行的小肠系膜根部从左上到右下隔开。
与其他肠段一样,结肠壁的结构亦由黏膜层、黏膜下层、肌层和浆膜层组成。
结肠黏膜为单层柱状上皮细胞,在细胞之间还夹有大量杯状细胞。黏膜层不形成皱襞,亦无绒毛,表面光滑。固有层含有大量肠腺和较多的淋巴组织。
为疏松结缔组织,含大量血管、神经(黏膜下神经丛,Meissner神经丛)、淋巴管及脂肪细胞,无肠腺。
分为内侧较厚的环肌和外侧非均匀分布的纵肌。纵肌局部增厚等距离纵行排列在结肠壁上形成结肠带,结肠带之间的纵肌很薄。两层之间有肌间神经丛(Auerbach神经丛)。
为包裹在结肠表面的腹膜,除横结肠和乙状结肠的肠管均包裹于腹膜外,升结肠和降结肠仅在前方和两侧履盖有腹膜,后方无浆膜而紧贴后腹壁。
结肠有分泌、吸收、合成、运动和免疫等生理功能。
结肠的分泌功能主要表现为分泌黏液,保护肠壁不受机械损伤、细菌和毒素侵袭,并对黏膜有润滑作用,尤其是在降结肠以下部分分泌较多,以利于储存在结肠的粪便能顺利通过和排出。
经典的肠道内分泌功能由肠道内分泌细胞(EEC)分泌的激素以体液为媒介对靶细胞发挥作用。除EEC外,肠道其他组成成分如神经胶质细胞也分泌一些生物活性物质,发挥调节作用。另外,肠道与神经系统存在双向通信,即“脑-肠”轴或“肠-脑”轴,参与调节炎症、应激、免疫活性和情绪等。
目前亦有初步研究发现,HD患儿存在肠道免疫功能紊乱,可发生特有的巨结肠相关的小肠结肠炎。结肠内分泌的活性物质包括5-羟色胺(5-HT)、血管活性肠肽、P物质、生长抑素、铃蟾肽、肠高血糖素和脑啡肽等。
结肠具有吸收水分和电解质的功能。在正常情况下,绝大多数的水分在盲肠到横结肠之间被吸收。结肠最重要的吸收功能是吸收Na + ,Na + 被吸收可交换K + 使其排出体外。Na + 在结肠是以主动吸收的形式进行的,直到浓度低于25mmol/L时主动吸收才停止;每日约460mmol Na + 进入结肠,99%可被吸收。
除了大部分胆汁酸在回肠吸收外,5%~10%可在结肠吸收,当进入结肠胆汁过多,超过结肠吸收能力时,胆汁的分解产物抑制水和电解质吸收,可引起胆汁性腹泻。
结肠内每日产生一定量的氨,其中90%被结肠吸收。对于肝硬化门静脉高压患儿,结肠吸收的氨是导致肝性脑病的重要原因。
据统计,成人每日有500~1 000ml液体进入大肠,其中只有100~150ml作为粪便排出。一般情况下,肠内容物在盲肠、升结肠为液态,到横结肠变为软块状,到降结肠就由软块状变为固体。所以,右半结肠以吸收水分为主,如果右半结肠蠕动降低,吸收水分过多,到横结肠已形成粪块,常会导致便秘;如果左半结肠蠕动增强,吸收水分减少,常会发生稀便或腹泻。临床上施行结肠切除术后,回肠可逐渐代偿结肠吸收水分的功能,腹泻可逐渐缓解,不会发生永久性的代谢障碍。
结肠不产生酶,无食物消化功能,但有细菌消化功能。结肠内有大量细菌,70%是大肠埃希菌,20%是厌氧杆菌,此外还有变形杆菌、链球菌、葡萄球菌,也有少量螺旋体。肠细菌对产生生理需要的物质具有重要作用。食物内缺乏维生素时,可调节合成部分维生素,如维生素K、维生素B 1 、维生素B 2 、维生素B 12 等。长期服用抗生素,破坏肠道菌群,可导致维生素缺乏。
正常成人的结肠内容物向前运送的速度为5cm/h,进食后速度加倍。钡餐检查时,钡剂4.5小时到盲肠,6小时到肝曲,9小时到脾曲,11小时到降结肠,18小时到乙状结肠,24小时排出。食物从摄入到肛门排出,纤维素食物平均需要14.5小时,低纤维素食物则平均需要28小时。
①结肠壁平滑肌层,肠壁的纵肌在外,产生肌张力;环肌在内,产生位相性收缩(蠕动、分节运动)。环肌和纵肌的由上而下依次发生的推进性收缩运动,可将内容物推进直肠,排出体外。②肌层运动的起搏细胞(Cajal细胞),存在于环肌间,可控制肠壁平滑肌收缩时机。③结肠壁内神经丛,包括黏膜下神经丛(Meissner神经丛)和肌间神经丛(Auerbach神经丛)。肠神经系统在形态和功能上都与自主神经不同且相对独立,它与中枢神经系统在传递感觉和发放冲动以达到协调一致方面极为相似。
非推进性分节运动:又称袋状往返运动,由环肌无规则的收缩活动引起。它在不同部位交替反复发生。这种运动使肠内容物向两个方向缓慢地往复移动而不向前推进,但使内容物受到混合、搓动。空腹时这种运动形式多见。
推进性分节运动:是振幅很小的活动,是一个结肠袋的收缩,将内容物推进到下一个结肠袋,其推动的频率为3~8次/min,以盲肠、升结肠频率较高,远段结肠频率逐渐降低;这种运动可将肠内容物向两个方向推动,出现逆行的机会是顺行的2/3,在胆碱能刺激和摄食时增强,睡眠时减弱。
集团运动:是一种长段结肠(10~40cm)的环状肌收缩,结肠袋消失,肠管变细,每次持续2~3秒后恢复原状,每日发生2~3次,多在进食或排便时出现,从结肠肝曲开始。结肠通过这样逐段的集团运动,使肠腔内的粪便排到直肠。
多袋推进运动:几个节段大致同时收缩,将其中一部分或全部内容物推到邻近的一段结肠,并使结肠袋消失。随后接收内容物的远段肠管也以同样的方式收缩,这样使肠内容得到较快的推进。进食后,多袋推进运动增多。
蠕动:结肠的蠕动和小肠相似,但速度比小肠慢。结肠的蠕动将肠内容物以1~2cm/min的速度向前推进。收缩波前面的肌肉舒张,后面的保持收缩,使该段肠管闭合排空,可持续5分钟~1小时。
逆行性蠕动:有关人类是否存在逆行性蠕动一直存在争议。早期仅在哺乳动物上证实存在。近来越来越多的证据表明人体近段结肠确实存在逆行性蠕动。结肠的逆行性蠕动主要发生在近段结肠,以利于肠内容物的进一步混合和水分吸收。钡剂灌肠检查时,仅在远段肠管做少量低位灌肠,2~3小时后可见脾曲甚至横结肠有钡剂显影,因此,远段肠管亦存在逆行性蠕动。
肠道黏膜是人体最大的免疫器官。肠道免疫反应是受免疫调节细胞调控的固有免疫和获得性免疫机制共同作用的局限性免疫反应。黏膜上皮细胞和髓系固有免疫细胞参与肠道免疫反应。结肠黏膜固有层疏松结缔组织中存在淋巴细胞、巨噬细胞、浆细胞和肥大细胞等免疫细胞,此外还有派尔集合淋巴结(Peyer patche)、结肠区域淋巴结。它们参与结肠的体液免疫和细胞免疫,特别是分泌型IgA(SIgA),对微生物抗原、食物性抗原及肠道自身组织抗原均具有免疫活性。有研究结果显示,HD术后小肠结肠炎患儿肠道SIgA分泌减少,肠道免疫功能减弱。
一般来说,横结肠、肝曲、升结肠、盲肠的血液供应来自肠系膜上动脉分出的结肠中动脉、右结肠动脉和回结肠动脉,而降结肠、乙状结肠则由肠系膜下动脉分出的左结肠动脉和乙状结肠动脉供血(图2-5)。
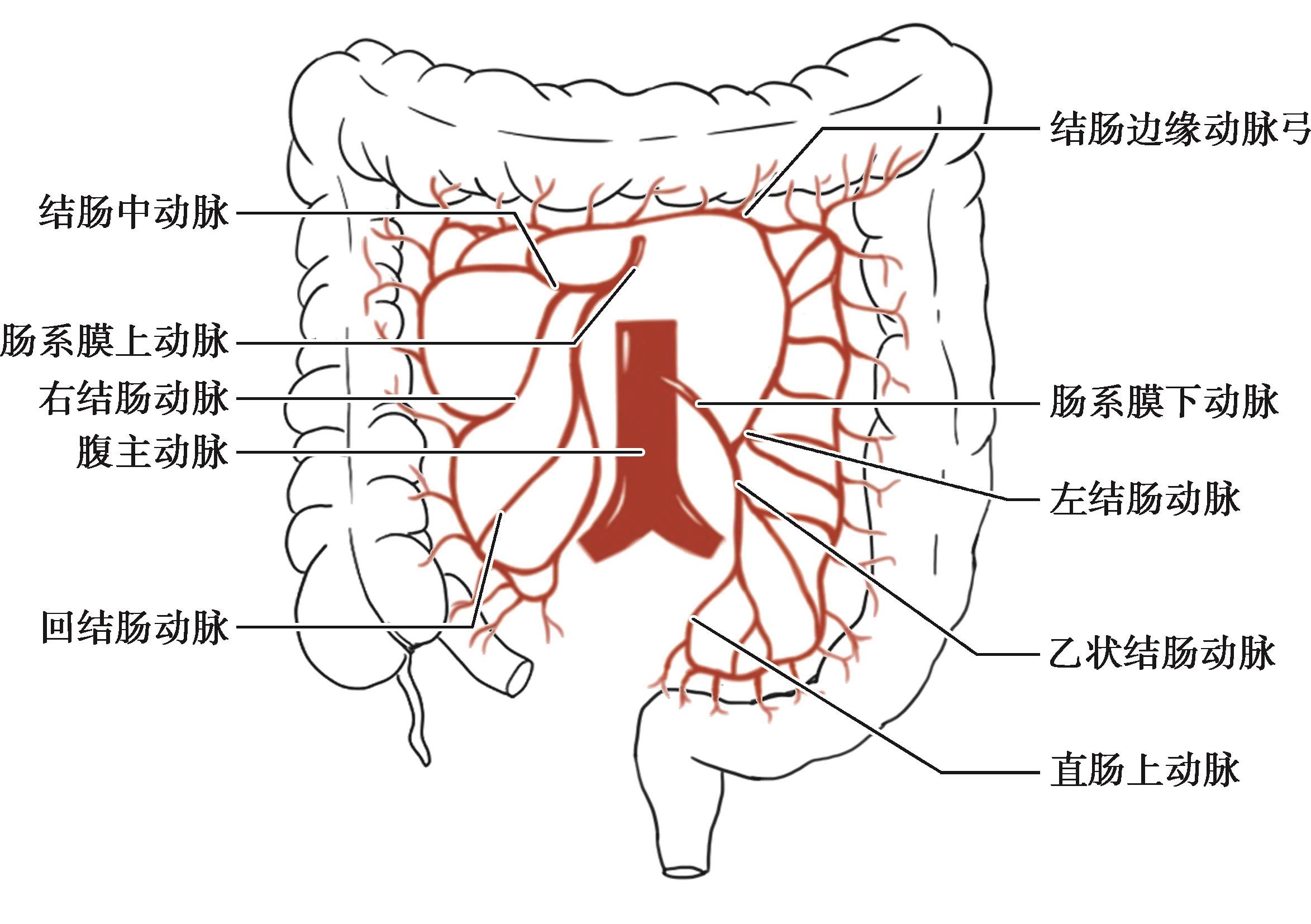
图2-5 结肠的动脉血供
主要起源于肠系膜上动脉,但极少数也可起源于腹腔动脉、肠系膜下动脉或直接起自腹主动脉,主要分支分布于横结肠。结肠中动脉一般距胰腺下缘1cm处单干起源于肠系膜上动脉的右侧壁,极少数结肠中动脉缺如,也有双干或3干者,也有与右结肠动脉共干者。结肠中动脉发出后,越过十二指肠水平段的前方,于右上方进入横结肠系膜。根据分支的高低及分支间的吻合情况,可将单干结肠中动脉分为3型。
Ⅰ型:在横结肠系膜内分出2支或3支,形成1~3级动脉弓,右支分布于横结肠右1/3和结肠肝曲,左支横贯横结肠系膜,分布于横结肠左2/3,并与左结肠动脉升支吻合。
Ⅱ型:发出后立即分出左右两支,右支分布于横结肠右半,左支分布于横结肠左半。
Ⅲ型:发出后向右上方走行到横结肠边缘才分出左右支,在分支间缺乏动脉吻合。
结肠中动脉与其他结肠动脉常有吻合:①右支与右结肠动脉的升支在肝曲处吻合;②右支与回结肠动脉的结肠支吻合;③左支与左结肠动脉的升支吻合;④左支与副结肠中动脉吻合。所以,当术中不慎损伤结肠中动脉时,不一定会影响其血供,要仔细观察肠管颜色,以决定是否要进行肠段切除。
若由肠系膜上动脉发出双干的结肠中动脉时,其中走向左侧的一支成为副结肠中动脉;副结肠中动脉有时与右结肠动脉共干,其左右分支分别与左结肠动脉升支和结肠中动脉左支吻合。有副结肠中动脉的患儿,手术损伤结肠中动脉左支时对横结肠血供影响不大,但这种吻合使得横结肠系膜左侧的无血管区变小,故在行胃空肠吻合或胆肠Roux-Y吻合时应注意。
在结肠中动脉起点下方起自肠系膜上动脉,或与结肠中动脉共干起始,经腹后壁腹膜深面右行,在靠近升结肠左缘处分为升、降支。升支上行与结肠中动脉右支吻合;降支下行与回结肠动脉的上干吻合。该动脉发出小支分布于升结肠上2/3部和结肠肝曲。
为肠系膜上动脉发出的第3个分支,主要分支分布于末端回肠和盲肠;与右结肠动脉和回肠动脉分支均有吻合。
肠系膜下动脉在L 3 水平于腹主动脉前壁发出,走行1~3cm后分出左结肠动脉、乙状结肠动脉和直肠上动脉。
为降结肠的供血动脉,一般为1支,由肠系膜下动脉发出,随后分出升支和降支。升支可越过脾曲与结肠中动脉的左支吻合;降支向下走行与乙状结肠动脉的分支吻合。该动脉极少起自肠系膜上动脉,也可能与乙状结肠动脉共干,亦有缺如者由副结肠中动脉左支代替。
为肠系膜下动脉的第二分支,少数亦可由左结肠动脉分出,随后分出升支和降支。升支与左结肠动脉的降支吻合;降支与直肠上动脉的分支吻合。
是从回结肠开始,沿着升结肠、肝曲、横结肠、脾曲、降结肠和乙状结肠的内侧缘到直肠上端的各结肠动脉分支之间相互吻合而形成的动脉弓(图2-5),实现了肠系膜上、下动脉的相互交通,该动脉弓位于结肠系膜内。肥胖者系膜脂肪组织厚,动脉弓埋于其内难以被发现,但有由动脉弓发出的边缘动脉支分布于各肠段的肠壁,因此,进行结肠肠段切除时应注意保护边缘血管。有5%~10%的病例在结肠脾曲处左结肠动脉与横结肠动脉之间无吻合支,故在常见型HD拖出术时,离断肠系膜下动脉前应先阻断血流观察降结肠血供情况。
边缘动脉的终末支称直动脉,有长支和短支两种。长支在系膜缘(或结肠带)处,或在长支的起点附近又分为前后两支,沿结肠的前后面,经浆膜与肌层至对系膜缘,终支分布于对系膜面的1/3肠管,最后前后2支在独立带与网膜带之间构成血管吻合;短支起于边缘动脉或长支,一般2~3支,在系膜缘立即穿入肠壁,供应系膜面的2/3肠管(图2-6)。长支和短支共同为结肠壁的系膜面供血,而其余部分仅由长支供血,故在肠壁做纵行切口时,宜在独立带和网膜带之间进行。长支在结肠带附近分支进入肠脂垂和肠壁,手术分离肠脂垂时避免过度牵拉伤及长支主干。有报道称,损伤1支长支可使肠管坏死2.5cm。因此,结肠切除时为了保留足够的直动脉,边缘动脉应在肠管离断远端1cm处结扎。
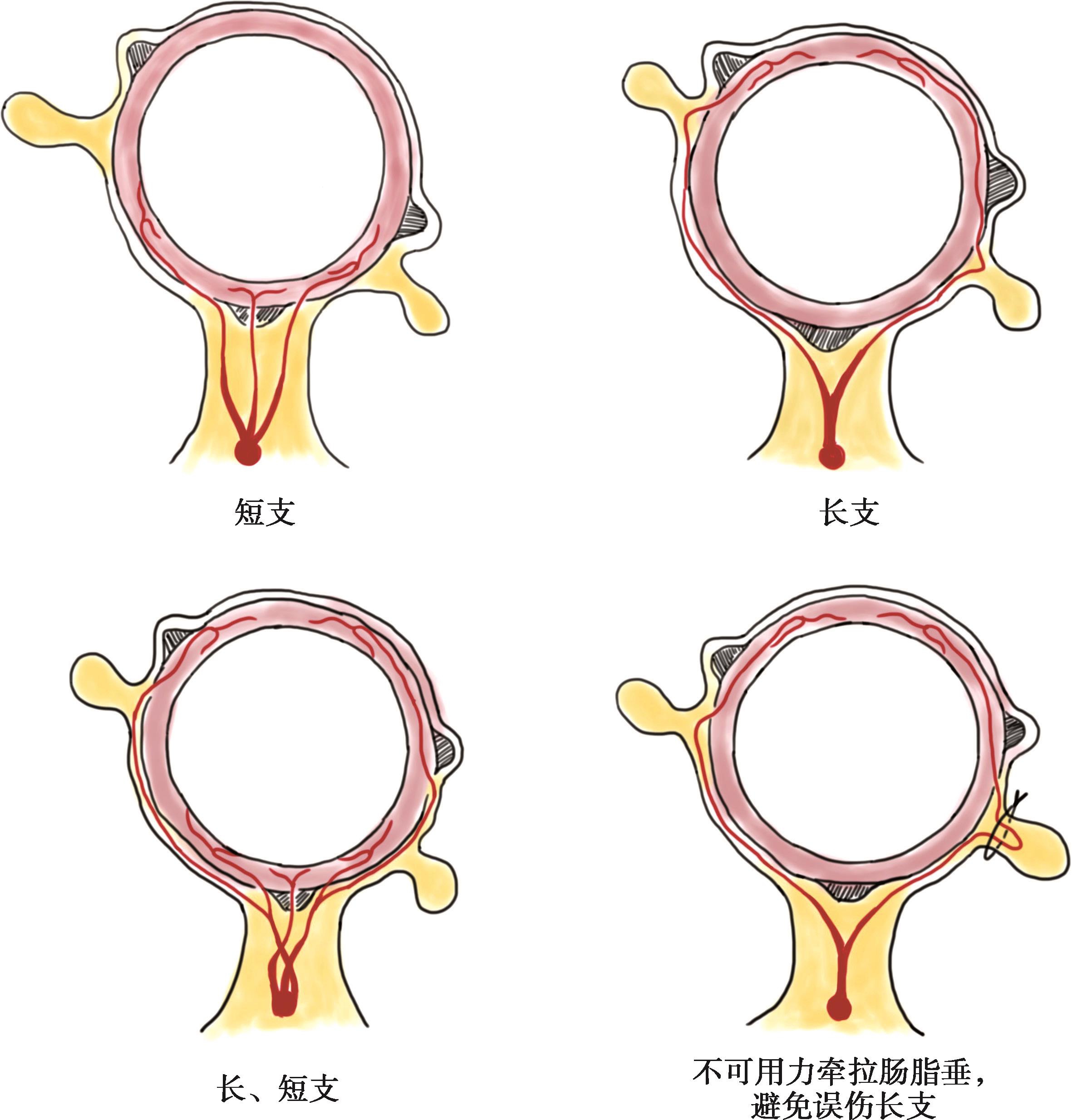
图2-6 结肠边缘动脉
需要说明的是,乙状结肠动脉最下支与直肠上动脉并无边缘动脉交通,成为萨德克临界点(Sudeck critical point),行拖出术时应注意对此血管的保护。
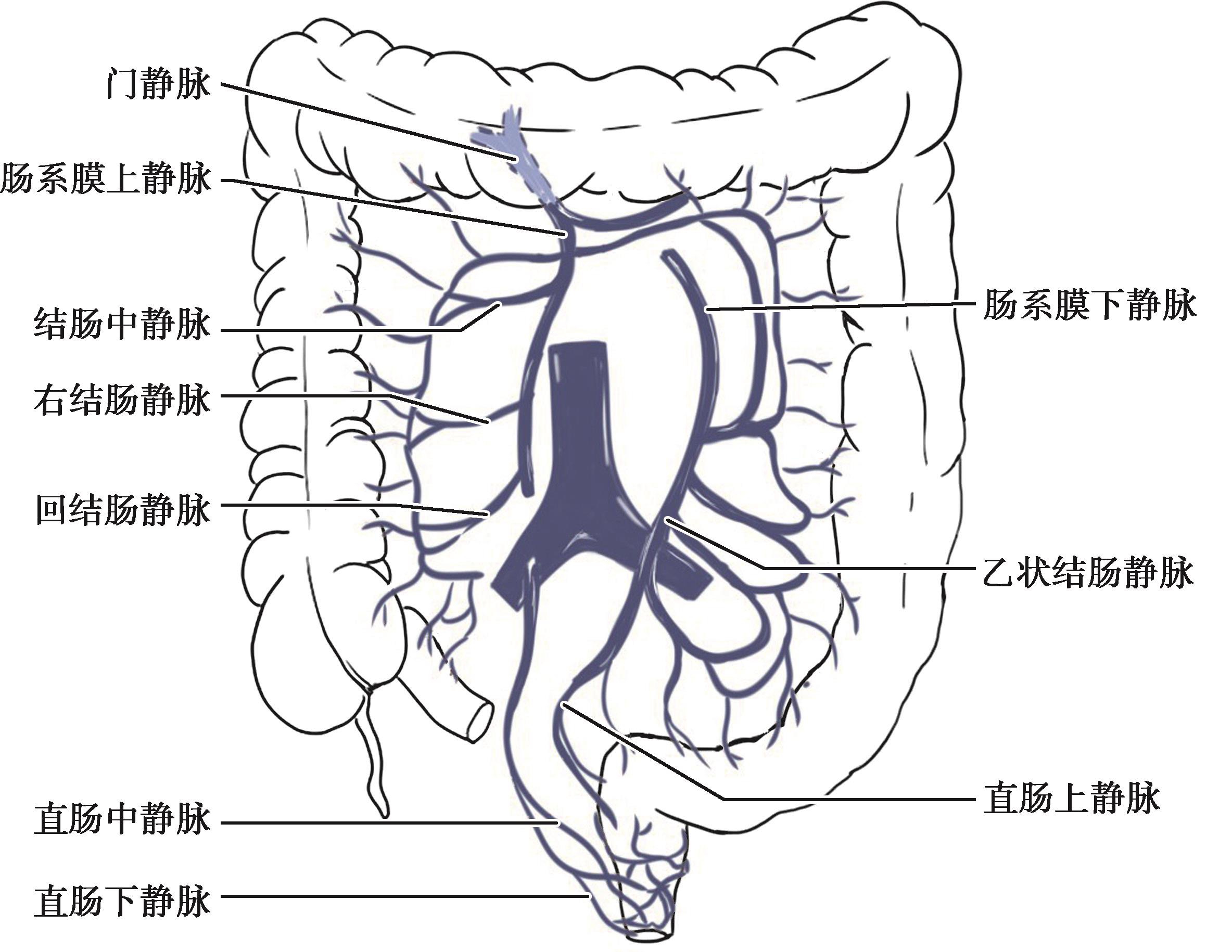
图2-7 结肠静脉回流
各段结肠静脉均与动脉伴行;左半结肠的静脉(直肠、乙状结肠、降结肠)汇入肠系膜下静脉经肠系膜上静脉或脾静脉,最后回流到门静脉;右半结肠的静脉(回结肠、阑尾、盲肠、升结肠、横结肠)则经肠系膜上静脉直接回流到门静脉。
从结肠各段肠壁淋巴液到淋巴管,均循序沿着各自的血管走行,到达相应的淋巴结,然后经肠系膜上动脉根部和肠系膜下动脉根部淋巴结至腹主动脉旁淋巴结,再注入胸导管。各组淋巴结之间及邻近的淋巴结均有广泛联系,回盲部的淋巴还可经胰腺前方到达幽门下淋巴结。
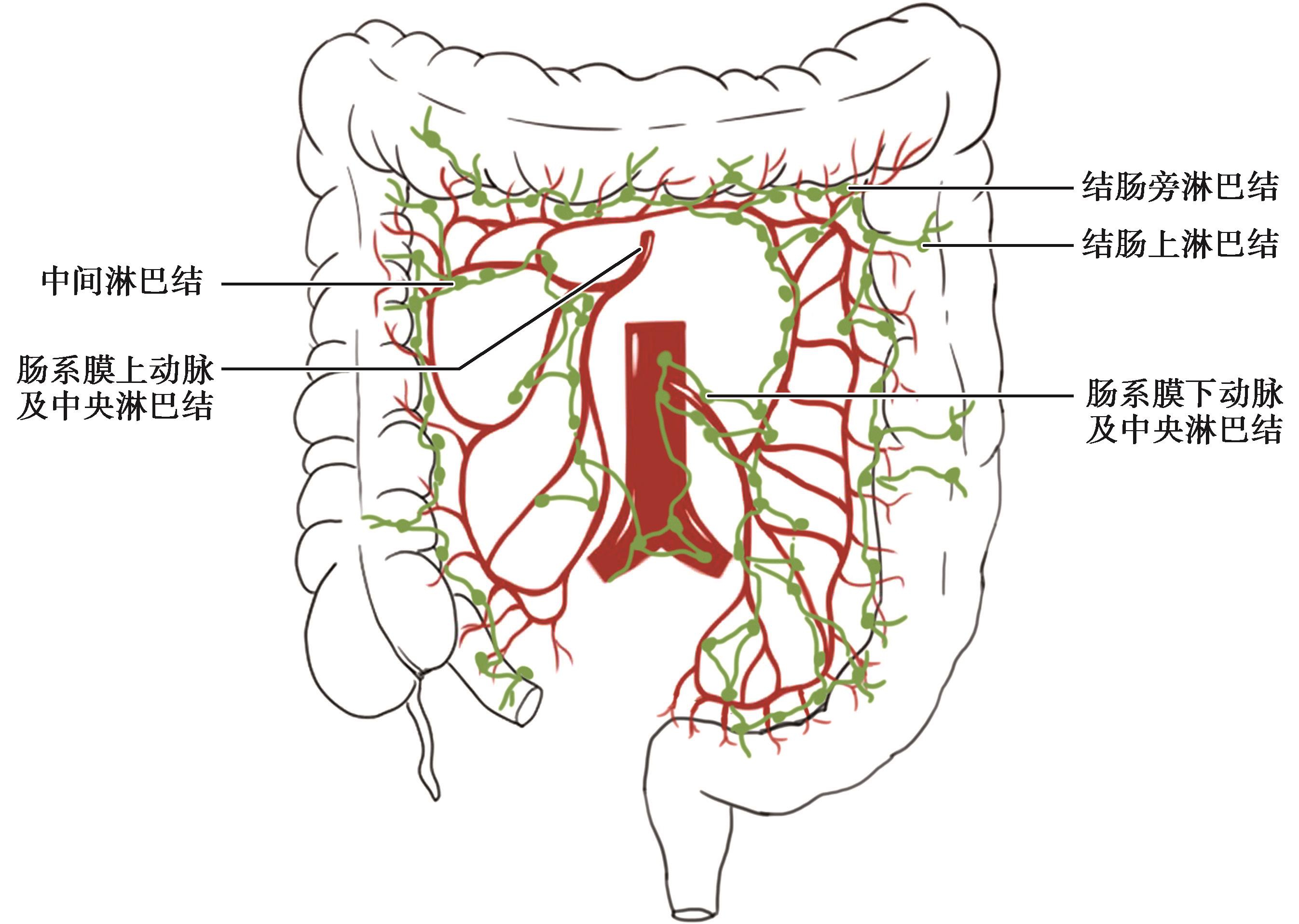
图2-8 结肠的淋巴结
位于结肠壁上的肠脂垂内。
位于结肠系膜缘,伴着边缘动脉分布。
沿着结肠右、中、左动脉分布。
沿着肠系膜上动脉和肠系膜下动脉分布。
结肠的神经分布见图2-9。
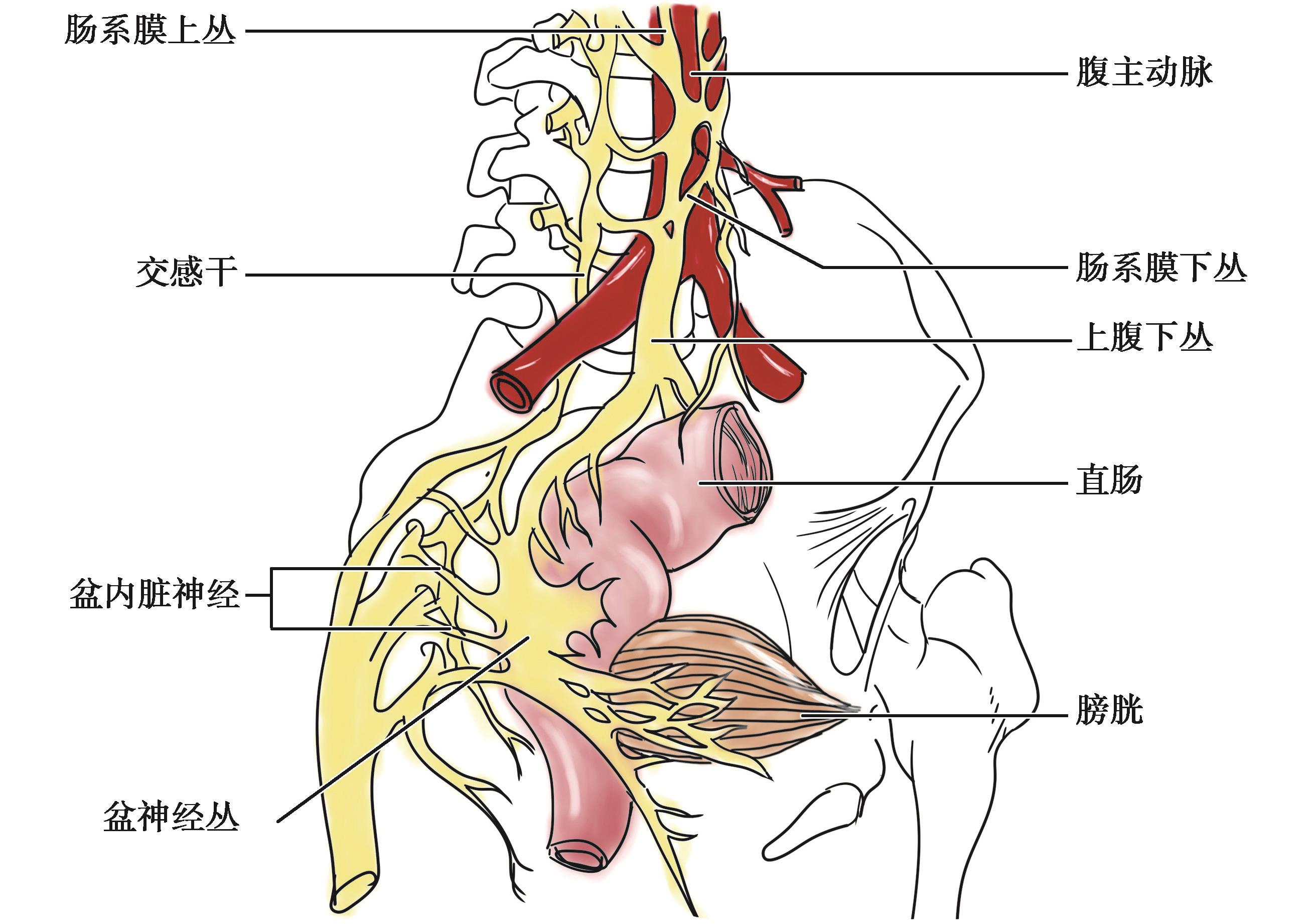
图2-9 结肠的神经
结肠的交感神经主要来源于肠系膜上丛和肠系膜下丛。肠系膜上丛为腹腔丛向下的延续,位于肠系膜上动脉根部。肠系膜上丛的上部有肠系膜上神经节,来自脊髓第10胸节至第3腰节侧角内的交感神经节前纤维在此换元,节后纤维形成次级神经丛,伴随肠系膜上动脉的分支分布于阑尾、升结肠和横结肠右半。肠系膜下丛位于肠系膜下动脉根部,内有肠系膜下神经节。来自脊髓第1~3腰节侧角的交感神经节前纤维在此换元,节后纤维形成次级神经丛,随肠系膜下动脉分支分布于横结肠左半至直肠上部。
右半结肠的副交感神经一般认为来自右迷走神经的腹腔支。该支参加腹腔丛和肠系膜上丛后,伴肠系膜上动脉及其分支分布于盲肠、阑尾、升结肠及横结肠右半。左半结肠的副交感神经来自脊髓第2~4骶节侧角,经骶神经出脊髓后合成盆内脏神经至下腹下丛。这些神经纤维除分布于直肠、膀胱等盆腔器官外,其中部分纤维上行,经上腹下丛到肠系膜下丛,伴肠系膜下动脉及其分支,分布于结肠脾曲、降结肠、乙状结肠及直肠上部。
结肠的传入神经纤维混合在交感和副交感神经(迷走神经或盆内脏神经)中,其神经元胞体在脊神经节或脑神经节内。一般来说,肠的痛觉是经交感神经传导的,该神经纤维的神经元位于脊神经节,并经后根入脊髓。右半结肠痛觉经右侧交感神经传入,左半结肠至直肠乙状结肠交界处的痛觉经左侧交感神经传入,而直肠则经副交感(盆内脏)神经传入。内脏的病变信号传入脊髓低级中枢后可引起相应节段支配范围的牵涉痛,如阑尾炎症的疼痛由内脏感觉纤维经腹腔丛和内脏小神经传入脊髓第10胸节,引起第10胸节躯体感觉分布区域的脐周部位牵涉痛。