




上颌骨畸形(maxillary deformity)可能在三维空间,即矢状、垂直和水平方向上,出现发育过度或发育不足。有时还伴有下颌骨与颏部大小与位置的异常,临床医生应该针对不同个体情况进行科学合理的治疗设计。
上颌骨在三维方向上存在发育异常者。
骨骼尚未发育完全的生长期;全身或口腔颌面部有急性或慢性感染;患者对手术美容效果要求过高而难以实现者不宜施术。
1.临床检查 包括正侧面观和面部左右对称情况。对口内咬合情况详细检查,如有阻生智齿最好在术前拔除。
2.拍摄头颅正侧位X线头影测量片及颌骨三维CT。为患者拍摄正侧位照片。
3.对患者进行心理状态的评估,对其要求进行分析。
手术选择经鼻气管插管、全身麻醉(以下简称“全麻”)。患者在手术台上应行头高脚低(约10°)仰卧位。采取低压麻醉减少术中出血。
治疗上颌骨畸形的手术方法多种多样,其中最常用的是Le Fort Ⅰ型骨切开术和上颌骨前部骨切开术。
是正颌外科的一种标志性手术方式,基本上是按上颌骨Le fort骨折分型的Ⅰ型骨折线的走向和部位,切开上颌骨各壁,保留腭侧黏骨膜软组织蒂,使离断的上颌骨段能够在三维方向上移动,以矫治不同类型的上颌骨畸形,并常与下颌骨的正颌外科手术配合矫治各种复杂颌骨畸形(图2-2-1)。
(1)软组织切口Le Fort Ⅰ型骨切开术的口内切口设计在唇颊沟与前庭沟黏膜转折处以上5.0~6.0mm处。切口后方不应过高,以免造成颊脂垫溢出。先用手术刀切开黏膜,再用电刀逐层切开黏膜下组织和肌肉直达上颌骨骨面(图2-2-2)。
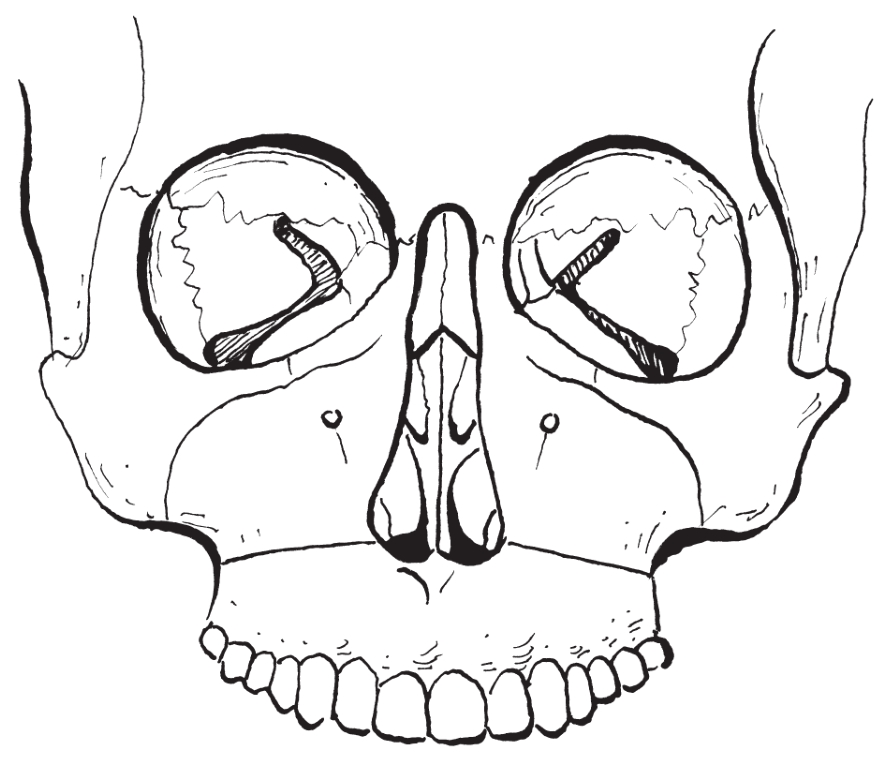
图2-2-1 Le Fort Ⅰ型骨切开示意图
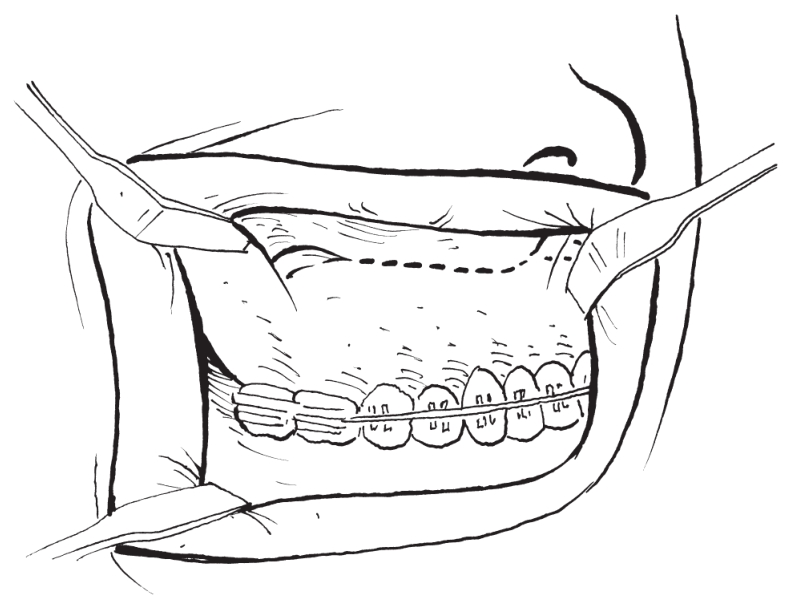
图2-2-2 软组织切口
(2)剥离与显露:切开黏骨膜后,用骨膜剥离器在骨膜下剥离术区软组织。向上剥离显露上颌骨前外侧壁及梨状孔边缘,至眶下孔下方;并沿上颌结节的弧形骨面潜行剥离直达翼上颌连接处;然后剥离双侧鼻底黏骨膜。软组织切口下方黏骨膜原则上不进行剥离,以免影响血供。
(3)骨切开:标准的Le FortⅠ型骨切开线的走向是从梨状孔边缘下鼻甲的下方,向后略向下至翼上颌连接处。
1)标记:用小球钻或细裂钻标记上颌骨水平骨切开线。
2)水平骨切开:用往复锯自颧牙槽嵴后方上颌结节处开始,在直视下沿设计好的截骨线斜向前上,锯开上颌骨前外侧壁至梨状孔边缘。之后用骨凿沿骨切开线轻敲,凿开上颌窦内侧、后壁(图2-2-3)。
3)离断鼻中隔:用鼻中隔骨凿向后将鼻中隔软骨及犁骨与上颌骨分离(图2-2-4)。
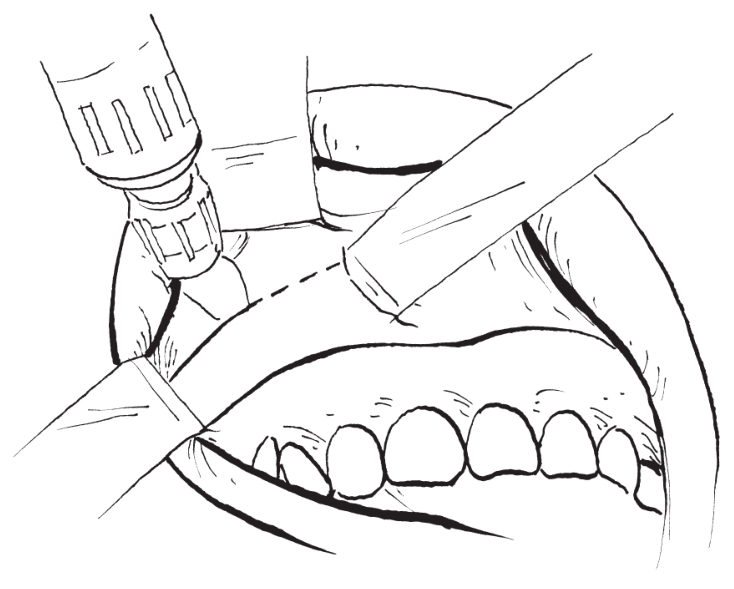
图2-2-3 切开上颌骨外侧壁
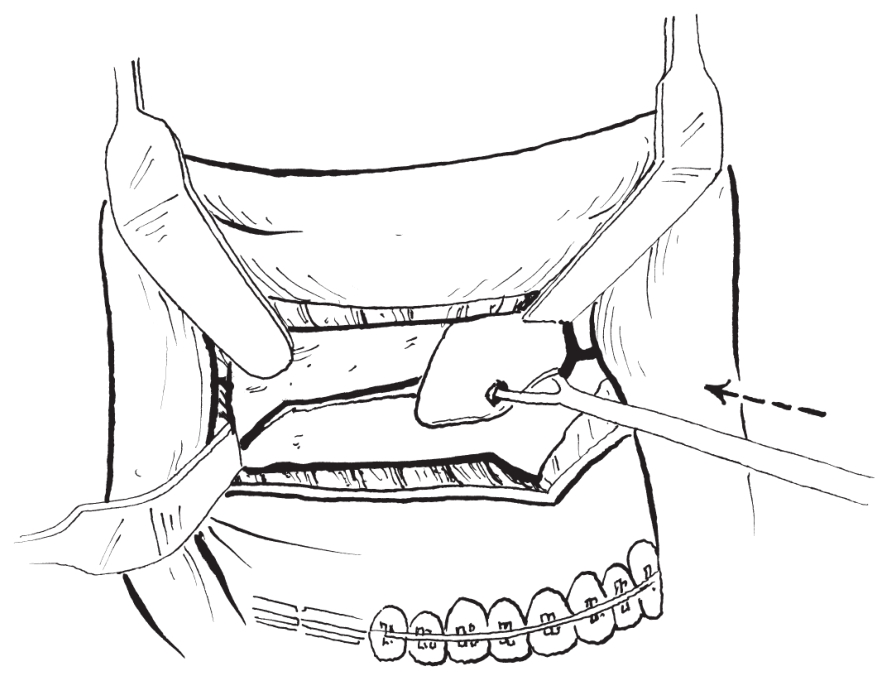
图2-2-4 凿断鼻中隔
4)离断翼上颌连接:用弯骨刀紧贴上颌结节后份骨面,刀刃略斜向下插入翼上颌缝处。另一只手的食指放在翼上颌连接对应的腭黏膜处,手指在腭黏膜处感觉到凿刃时即停止。将翼突与上颌后壁连接处分离,但切勿折断翼突(图2-2-5)。
(4)折断降下:用手指按住前鼻棘两侧下方的前部齿槽突,用力向下压上颌骨段,完全离断其各壁的骨性连接。上颌骨折断降下后,仔细检查创腔,用止血钳夹住电凝或结扎,确切止血。
(5)就位与固定:移动已切开的上颌骨段,使之能牵引至设计的矫正位置。戴上
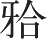 导板并与下颌牙列咬合面吻合后,行颌间固定,并行钛板坚固内固定(图2-2-6)。
导板并与下颌牙列咬合面吻合后,行颌间固定,并行钛板坚固内固定(图2-2-6)。
(6)缝合:水平黏骨膜切口常规行V-Y缝合,以保持上唇长度。术毕时解除颌间结扎固定(图2-2-7)。
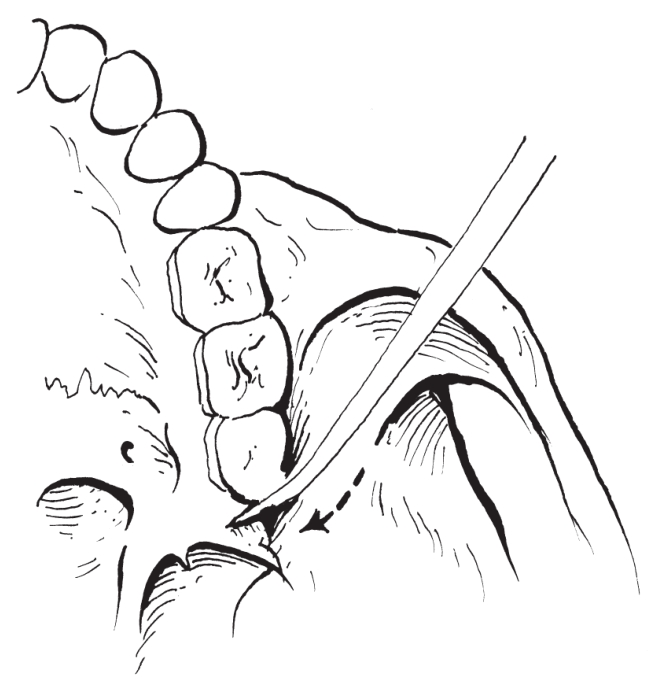
图2-2-5 离断翼上颌连接
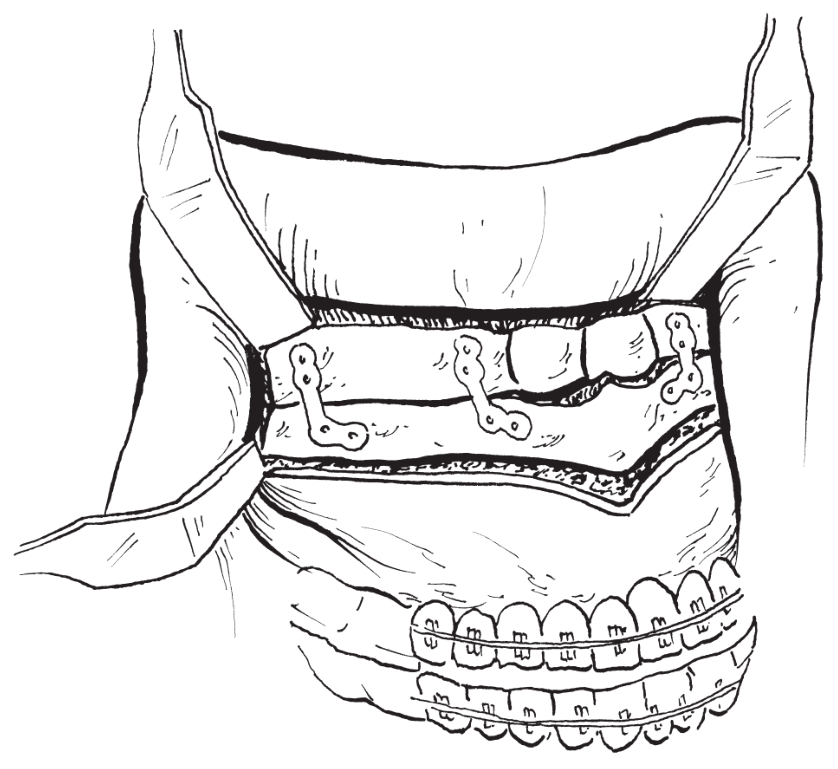
图2-2-6 微型钛板坚固内固定
图2-2-7 V-Y缝合软组织切口
通过上颌骨前份的骨切开,形成包括前鼻棘和前部骨性鼻底在内的左上3号牙至右上3号牙(有时左上4号牙至右上4号牙)的一骨段,多采取后退或上移此骨块来矫治上颌前牙及齿槽骨畸形。目前,在临床应用最为广泛的是上颌前部折断降下法(图2-2-8)。
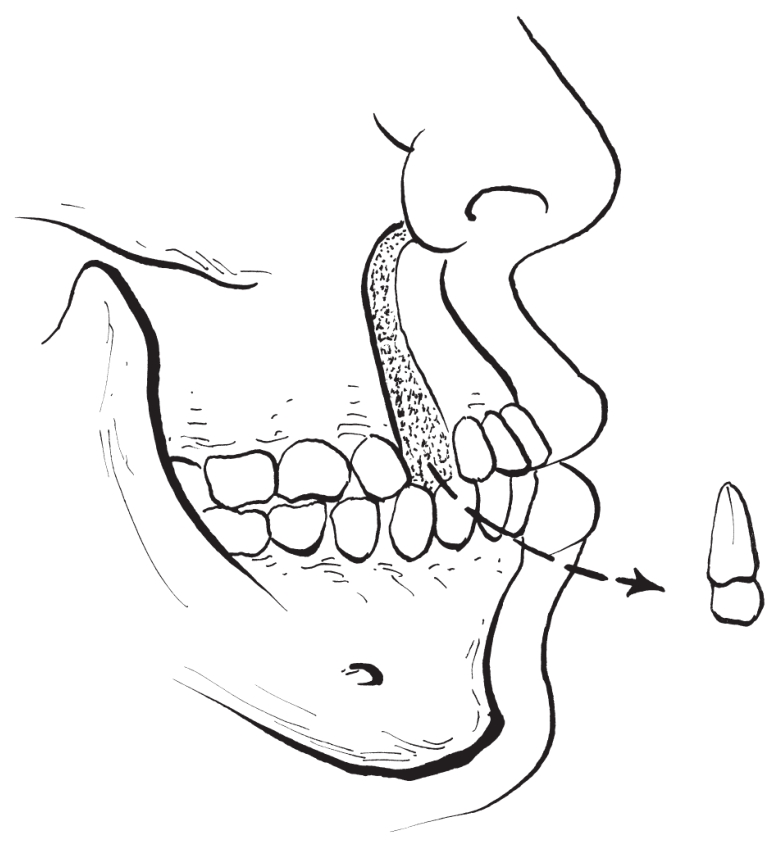
图2-2-8 上颌骨前部骨切开示意图
(1)软组织切开与显露:
与Le Fort Ⅰ型骨切开术方法相似。
(2)骨切开:
根据术前影像学检查和术中情况估计好尖牙与第二前磨牙的牙根位置。
1)标记截骨线:在尖牙根尖上方至少5.0mm处转向梨状孔边缘。
2)骨切开:注意不要损伤邻牙牙根、腭侧黏骨膜及鼻腔黏膜(图2-2-9)。
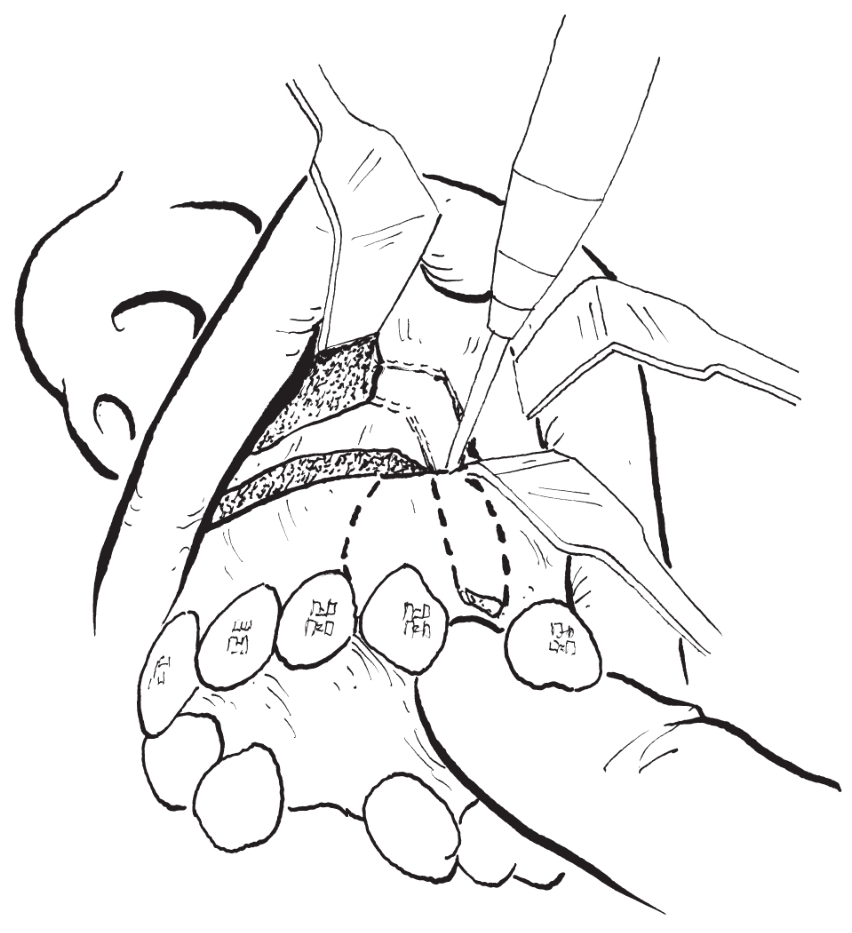
图2-2-9 用裂钻完成垂直骨切开
3)离断鼻中隔:两侧垂直骨切开完成后,用鼻中隔凿从前鼻棘处向后凿断鼻中隔软骨连接(图2-2-10)。
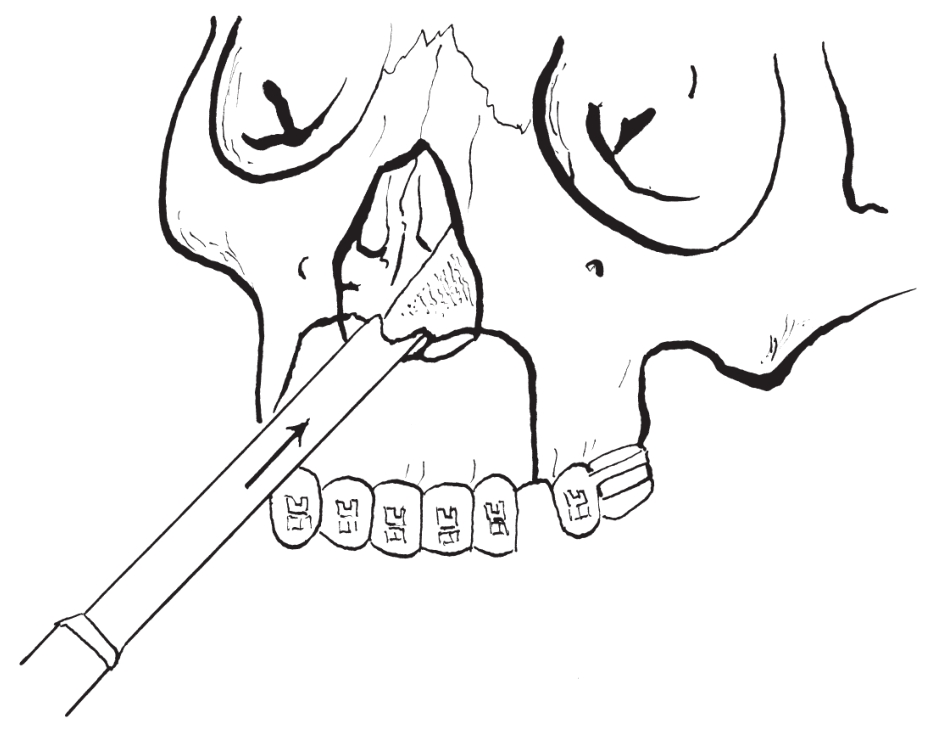
图2-2-10 凿开鼻中隔连接
4)用骨刀或骨钻分别从两侧垂直骨切口伸入,将腭骨水平板完全横行切开(图2-2-11)。
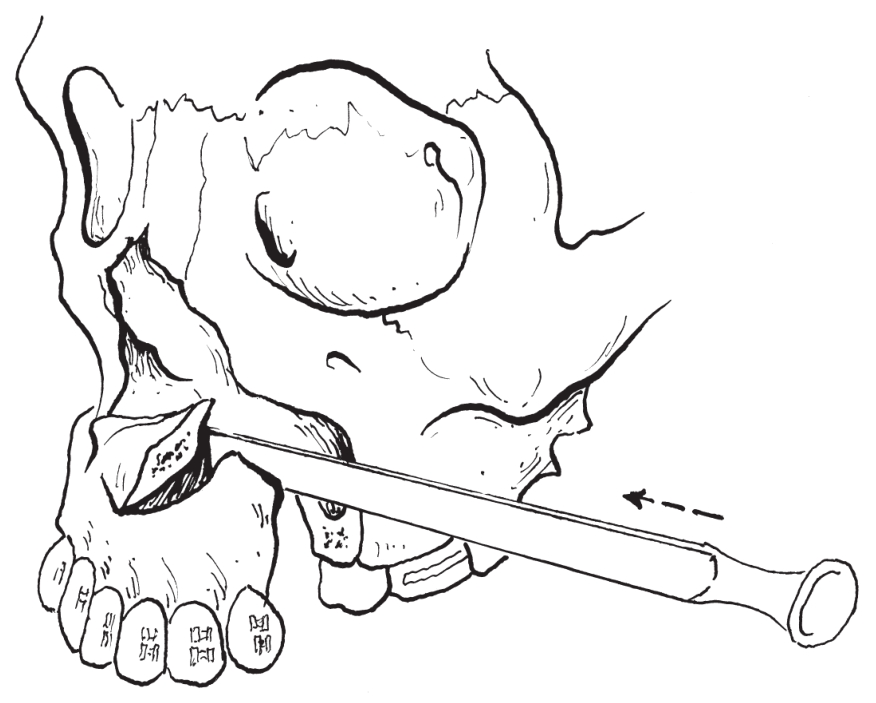
图2-2-11 骨刀横行凿开腭部水平板
(3)折断降下:
完成骨切开后,用手指将上颌前部骨块向下摇动,可向下方旋转下降前部骨块,暴露整个骨块的上面及后缘。
(4)骨块就位与固定:
戴入
 导板,用钢丝进行颌间固定。最后选用微型钛板及螺钉在两侧梨状孔边缘行坚固内固定(图2-2-12)。
导板,用钢丝进行颌间固定。最后选用微型钛板及螺钉在两侧梨状孔边缘行坚固内固定(图2-2-12)。
(5)缝合:
与Le FortⅠ型骨切开术方法相似。
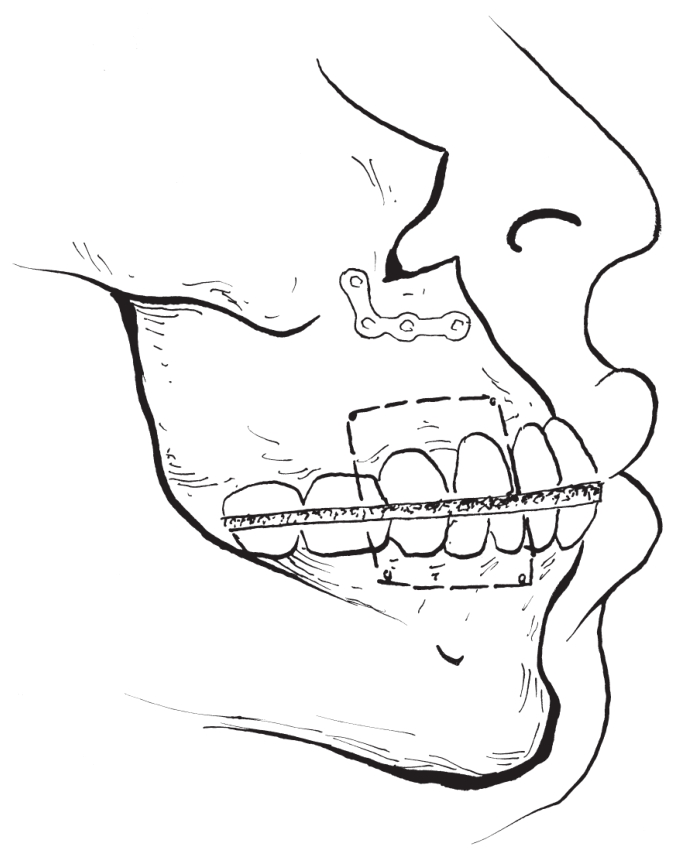
图2-2-12 行坚固内固定
大出血风险主要是由于上颌动脉翼腭段及其分支——腭降动脉损伤所导致的出血。如果不慎伤及上颌动脉,导致较为凶猛的出血,应迅速折断下降上颌骨,在直视下进行止血。
在离断翼上颌连接时,切不可在翼上颌连接未充分离断就用上颌钳强行折断上颌骨。
上颌牙-骨段主要由腭侧软组织蒂供血,术中应注意保护。
手术前存在慢性上颌窦炎的患者,术后鼻粘膜充血肿胀或鼻中隔弯曲致窦内积液不能正常排出,是造成感染主要原因。因此手术前应控制慢性上颌窦炎,待炎症消退后再施术。
前徙后未在上颌骨后部的间隙内植骨,或植骨后固定不牢固,腭部软组织牵拉,骨面接触不良导致骨未连接等原因都可引起术后畸形复发。若上颌骨前徙量>6.0mm,一般需要在上颌骨后部遗留的间隙内植骨。
目前,绝大多数下颌骨正颌术均是经口内途径完成的,这也是代表正颌外科发展水平的一个重要标志。有关矫治下颌骨发育性畸形的手术种类较多,本文主要介绍临床常用的经口内入路施行的标准术式。
下颌骨在三维方向上存在发育异常者。
骨骼尚未发育完全的生长期;全身或口腔颌面部有急性或慢性感染;患者对手术美容效果要求过高而难以实现者不宜施术。
1.临床检查 包括正侧面观和面部左右对称情况。对口内咬合情况详细检查,如有阻生智齿最好在术前拔除。
2.拍摄头颅正侧位X线头影测量片及颌骨三维CT。为患者拍摄正侧位照片。
3.对患者进行心理状态的评估,对其要求进行分析。
手术选择经鼻气管插管、全麻。患者在手术台上应行头高脚低(约10°)仰卧位。采取低压麻醉减少术中出血。
1.下颌支矢状骨劈开术(sagittal split ramus osteotomy)主要通过三个部位的皮质骨切开和下颌支矢状方向的劈开,从而通过移动带下颌牙列的远心骨段到一个新的位置并与近心骨段重新固定在一起,达到矫正下颌骨畸形的目的。
(1)软组织切口:在距下颌
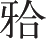 平面上约1.0cm的下颌支前缘处向下切开黏膜至下颌第一磨牙远中龈颊沟偏颊侧6.0mm处,连续切开黏膜下组织、肌肉和骨膜(图2-2-13)。
平面上约1.0cm的下颌支前缘处向下切开黏膜至下颌第一磨牙远中龈颊沟偏颊侧6.0mm处,连续切开黏膜下组织、肌肉和骨膜(图2-2-13)。
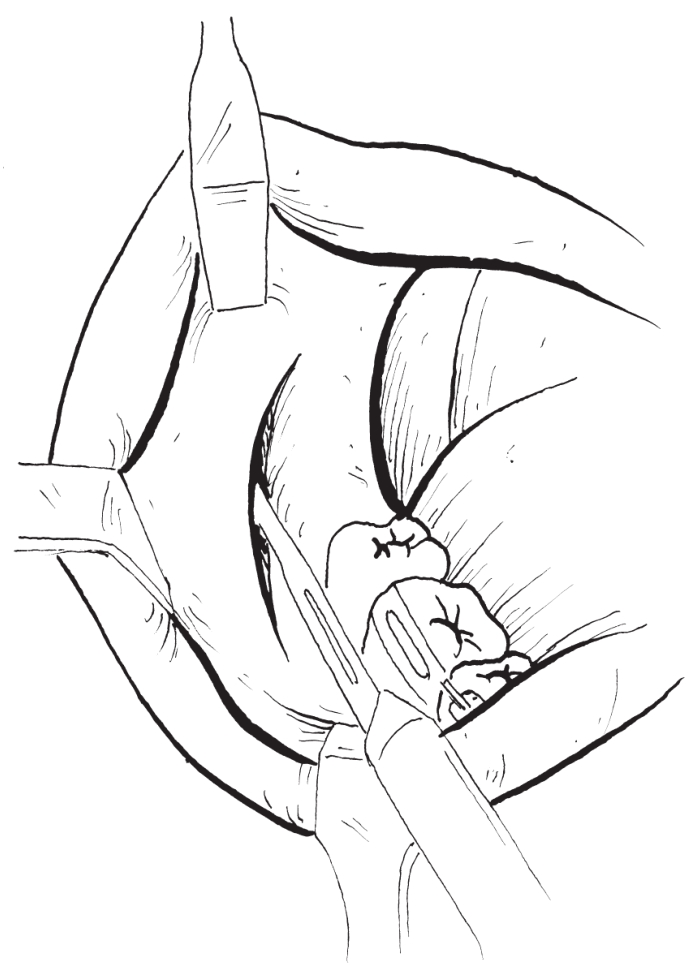
图2-2-13 软组织切口
(2)剥离与显露:将外骨膜掀起后,用尖端呈“M”形的下颌支牵开器沿升支前缘向上适当剥离颞肌附着后,用弯Kocher钳夹持住喙突。用小骨膜剥离子在下颌小舌和乙状切迹之间行骨膜下分离,向后小心剥离直至可以看见下颌小舌或下齿槽神经血管束。
(3)骨切开
1)舌侧骨切开:用下颌支内侧专用牵开器置于下颌孔上方,以保护下牙槽神经血管束,防止在切骨时损伤。用往复锯在下颌小舌上方2.0~3.0mm处作骨切开,骨切口从下颌支前缘向后与
 平面平行(图2-2-14)。
平面平行(图2-2-14)。
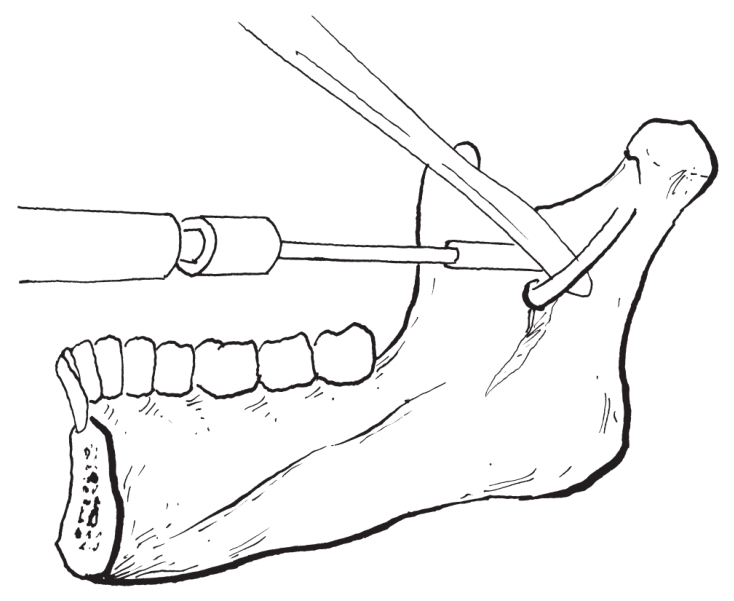
图2-2-14 水平骨切开
2)矢状骨切开:从升支前缘内侧骨切口前端开始,逐渐向下向外转向第二磨牙外侧骨板是预计的矢状骨劈开位置。用小球钻或短裂钻在此切开线上打孔若干,用骨钻或骨锯将各骨孔连成一条深达骨髓质的完整骨沟。自该骨沟前端即第二磨牙近中处转向下,用往复锯或长裂钻作垂直皮质骨切开,直达下颌下缘。
3)颊侧骨切开:在相当于第二磨牙处下颌体颊侧骨面,向下颌下缘方向作垂直骨皮质切开,切口上方与矢状骨切开线相连(图2-2-15)。
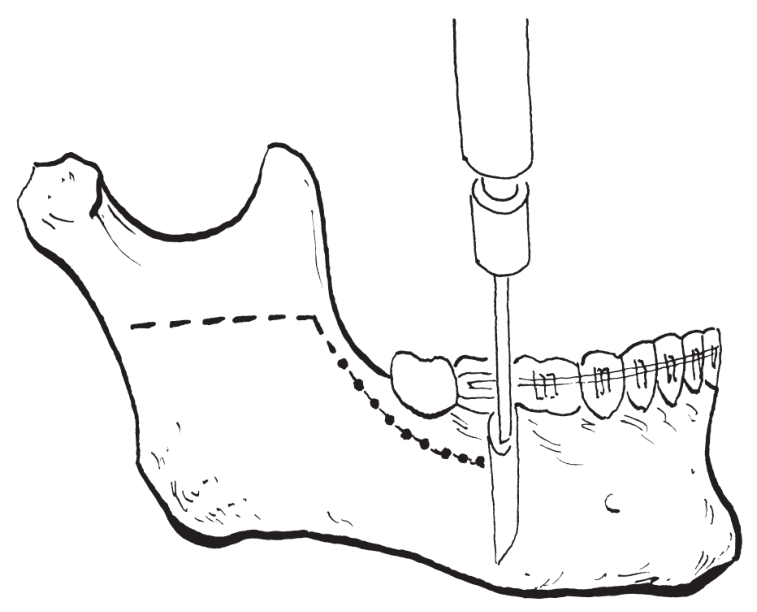
图2-2-15 垂直骨切开
4)下颌支劈开:在三条骨皮质切开线连成一体后,用骨刀插入松质骨,在矢状方向将下颌支劈开成两个骨段,即带髁状突的近心骨段和带牙列的远心骨段。下颌管及下齿槽神经血管束位于远心骨段(图2-2-16)。
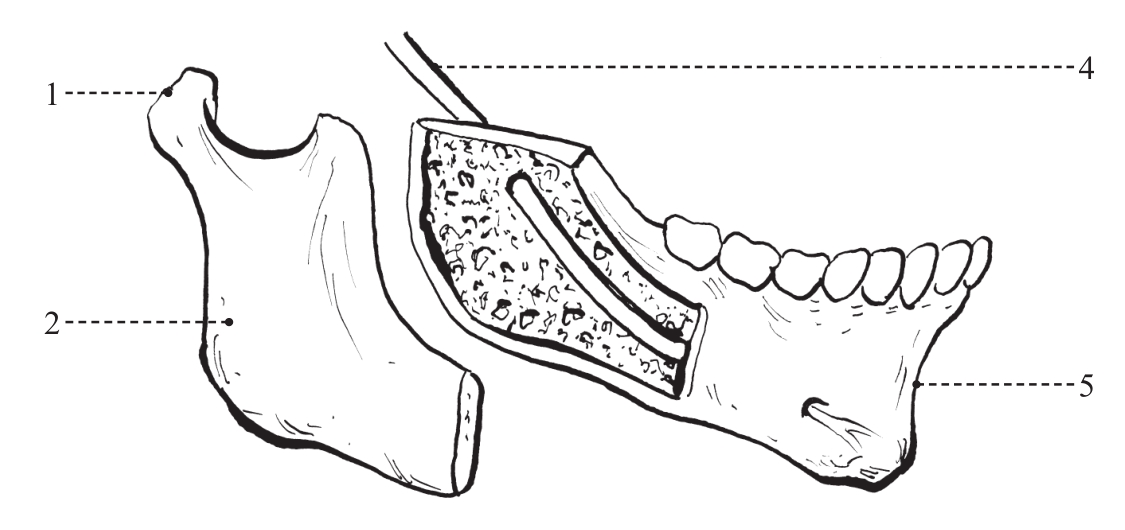
图2-2-16 下颌矢状劈开示意图
1.髁突 2.近心骨段 3.下牙槽神经 4.远心骨段
(4)骨段移动:通过前徙或后退远心骨段来矫正下颌骨畸形(图2-2-17,图2-2-18)。后退远心骨段必须在近心骨段垂直骨切开处截除一段与后退距离等量的皮质骨。
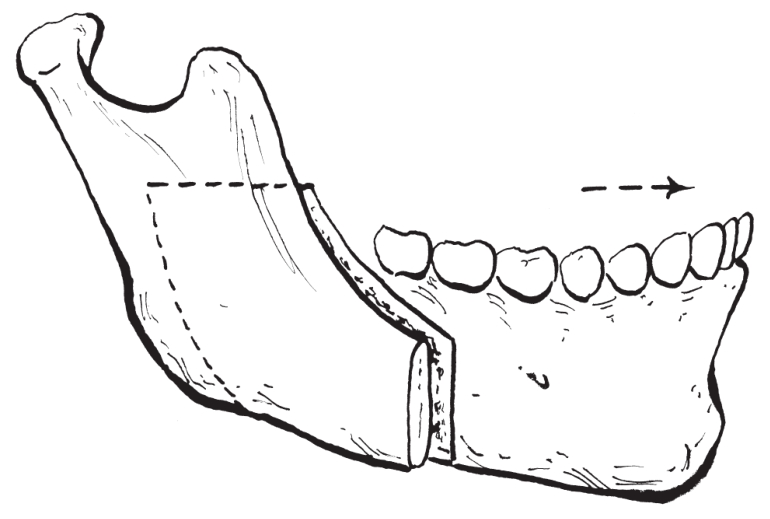
图2-2-17 前徙远心骨段
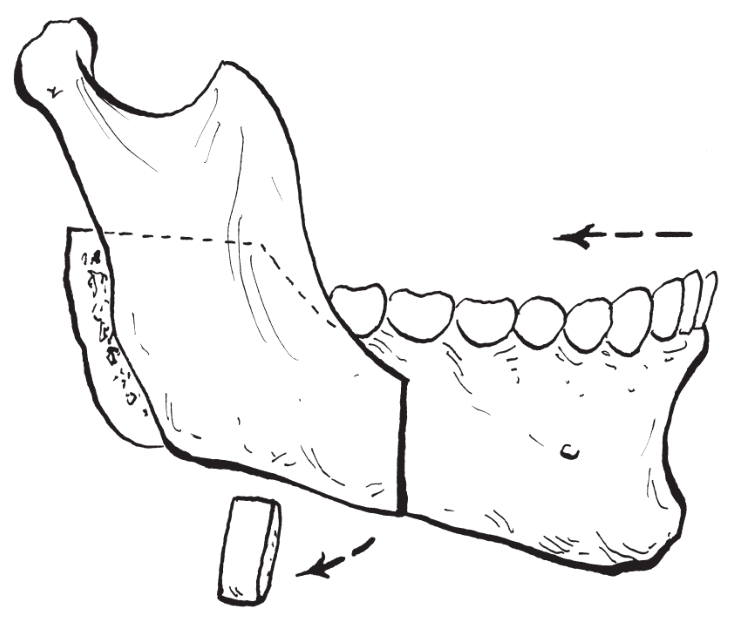
图2-2-18 后退远心骨段
(5)骨段固定:保持近心骨段于原位,将远心骨段移动至预定位置后,用坚固内固定方式将两骨段固定(图2-2-19)。
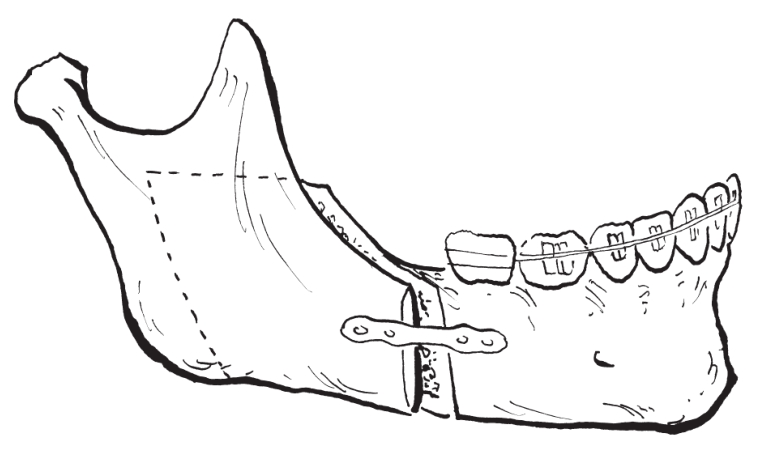
图2-2-19 单皮质螺钉坚固内固定
2.下颌前部根尖下骨切开术(anterior man-dibular subapical osteotomy)是在下颌前部根尖下作水平骨切开,辅以下颌前磨牙区的垂直骨切开或部分骨质截除后移动下颌前部骨块至预期位置进行固定(图2-2-20)。
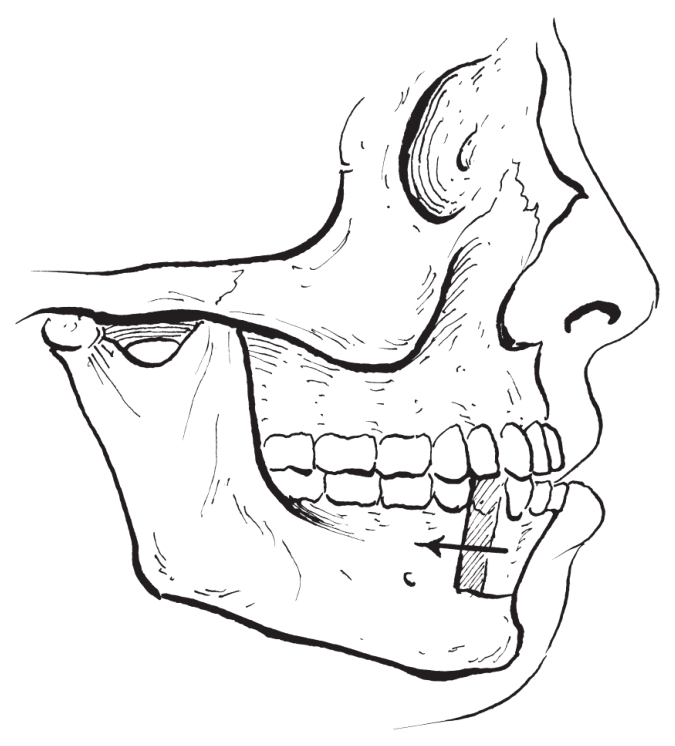
图2-2-20 下颌前部骨切开示意图
(1)软组织切开与显露:在下颌前庭沟黏膜转折处靠唇侧6.0mm从一侧第一前磨牙切至另一侧第一前磨牙区作黏膜切口。切开骨膜后,用骨膜剥离器在骨膜下进行剥离和切骨区的暴露,向下剥离至下颌下缘(图2-2-21)。
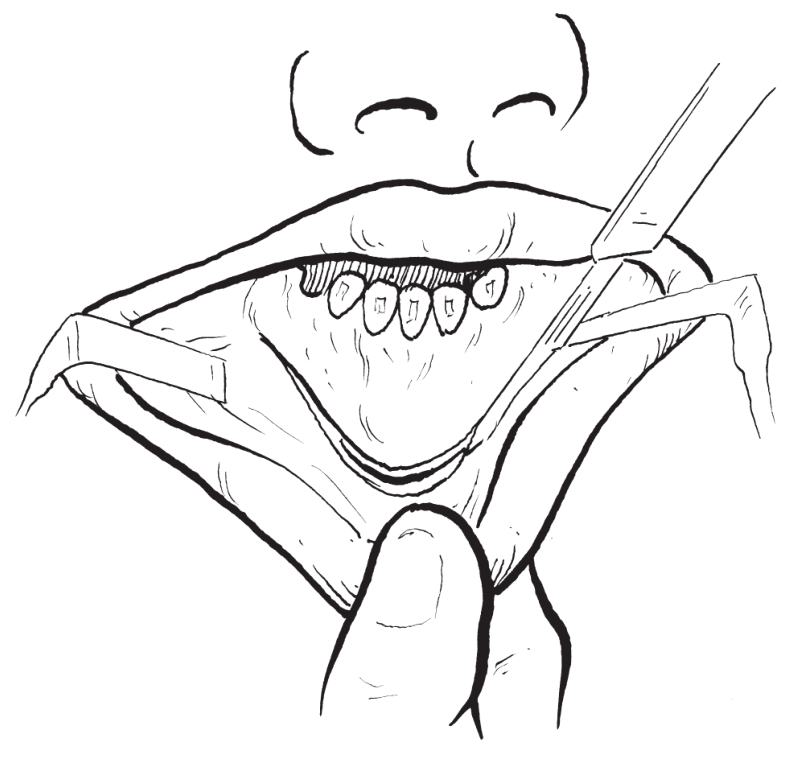
图2-2-21 软组织切口
(2)骨切开:先行两侧的垂直骨切开,然后行根尖下水平骨切开。
1)垂直骨切开:在骨面上标记垂直骨切开线位置。垂直骨切口上端至牙槽突顶,下端达下颌尖牙牙根下5.0mm左右的位置。在垂直骨切开线确定后,用细裂钻或小球钻沿标记好的骨切开线进行切割。骨钻应与骨板表面垂直,逐步切开颊侧皮质骨、髓质骨(图2-2-22)。
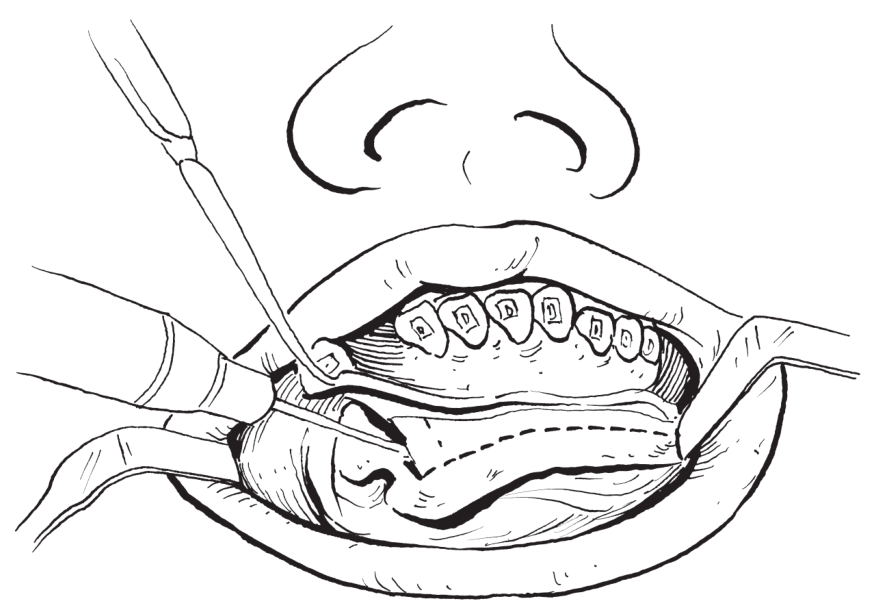
图2-2-22 用裂钻垂直骨切开
2)水平骨切开:切开线应位于下颌前牙根尖下至少5.0mm。将水平与两侧垂直骨切口连接在一起(图2-2-23)。
(3)骨块移动与固定:用骨刀插入骨切口中轻轻撬动已经切开的前部牙骨块,使之与下颌骨完全离断,只留软组织蒂与其附着。移去手术设计需要截除的骨块,用定位
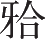 板引导下颌前部牙-骨段至矫正位。用颌间固定后,以钛钉钛板行坚固内固定(图2-2-24)。
板引导下颌前部牙-骨段至矫正位。用颌间固定后,以钛钉钛板行坚固内固定(图2-2-24)。
(4)缝合:彻底冲洗后逐层缝合。
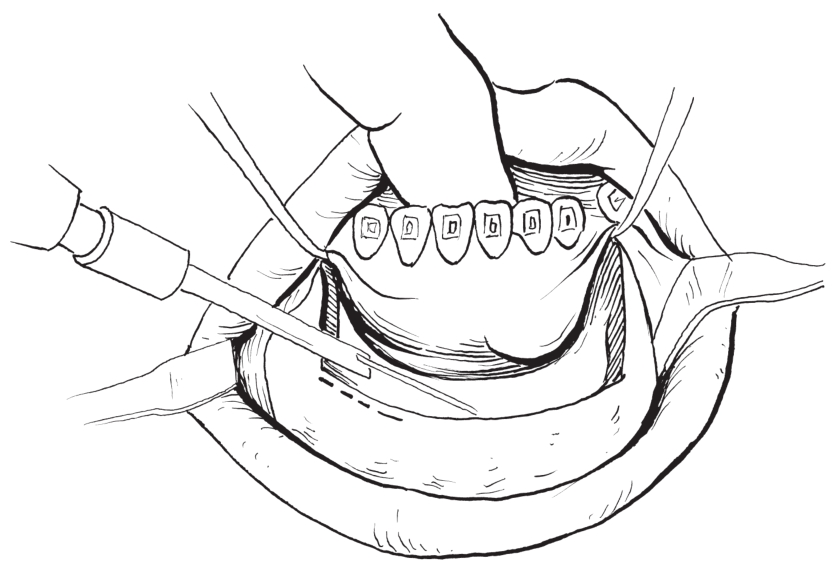
图2-2-23 用往复锯水平骨切开
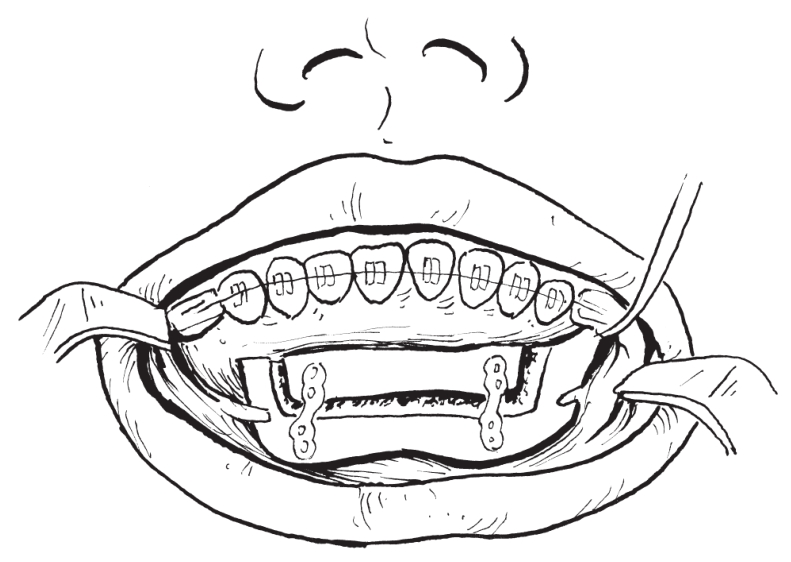
图2-2-24 行坚固内固定
预防出血的关键是在骨膜下进行手术操作;手术野的显露和重要结构的保护应充分;在进行切骨和劈开时注意准确到位,不可粗暴。
在进行近远心骨段的劈开时应格外小心,避免直接损伤该神经。如果在术中发现神经被切断,应该尽可能将离断的神经进行无张力条件下的断端吻合。
如果术中不慎严重损伤或撕裂软组织营养蒂,甚至将其完全切断或分离,将造成前部牙骨块坏死脱落。
常因骨切开线上有皮质骨桥相连就强行劈开所致。下颌埋伏阻生牙的存在也是导致意外骨折的重要原因,对拟做下颌骨矢状劈开手术的患者,在手术前6个月应该常规拔除阻生智齿。
主要见于下颌矢状劈开前徙术。坚固内固定技术的应用已大大减少了由于肌肉牵引导致的畸形复发,积极有效的术后正畸也是预防复发的重要手段。
多见于行坚固内固定的患者,多为开
 与下颌偏移。术中如果发现存在较明显开
与下颌偏移。术中如果发现存在较明显开
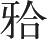 ,必须重新调整好后再固定。
,必须重新调整好后再固定。
颏部畸形(chin deformity)依其发育形成原因可被分为颏部发育不足、颏部发育过度以及颏部偏斜畸形。参照不同测量平面,则可分为颏部前后向畸形;颏部垂直向及左右不对称畸形。
颏部在三维方向上存在发育异常者。
骨骼尚未发育完全的生长期;全身或口腔颌面部有急性或慢性感染;患者对手术美容效果要求过高而难以实现者不宜施术。
1.同一般正颌外科手术。进行头影测量及手术设计,确定颏部移动的方向、距离。
2.预计颏部增加高度较多的患者,应做好植骨准备。
良好的术前设计,是颏成形术后效果的重要保障。在X线头影测量片上通常可以采用以下方法确定软组织颏的理想位置:①正常面突角为11°左右,可通过测量面突角了解颏突度[图2-2-25,(1)];②通过软组织鼻根点(N’)做垂直于眶耳平面(FH)平面或HP平面的参照面,软组织颏前点(Pg’)应通过或接近此平面[图2-2-25,(2)];③下唇突点至审美平面的距离应为2.0mm±2.0mm[图2-2-25,(3)]。由于个体间差异较大,而颏成形的手术目的在于尽量达到面下部与颜面其他部位的比例协调,因此应当个体化设计,综合考虑。
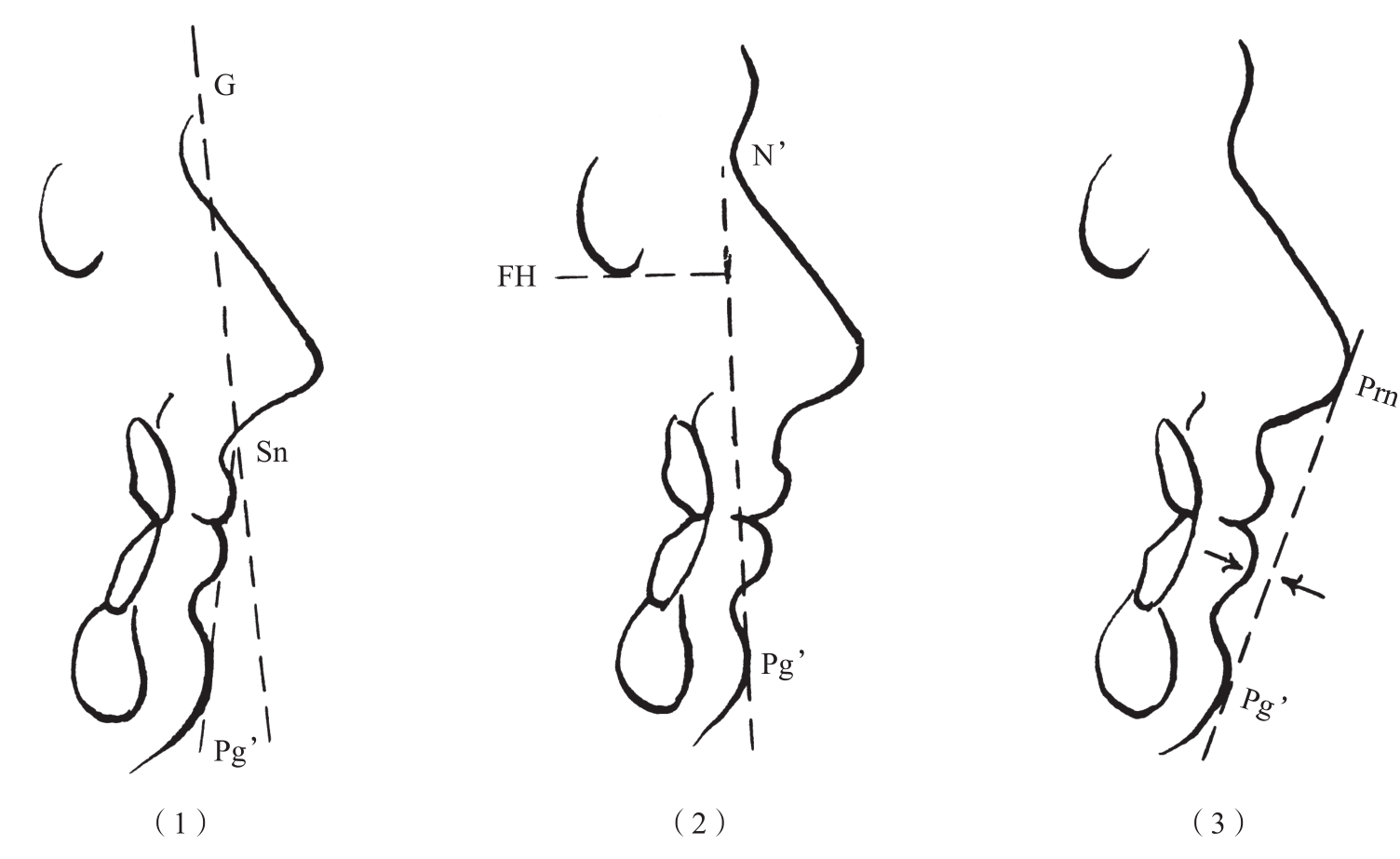
图2-2-25 三种常用评价颏部位置的方法
手术选择经鼻或经口气管插管、全麻,也可以选择下牙槽神经阻滞麻醉为主的局部麻醉(以下简称“局麻”)。
以下颌骨颏部舌侧口底肌肉为蒂的水平骨切开颏成形术,是目前矫治各类颏部形态异常的最常用术式。
(1)软组织切开与显露:
切开线一般位于唇颊侧黏膜转折处外5.0~6.0mm。沿口轮匝肌浅面将刀片稍斜向后下切开颏肌和骨膜,于骨膜下向下剥离组织直达下颌下缘显露颏部前方骨面(图2-2-26)。

图2-2-26 软组织切口
(2)骨切开:
为保护下牙槽神经血管束,骨切开线至少应位于双侧颏孔下缘下3.0~4.0mm。
1)于预计骨切开的一侧颏孔下方开始,用往复锯或细长裂钻向颏正中方向切开骨皮质形成骨沟,另一侧也按同法进行操作。
2)用矢状锯或细裂钻沿垂直方向在跨越水平骨切开线两侧的颏正中皮质骨表面做定位线。当骨切开术完成将移动后的骨块依此标记与下颌骨进行固定,以免发生中线偏移(图2-2-27)。
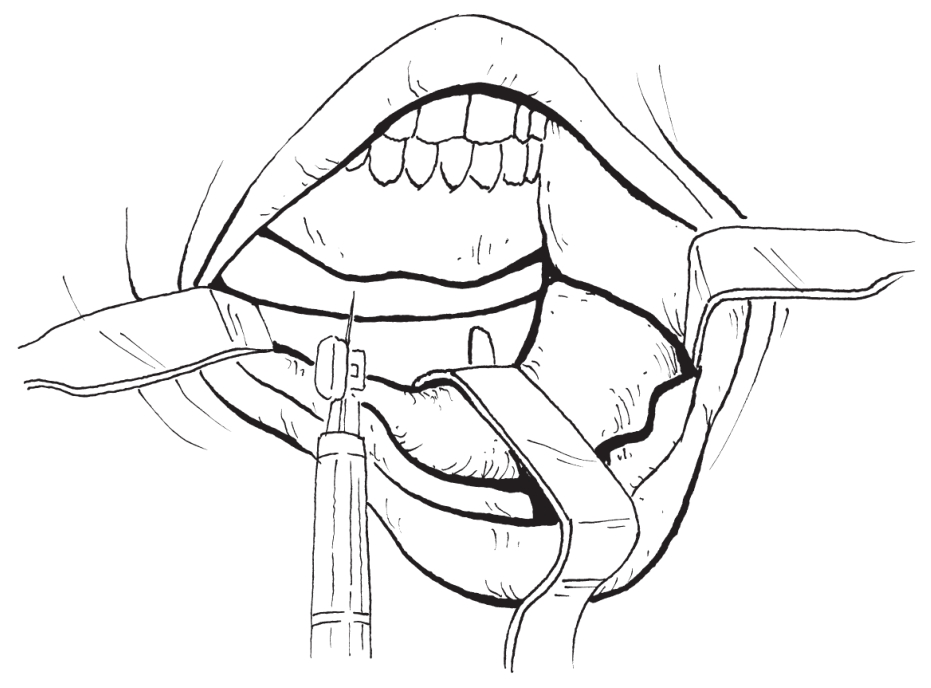
图2-2-27 用矢状锯做垂直定位线
3)用往复锯或摇摆锯沿已经切开部分唇颊侧骨皮质的骨沟向深部进行切割直至将舌侧骨板完全切开(图2-2-28)。
图2-2-28 用往复锯沿做水平骨切开
(3)移动与固定:
截骨后将骨段移动至术前设计的位置(图2-2-29),行坚固内固定(图2-2-30)。
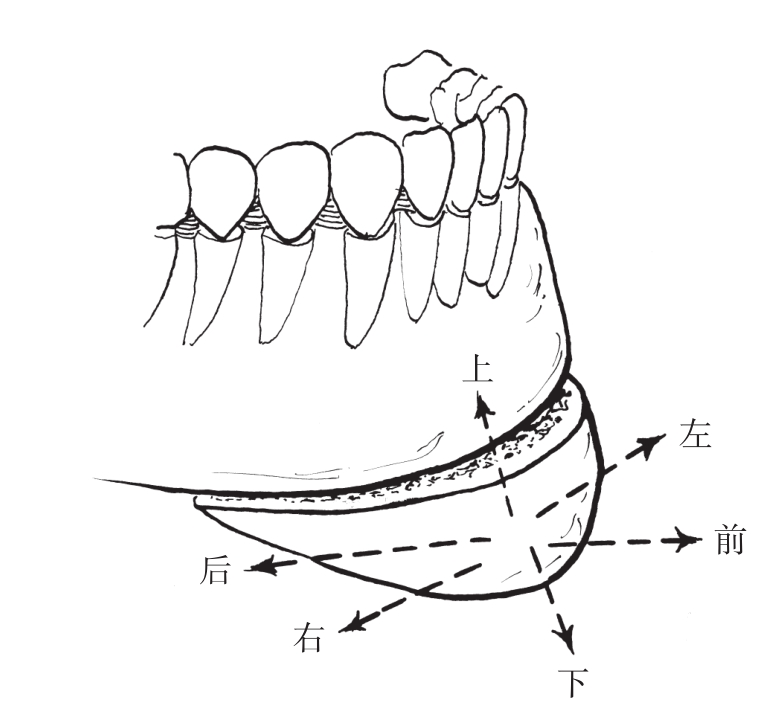
图2-2-29 切开后的骨块可向三维方向移动
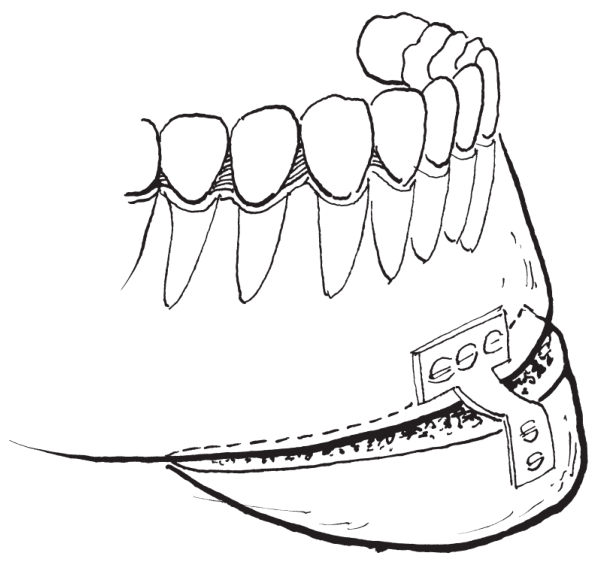
图2-2-30 用阶梯状钛板固定前徙后骨块
(4)缝合与包扎:
分层缝合,注意加压包扎塑形(图2-2-31,图2-2-32)。
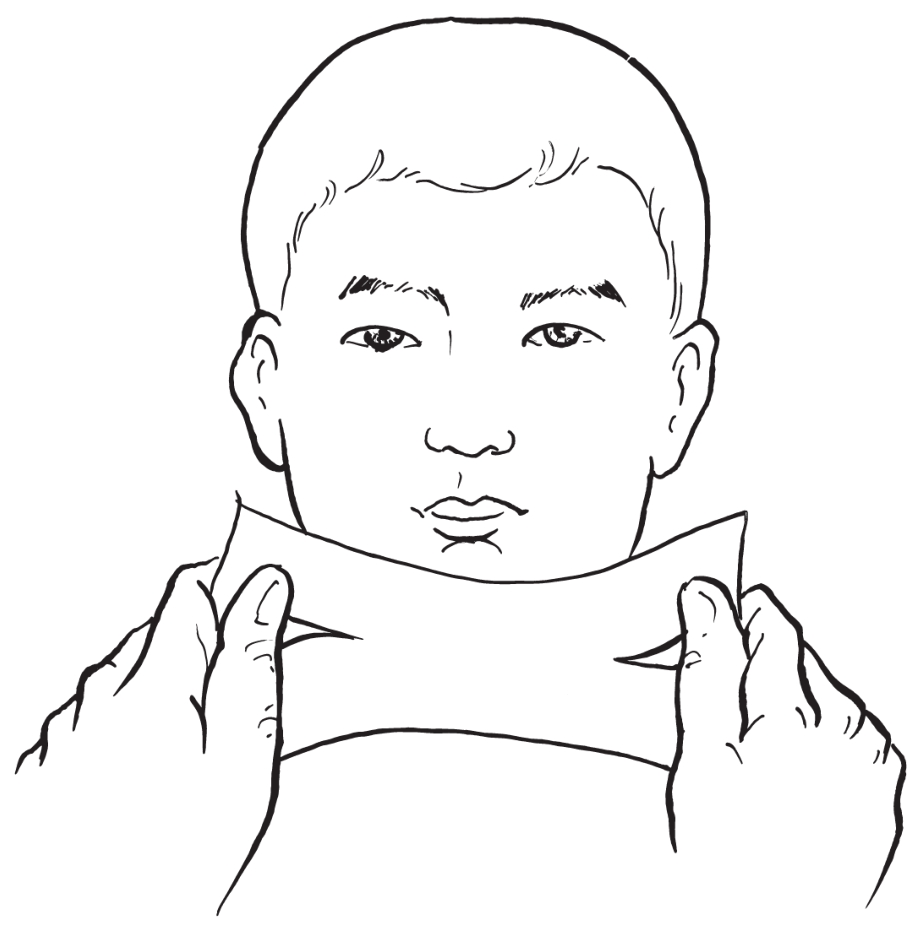
图2-2-31 包扎
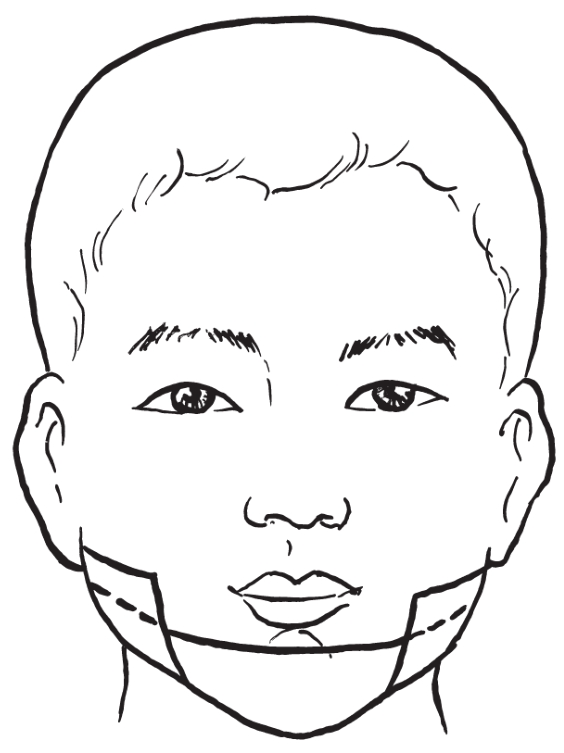
图2-2-32 塑形
(1)双重骨切开颏前徙术:
双重骨切开前徙颏成形术通过两个平行的颏部骨切开线,形成两个可分别前徙的带有软组织蒂的颏部骨块。从而可以形成递进前徙,进一步增加了颏部前后向长度(图2-2-33,图2-2-34)。
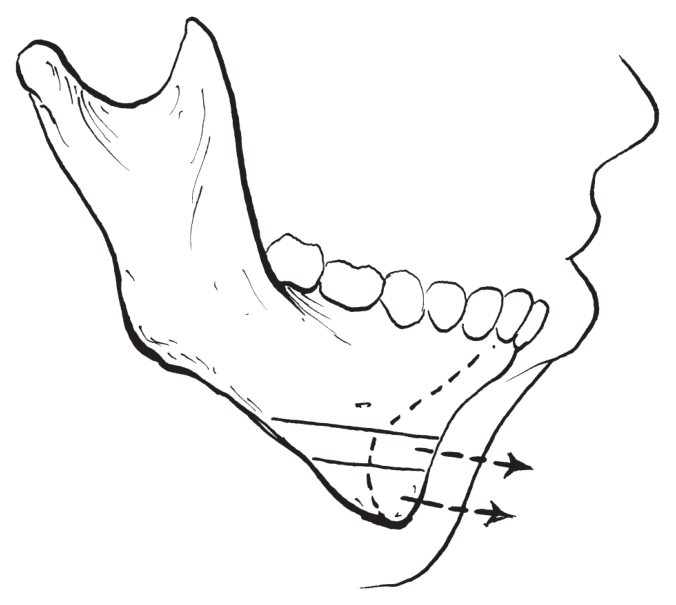
图2-2-33 双重水平骨切开前徙颏成形术(切开)
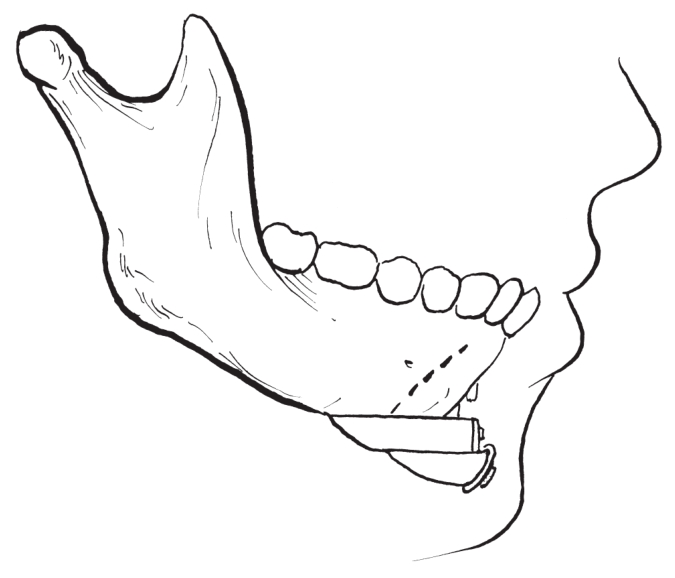
图2-2-34 双重水平骨切开前徙颏成形术(前徙)
(2)颏后退术:
用以矫治颏部发育过度畸形。手术步骤基本同前,不同点在于行颏部水平骨切开后,将切开后的颏部骨块后退至术前设计位置(图2-2-35,图2-2-36)。
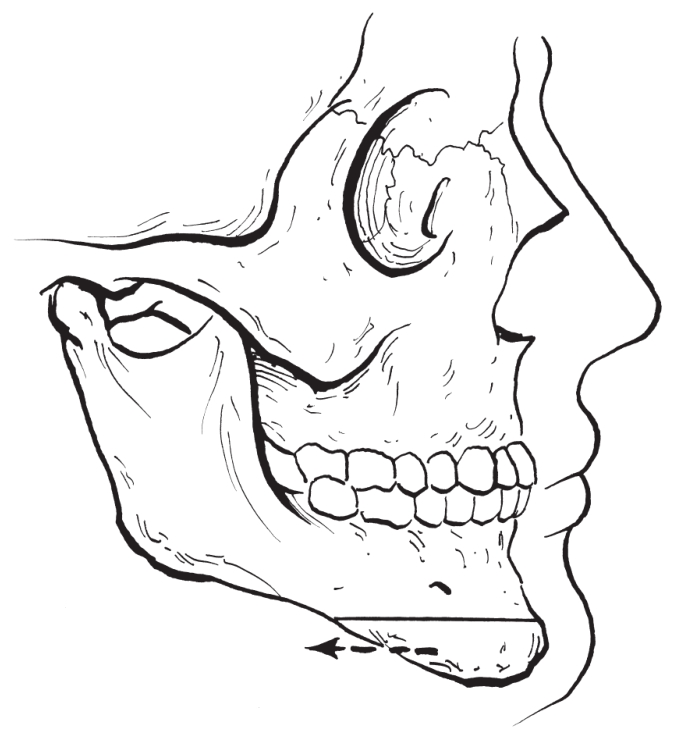
图2-2-35 颏后退成形术(切开)
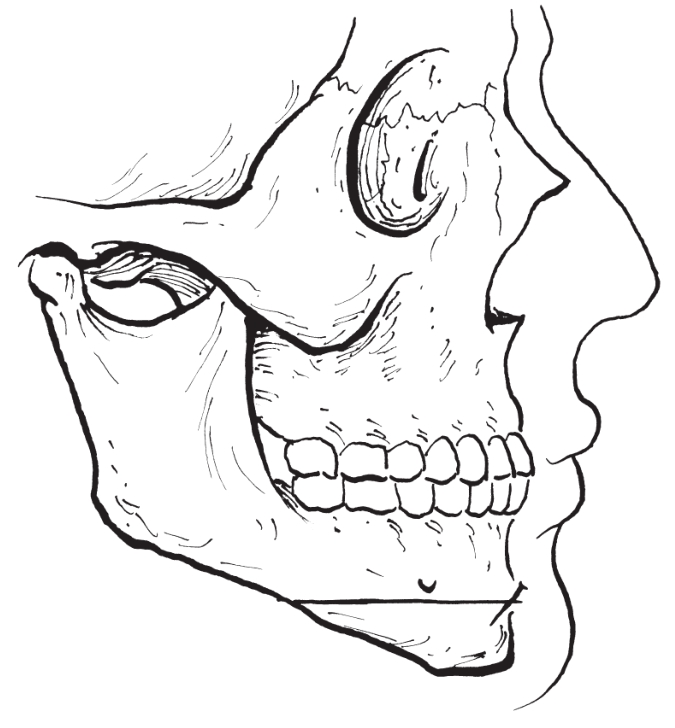
图2-2-36 颏后退成形术(后退)
(3)颏部切开植骨增高术:
对颏部过小且高度严重不足的病例,将颏部骨切开下降,于下降后的上下骨断面之间的间隙内行自体骨移植后固定(图2-2-37,图2-2-38)。
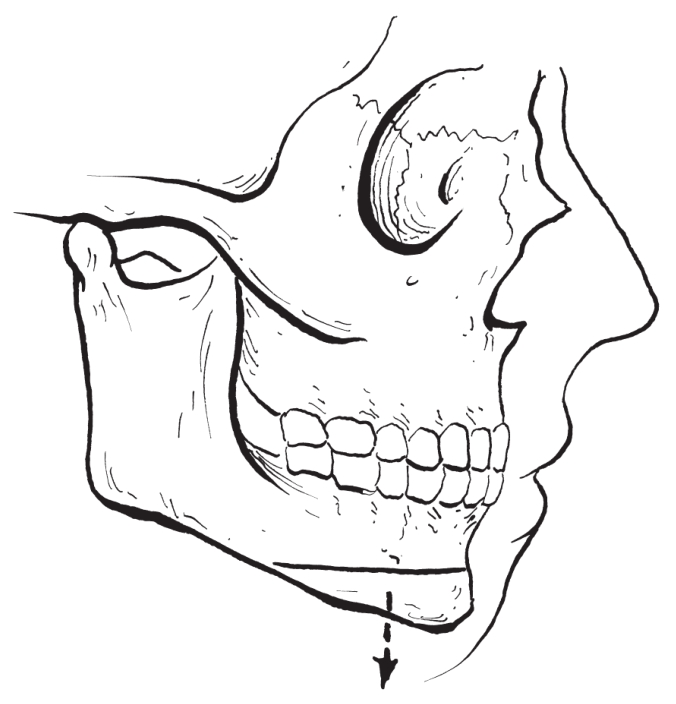
图2-2-37 颏部切开植骨增高术(切开)
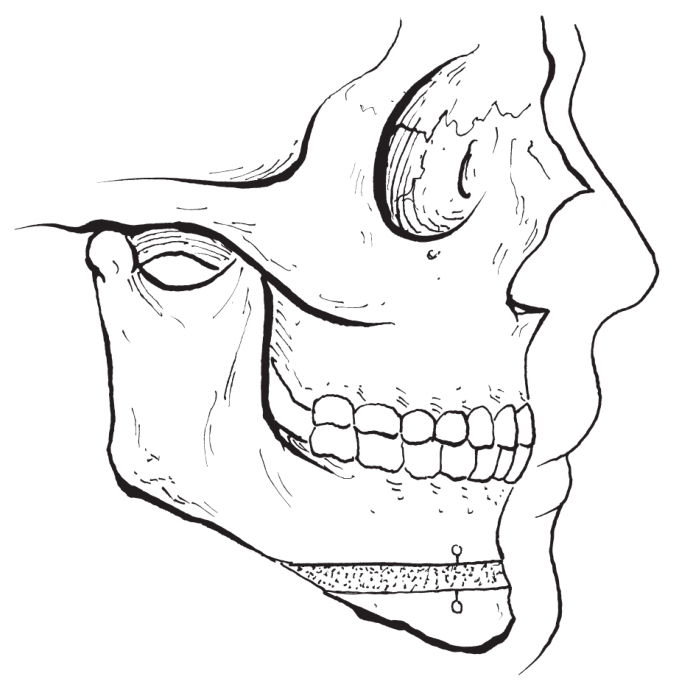
图2-2-38 颏部切开植骨增高术(植骨)
(4)颏部截骨缩短:
对颏部垂直向发育过度,同时下唇颏高度过大的病例,可根据切开线截除中间一段骨组织后固定(图2-2-39,图2-2-40)。
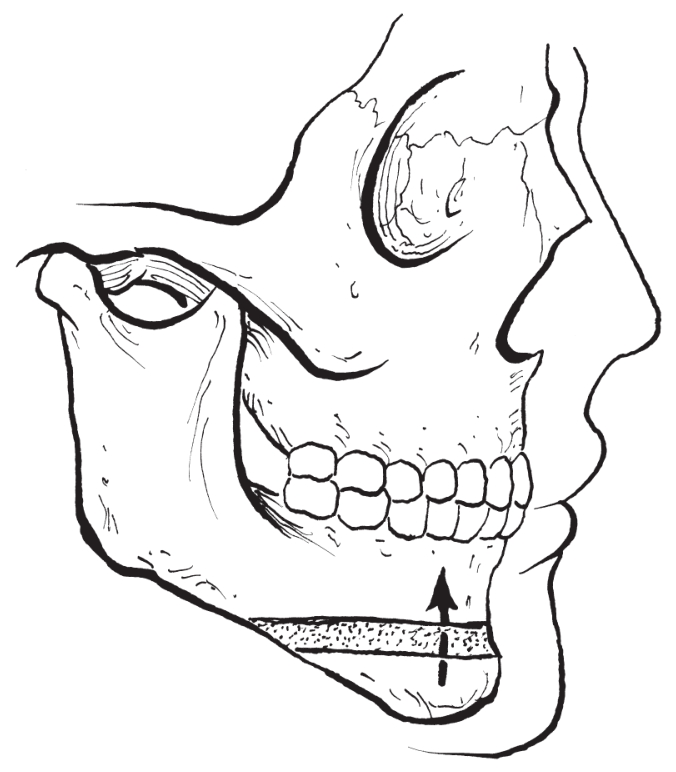
图2-2-39 颏部截骨短缩术(截骨)
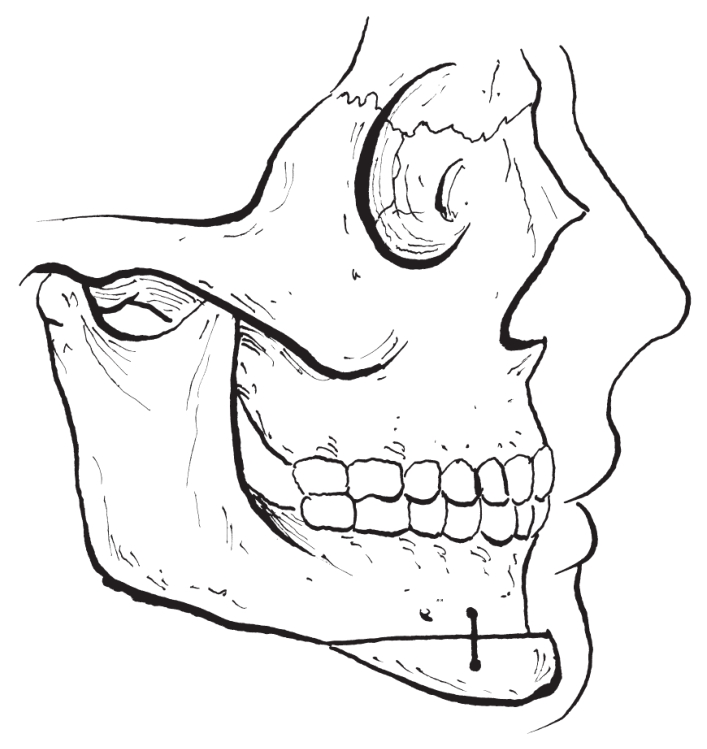
图2-2-40 颏部截骨短缩术(上抬)
(5)颏部偏斜矫治术:
对于轻度的偏颏畸形,应先标记出面部的正常中线及偏移的颏中线,完成颏部骨切开,旋转颏部骨块至矫正位后进行固定(图2-2-41,图2-2-42)。
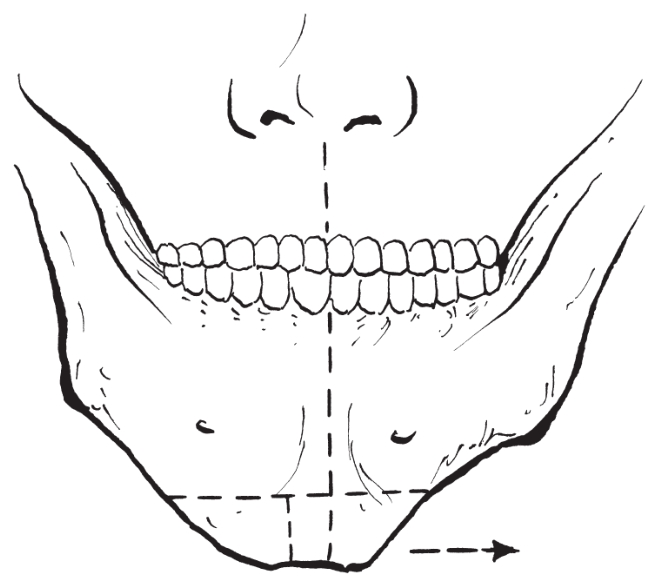
图2-2-41 颏部偏斜矫治术(切开)
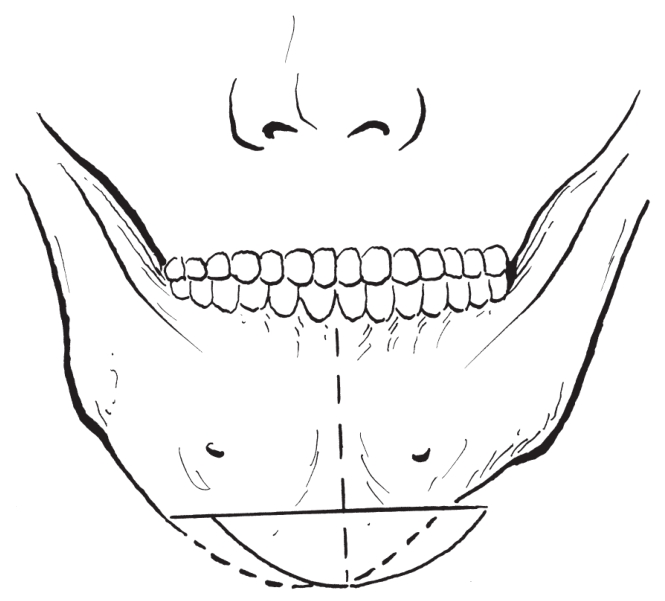
图2-2-42 颏部偏斜矫治术(旋转移动)
切口一般在下颌前庭沟左右两侧5号牙之间,长度根据植入体类型和大小而定,用剥离子紧贴骨面剥离至下颌骨下缘,在腔隙内植入移植物,并根据外形调整植入物大小,可采用钛合金螺钉或钢丝固定植入物(图2-2-43,图2-2-44)。
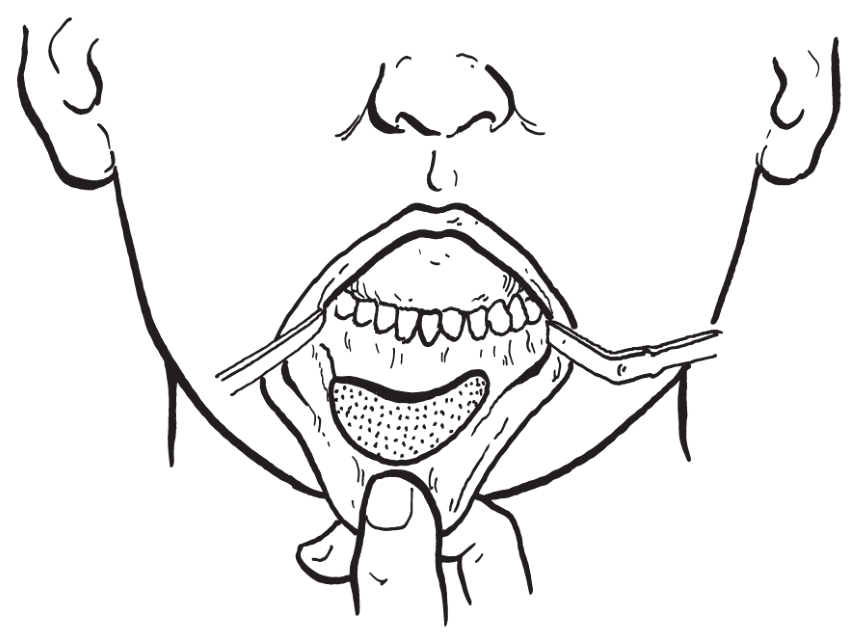
图2-2-43 剥离范围与植入体
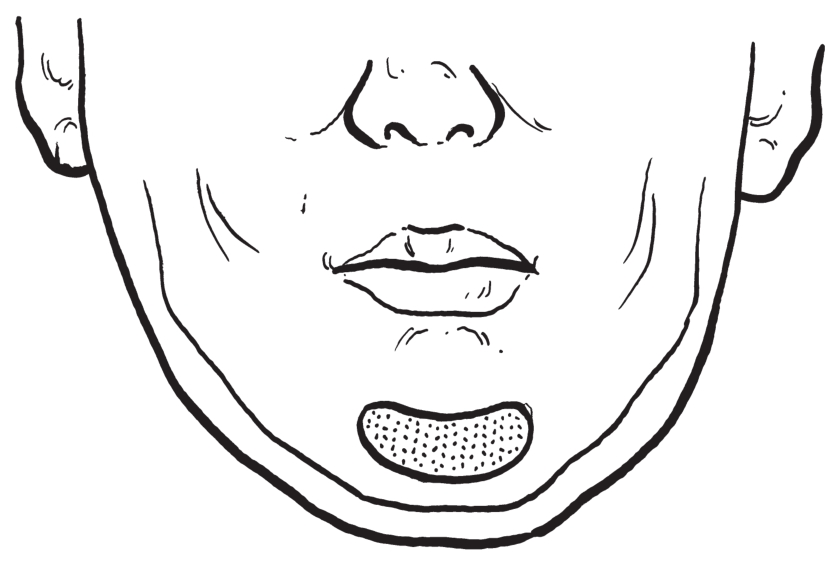
图2-2-44 植入体位置
在截骨前与麻醉医生配合采取控制性低血压的麻醉方式,尽快完成截骨操作。截骨后电凝止血,必要时以骨蜡填塞。
术中应正确设计切口及截骨线位置,避免过度牵拉。如果术中发现颏神经离断,应在无张力条件下行神经端端吻合。
不要过分剥离下颌骨下缘附着的软组织,以保证骨段血供。
术中应避免过分剥离软组织附着。在关闭创口时,注意分层缝合。
咬肌肥大(masseter muscle hypertrophy)多伴有下颌角向下和侧方的发育过度,从而使面型比例失调呈方形,严重影响美观。在东亚人群,这种畸形以骨性下颌角肥大为主,表现为下颌角骨质增生突出,导致面下部过宽,简称为方颌(square jaw)或宽面畸形。一些患者还伴有颏部发育不足,国外一些学者又称之为宽面综合征(large face syndrome)。
下颌角外翻、下颌角切迹明显、下颌角肥厚、下颌骨升支与下缘夹角小于120°。
骨骼尚未发育完全的生长期。全身或口腔颌面部有急性或慢性感染。患者对手术美容效果要求过高而难以实现者不宜施术。
1.临床检查 包括正侧面观和面部左右对称情况。通过触诊评估患者咬肌肥厚与下颌角突度情况。对口内咬合情况详细检查,如有阻生智齿最好在术前拔除。
2.拍摄头颅正侧位X线头影测量片及颌骨全景片 明确颏部情况,确定是否有必要行颏成形术。为患者拍摄正侧位照片。
3.对患者进行心理状态的评估,对其要求进行分析。
手术选择经鼻或经口气管插管、全麻。仰卧位。
下颌角成形术(mandibular angloplasty),其含义不单是将突出的下颌角截除,有时也将下颌角区骨外板切除,而且要求重新形成的下颌角具有协调自然的轮廓,使面部在正、侧面外观都符合特定审美要求。
(1)软组织切开与显露:
从下颌支前缘稍靠外侧沿外斜线向前下作一条长约3.0~4.0cm长的黏膜切口,切口上端低于
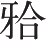 平面。剥离咬肌附着暴露出下颌角与角前切迹前方的下颌下缘(图2-2-45)。
平面。剥离咬肌附着暴露出下颌角与角前切迹前方的下颌下缘(图2-2-45)。
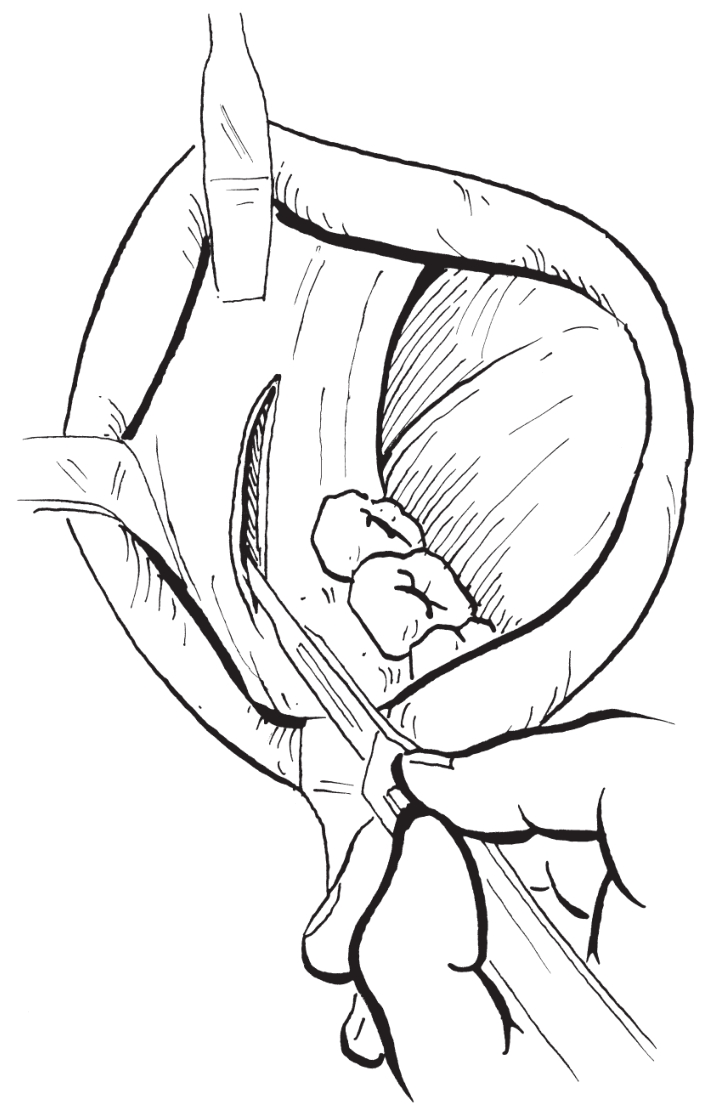
图2-2-45 软组织切口
(2)骨切开:
根据术前设计,从下颌升支后缘中份偏下开始略呈弧形至角前切迹前方,在下颌角外板做一条浅的骨沟形成截骨标志线,用摆动锯切开(图2-2-46)。
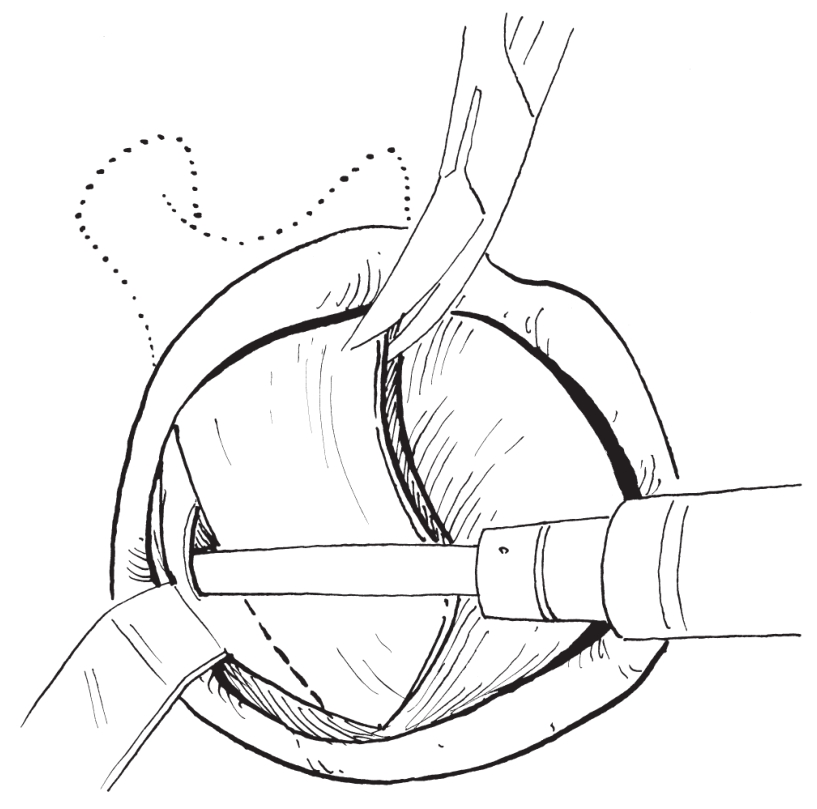
图2-2-46 用摆动锯切除肥大的下颌角
(3)咬肌部分切除:
如果患者咬肌肥大,应予以部分切除。用大弯止血钳或大骨膜剥离器在咬肌内外层之间进行分离,主要切除紧贴下颌支下部外侧面与下颌角处的内层肌肉,用两把大弯止血钳分别夹住需要切除的肌束两端,用电刀切除(图2-2-47)。
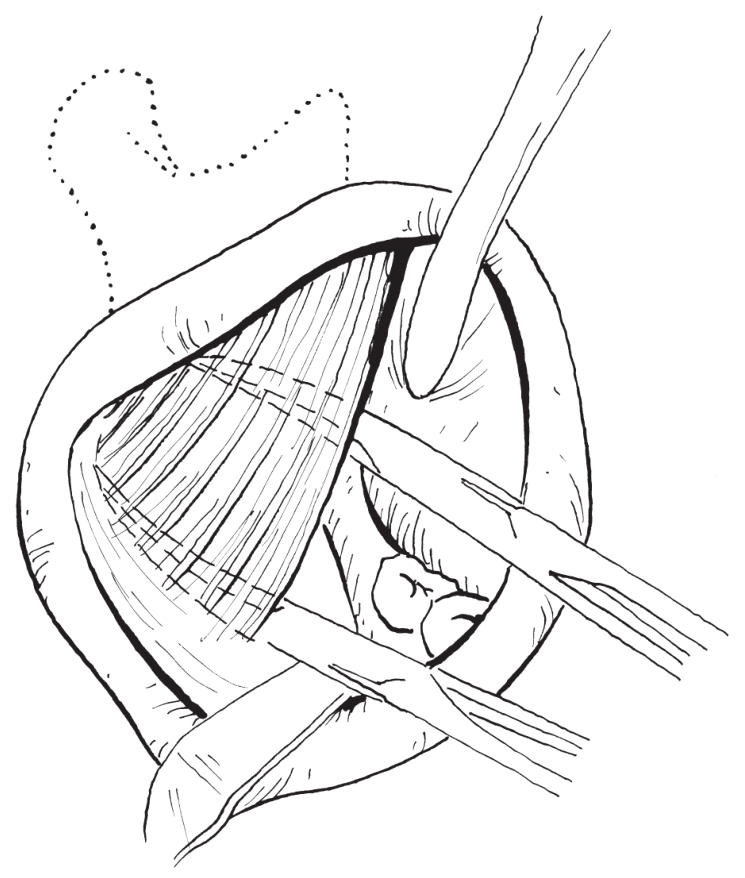
图2-2-47 切除部分咬肌
(4)缝合:
彻底止血后缝合创口。
相当多的患者并没有明显的下颌角发育过度,这些患者下颌角开张度与侧方形态基本正常,只是下颌骨后份显得过宽或下颌角向侧方外展。如果对这类患者施行下颌角截骨术,不仅会破坏其自然的下颌角侧方弧度,而且也不一定达到缩窄其面下部宽度的矫治效果。这种手术的原理是将下颌角部,包括下颌支下部与角前部下颌体的颊侧皮质骨板去除,达到减小面下份宽度的矫治目的(图2-2-48)。
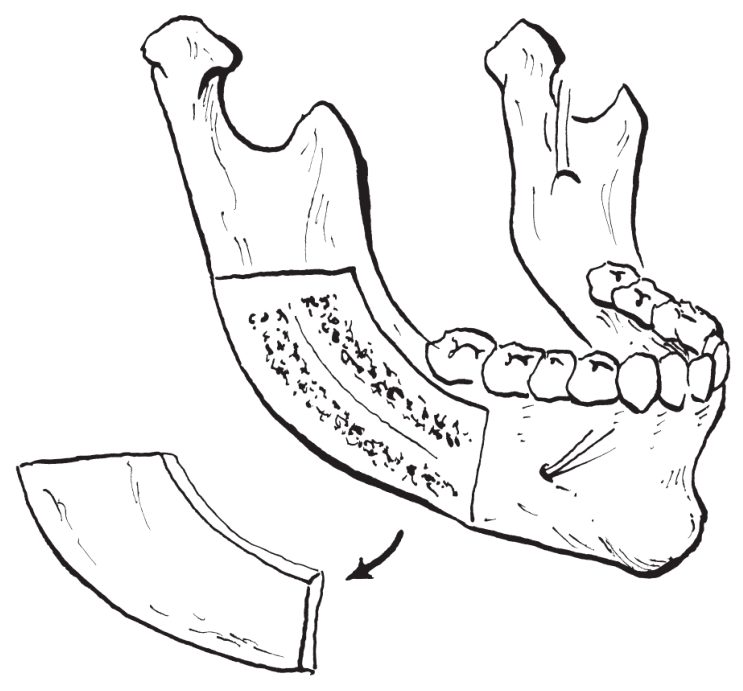
图2-2-48 下颌角外板切除示意图
(1)软组织切开与显露:
切开分离过程与下颌角截骨术类似。
(2)下颌角外侧骨板切开:
与传统升支矢状劈开截骨术相比,本手术水平截骨线设计在升支外板,位于升支中份稍靠下。矢状切口沿外斜线向前下,一般约2.0cm长,再于角切迹前方做垂直骨切口线(图2-2-49)。
(3)骨劈开:
完成截骨线后,以弯骨凿从矢状切口进入,凿刃弯向内侧面,可使下颌角外侧骨板离断。目前有两种方法可以采用:一种方法是在劈开下颌骨外板近下颌角处,将骨刀刀柄稍向外侧倾斜,可将下颌骨外板与下颌角内侧部分骨板一并劈下来;另外一种方法是先去除下颌角区骨外板,再根据需要用摆动锯将下颌角内侧部分骨板截除(图2-2-50)。
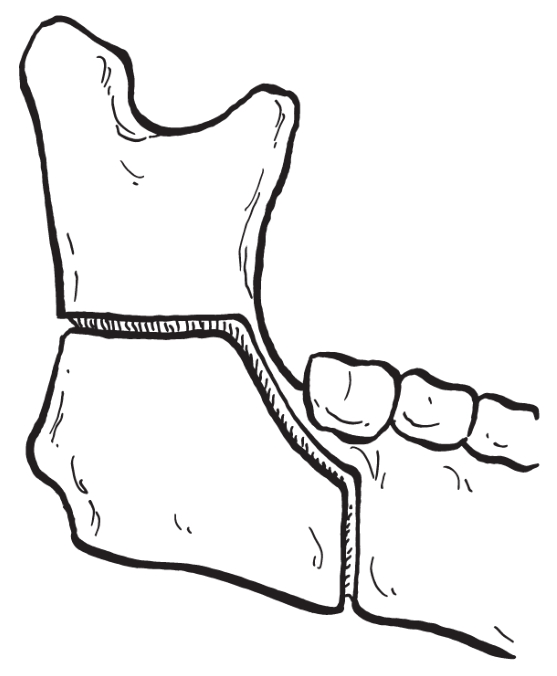
图2-2-49 矢状劈开截骨线
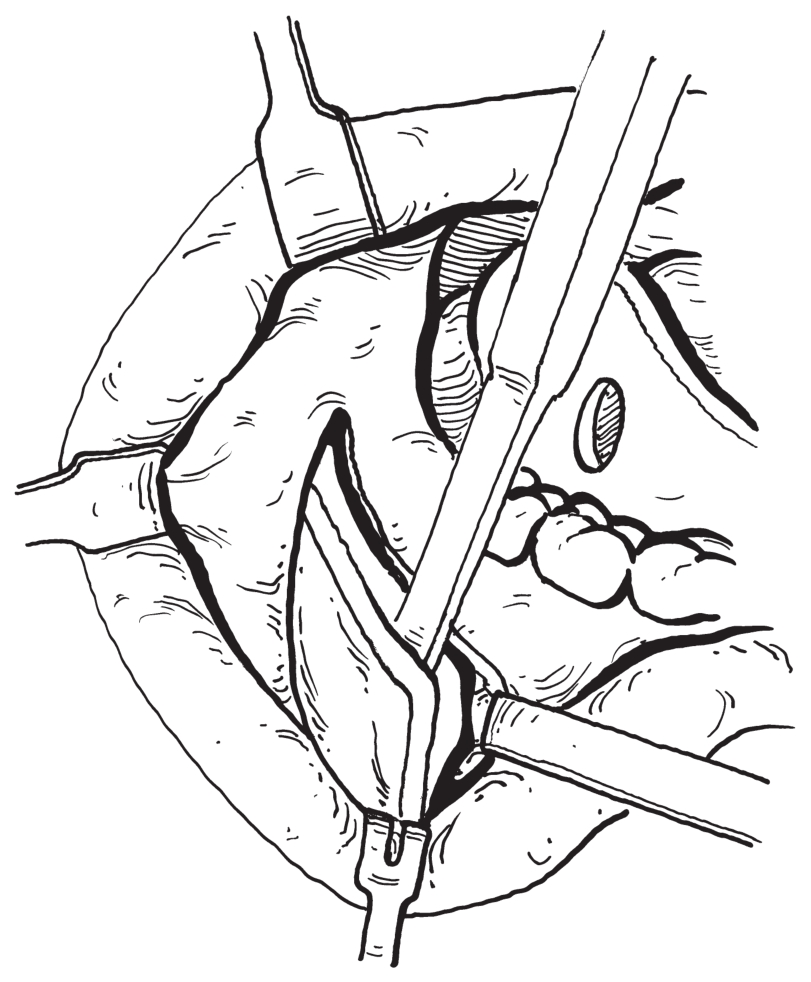
图2-2-50 骨凿劈开外侧骨板
(4)轮廓修整:
取出游离骨片,适当打磨修整下颌轮廓,冲洗缝合。
术中确切止血,术后放置引流管和加压包扎可有效预防手术后血肿的形成。
截骨线超过颏孔的患者比较容易损伤。在这种情况下,最好将颏神经解剖出来并予以保护。
为下颌角截骨整形术的严重并发症,多因截骨线过高、截骨不彻底、暴力截骨所致。
避免术后感染的措施除了注意无菌操作以及术前、术中和术后合理应用抗生素以外,主要措施为术中仔细操作,彻底止血,避免血肿形成以及发现血肿形成后做有效处理。
是行咬肌部分切除最严重的并发症。术中应严密止血,术后在面部两侧进行冰敷,避免张口过大或打哈欠。如果发生牙关紧闭,可采用交替热敷和冰敷等辅助疗法,一般1周内症状可逐渐消失。
避免不对称的措施除了术前认真分析病情、合理设计截骨线和截骨量以外,术中的仔细操作是关键。
颧骨的形态和突度对容貌的影响很大,但对颧部的审美因种族不同而存在差异。西方人对颧部整形(malarplasty)的审美诉求以增加颧部突度(malar augmentation)为多;而东方人则以降低颧部突度(reduction malarplasty)为多。
适用于因发育、外伤、肿瘤原因引起的颧部畸形患者。
骨骼尚未发育完全的生长期;全身或口腔颌面部有急性或慢性感染;患者对手术美容效果要求过高而难以实现者。
完善上下颌骨3D-CT检查与测量。术前与患者及家属充分商讨手术方案,根据患者面型及需求,采取个体化设计,并充分交代手术风险及术后可能出现的外形变化,做好心理评估。留取相应照片存档。
手术采取仰卧位,在局麻或全麻下进行。
(1)颧骨磨削术:
采用骨磨削工具,通过口内上颌前庭沟入路打磨肥大突出的颧骨体和颧弓以减低其突度。主要适用于颧骨肥大突出明显,而颧弓并不突出或仅限于与颧骨体部连接段突出者。
(2)经口内—耳前切口截骨术:
经口内上颌前庭沟入路将颧骨颧弓连接处截除一段骨块,并通过耳前皮肤切口将颧弓根部折断,使颧骨颧弓向内压低移位以减低其突度(图2-2-51,图2-2-52),并行坚固内固定(图2-2-53)。主要适用于颧骨颧弓突出明显,尤其是颧弓段突出者,能同时矫治前后向和左右向颧骨颧弓发育过度。
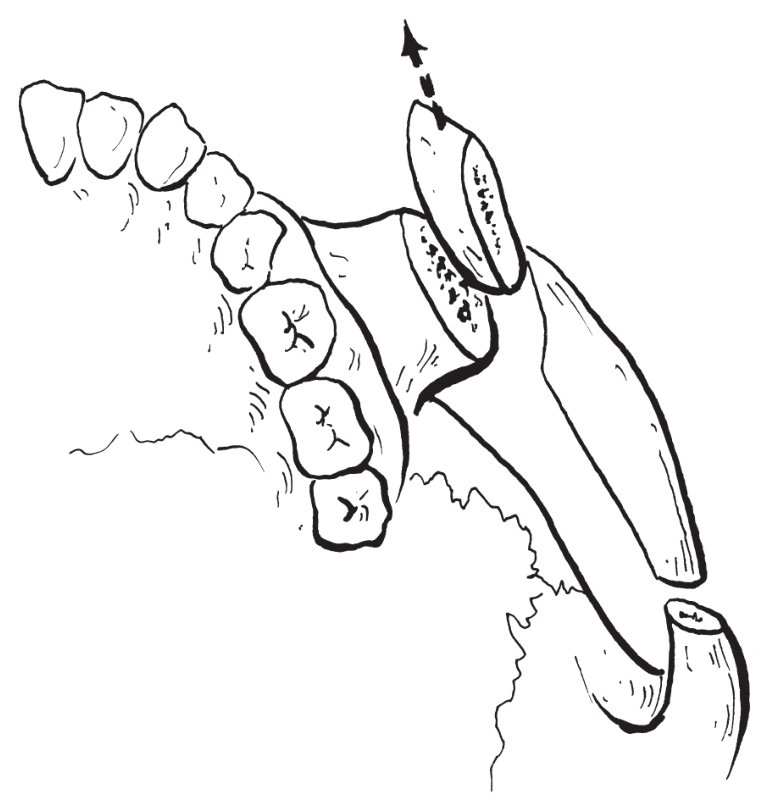
图2-2-51 颧骨颧弓截骨降低术(截骨)
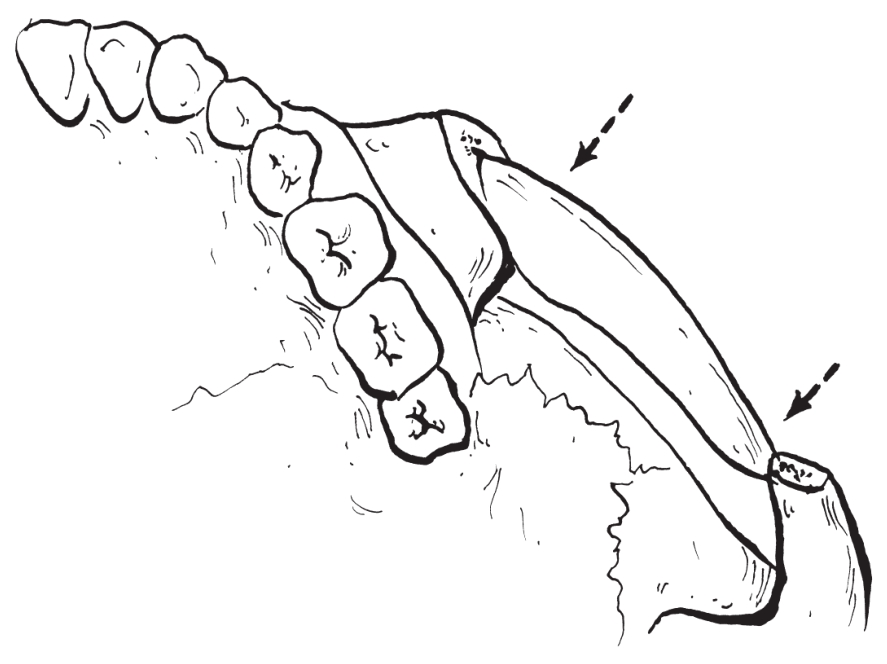
图2-2-52 颧骨颧弓截骨降低术(下降)
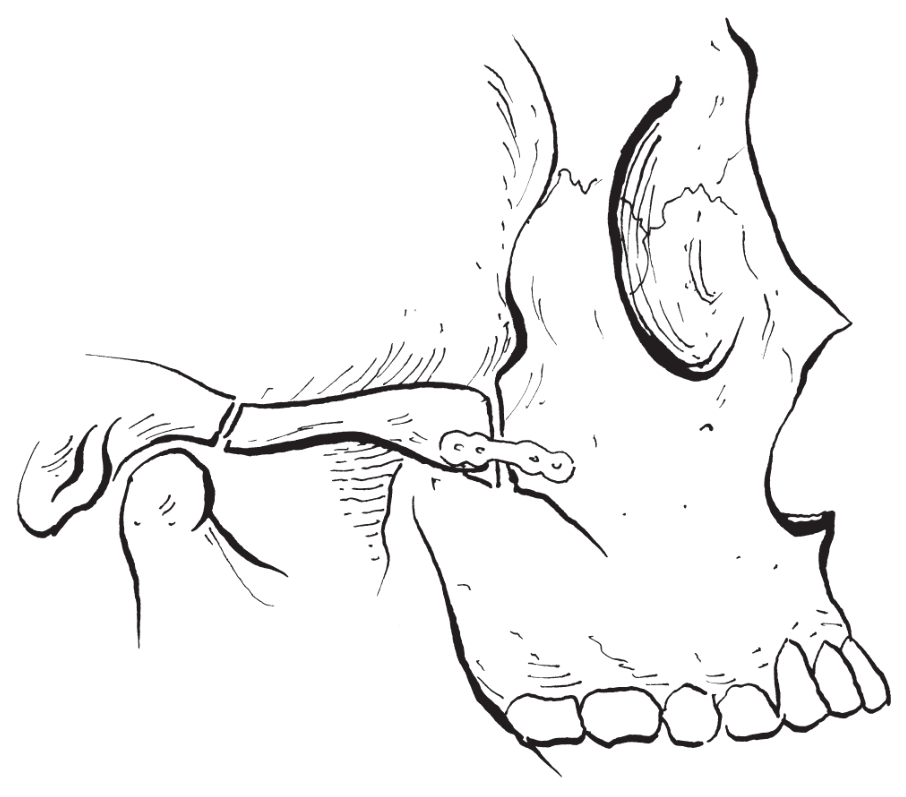
图2-2-53 用微型钛板固定前方截骨断端,颧弓根骨切开处不需固定
(3)经头皮冠状切口截骨术:
此法适用于年龄较大的受术者。有些患者面部皮肤松弛,额部、双侧外眦角皱纹明显。设计发际内双侧耳轮脚间冠状切口行颧骨颧弓减低术的同时,可行面部皮肤提紧术。经头皮冠状切口行截骨术,可基本在直视下进行手术操作,但许多患者不愿接受。
(1)假体植入:
手术一般采用口内上颌前庭沟入路,在过低的颧骨前方或前外侧方表面植入假体,以恢复颧骨的外形高点。
先用亚甲蓝在颧部皮肤上标出需要增高的位置和范围(图2-2-54)。在口内一侧前庭沟偏颊侧处切开,剥离植入腔隙(图2-2-55),将假体试行植入后观察整复效果(图2-2-56),修整假体,形态满意后缝合创口,包扎固定。
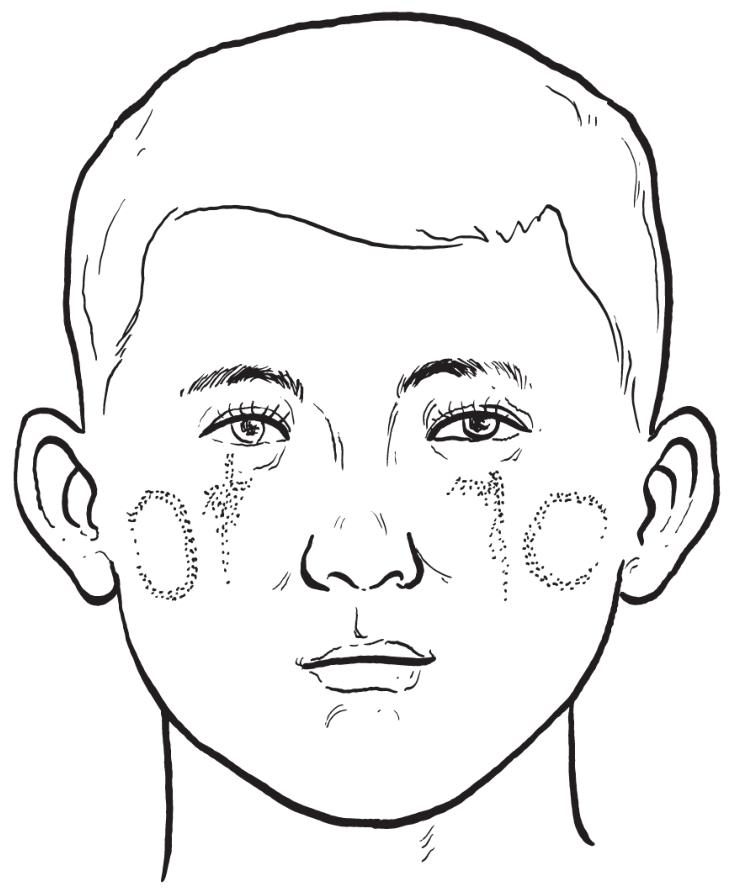
图2-2-54 术前标记填充部位(正面观)
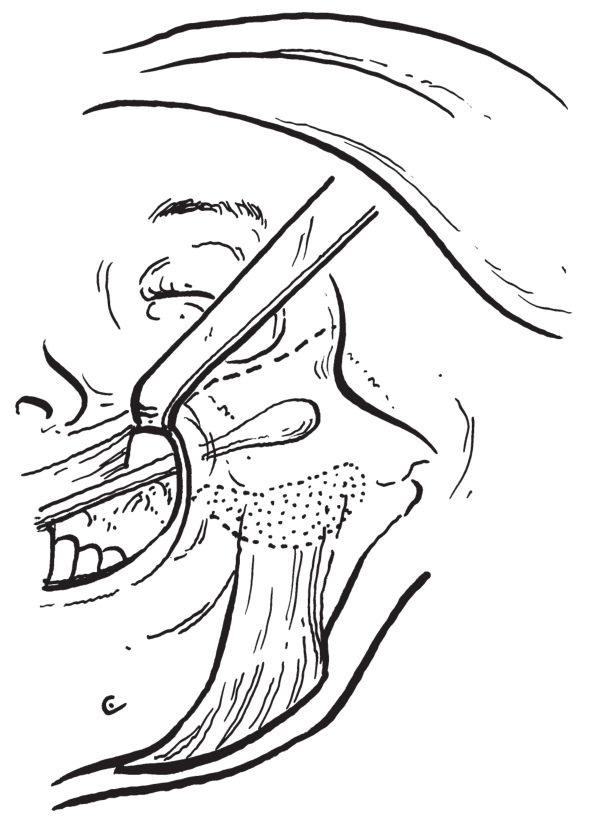
图2-2-55 剥离植入腔隙
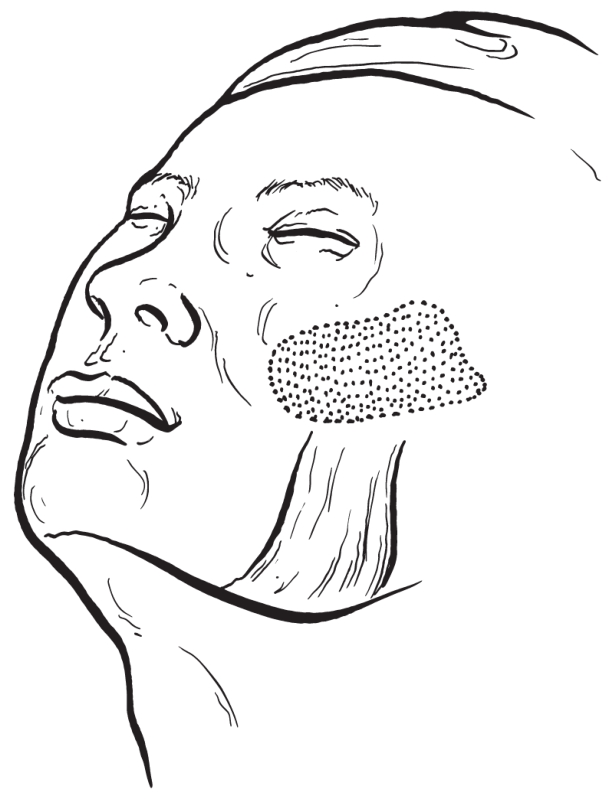
图2-2-56 植入假体
(2)颧骨前移术:
经口内、口外联合途径在颧颌缝、颧额缝以及颧颞缝处行骨切开术(图2-2-57),将整个颧骨离断并向前外侧移位,然后在切开的三处骨断面间插入自体骨并固定以增加颧骨突度(图2-2-58)。
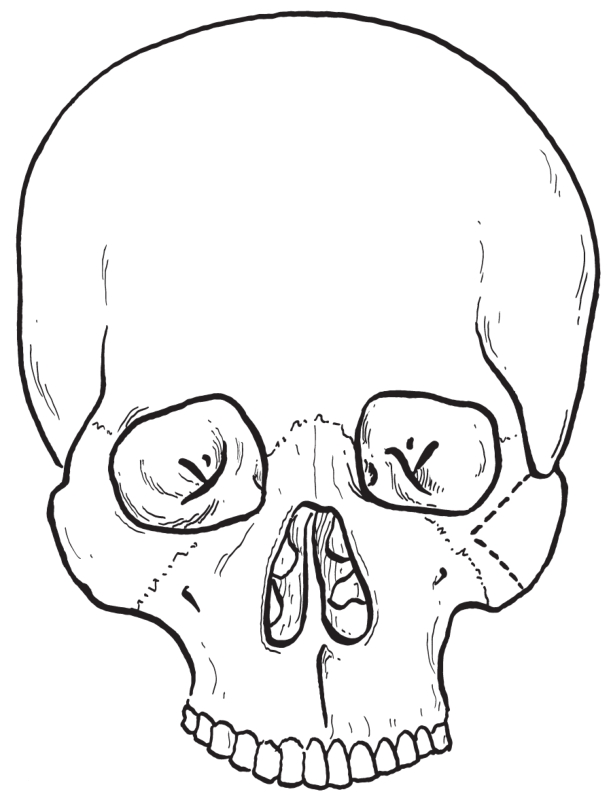
图2-2-57 截骨线设计
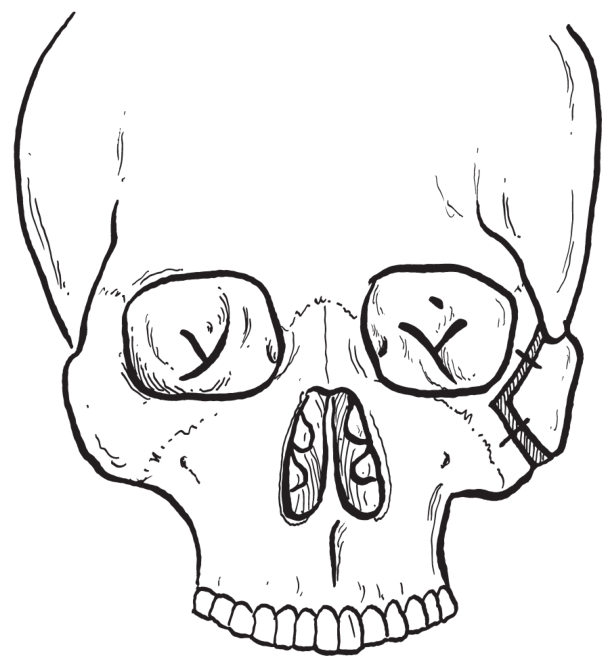
图2-2-58 截骨固定
1.面神经损伤面神经颧支于腮腺后缘发出,走行于颧弓表面,术中应注意在骨膜下分离和操作,避免损伤面神经颧支(图2-2-59)。
2.颧骨正面突出部位的磨改会减少面部的立体感,只适用于颧突特别明显者,应慎用。
3.口内入路是该类手术的主导入路,尽量避免过于广泛的分离,以免造成面颊部下垂。
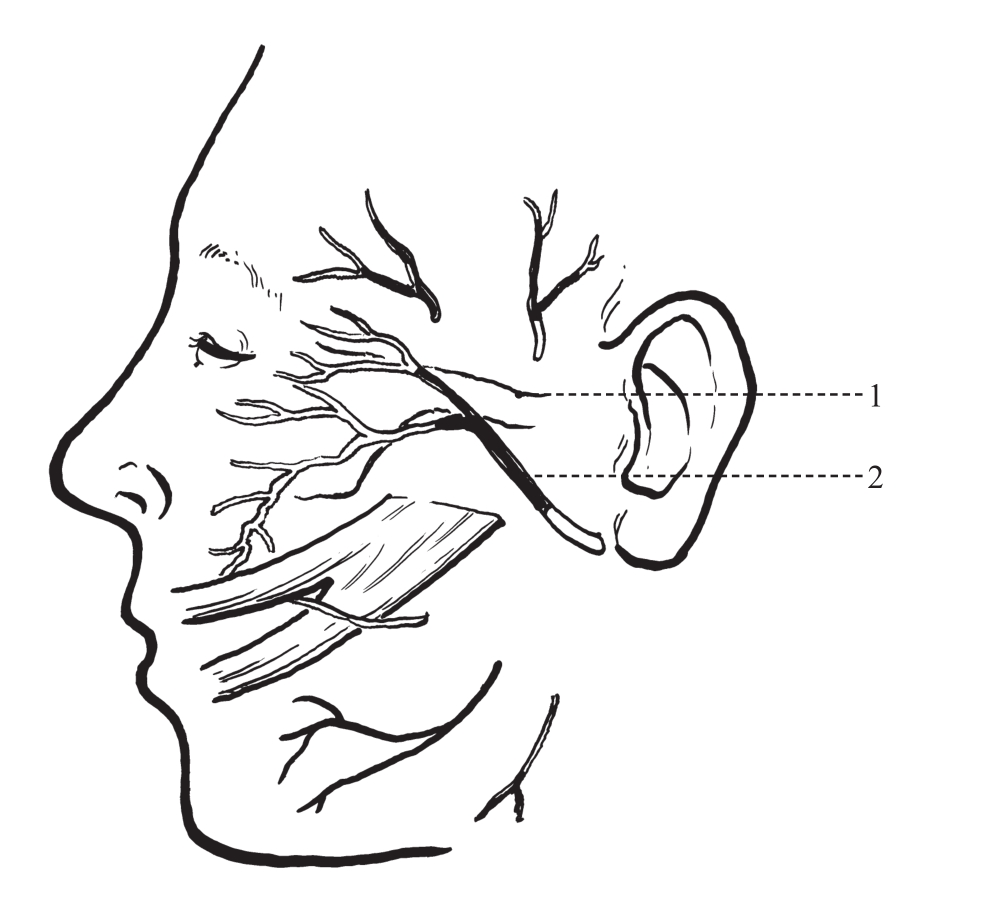
图2-2-59 面神经颧支
1.颧弓 2.面神经颞支
