




1.对于缺血性脑卒中患者,建议长期持续控制血压以降低脑卒中复发风险。
2.推荐降压目标为<140/90mmHg,可耐受的情况下降至<130/80mmHg的理想血压水平。
3.降压治疗过程中应当根据具体患者情况调整,避免降压过快并注意减少血压变异性。
4.降压治疗的临床获益主要来自于降压作用本身,需要从用药依从性、药物副反应和经济费用等因素综合考虑制订个体化的降压方案。
同本指导规范中“二、脑卒中一级预防的血压管理”。
一般而言,对于缺血性脑卒中人群推荐血压控制在140/90mmHg以内,可耐受的情况下降至<130/80mmHg的理想血压水平。
对于具体脑卒中类型患者降压治疗目标需个体化,建议对脑卒中患者进行血管评估,病因查找及危险因素评估,决定降压治疗目标。
(1)小血管闭塞型:收缩压<130mmHg可能提示降低颅内出血比例。
(2)由低血流动力原因导致的脑卒中患者,应权衡降压幅度与速度对脑血流动力学的影响。
(3)颅内大动脉狭窄患者血压控制在140/90mmHg以内是合理的。
(4)合并糖尿病的患者建议血压控制在130/80mmHg以内。
(5)严重双侧颈动脉狭窄(>70%)患者需警惕较低血压可能增加脑卒中风险。
钙离子通道拮抗剂、ACEI、ARB、β受体阻滞剂、利尿剂,对缺血性脑卒中患者均可预防脑卒中发作。固定剂量联合用药策略可提高患者用药依从性和危险因素控制效果。
(1)既往未接受高血压治疗的患者,发病数天后若血压>140/90mmHg,启动降压治疗。
(2)既往有高血压病史,且长期接受降压治疗的患者,发病数天后启动降压治疗。
生活干预预防在任何时候,对任何类型高血压患者都是合理有效的治疗。具体内容同本指导规范中“二、脑卒中一级预防中的血压管理”。
高血压是脑卒中复发的重要独立危险因素,持续有效控制血压可以显著降低脑卒中事件的复发风险。1995年中国的脑卒中后抗高血压治疗研究(Post-stroke Antihypertensive Treatment Study,PATS)研究和2006年国际合作的国际降压治疗预防脑卒中再发的研究(Perindopril Protection Against Recurrent Stroke Study,PROGRESS)的一项事后分析结果均表明:降压治疗可明显降低国人的脑卒中复发危险。其中PATS是国际上第一个较大规模的安慰剂对照的脑卒中后二级预防降压治疗临床试验,纳入了5665例脑卒中和TIA患者(其中71%为缺血性脑卒中),随机分配到降压组和安慰剂组,平均随访3年,观察脑卒中事件复发情况。结果表明,吲达帕胺2.5mg/d治疗组与安慰剂组相比,脑卒中的发生降低了29%。2003年一项包括7项随机对照研究纳入15527例脑卒中的荟萃分析结果表明:降压治疗可显著降低所有脑卒中事件和非致死性脑卒中事件的复发率,同时致死性脑卒中及血管性死亡事件发生率也有下降趋势。2017年发表的关于血压管理及脑卒中预防的荟萃分析纳入了14个随机对照研究,共包含42736例脑卒中患者,分析结果表明:降压治疗可显著降低脑卒中复发风险以及致残或致死风险。且收缩压及舒张压的降低与脑卒中风险降低及全因死亡呈线性相关。
脑卒中二级预防的最佳降压目标值目前尚无统一结论。2011年一项纳入20330例非心源性脑卒中病例平均随访2.5年的事后分析结果显示收缩压水平过低(<120mmHg)和过高(>140mmHg)均与脑卒中复发风险增加显著相关。2014年一项纳入32个RCT数据的荟萃分析结果支持降压至140/90mmHg以下可增加预防心脑血管疾病及死亡事件的临床获益,同时也提示更积极的降压目标(如130/80mmHg以下)可能进一步降低脑卒中发生风险,但对其他心血管事件等指标并无获益。2016年两项关于最佳收缩压降压目标的荟萃分析更新结果则显示更积极降压(收缩压130mmHg)可以显著降低脑卒中及其他主要心血管病事件的发生风险,同期另一项发布于 Lancet 杂志的荟萃分析进一步支持了积极降压目标(收缩压130mmHg)相对标准降压目标(收缩压140mmHg)可以显著降低脑卒中(RR=22%)、心肌梗死(RR=13%)、主要心血管病事件(RR=14%)、蛋白尿(RR=10%)和肾脏病变(RR=19%)等风险。而2014年的另一项关于亚裔人群降压目标的荟萃分析结果则支持将140/80mmHg作为预防心血管病事件的降压目标。因而目前多数国内外相关指南推荐将≤140/90mmHg作为标准目标值,而将≤130/80mmHg作为理想目标值。《2014年美国成人高血压治疗指南》根据年龄将60岁以上人群的收缩压目标值定为150mmHg,而将60岁以下及合并糖尿病或慢性肾病人群的收缩压目标值定为140mmHg。
在此基础上,来自中国国家卒中登记的11560例缺血性脑卒中患者的基线及1年随访数据显示,高血压与脑卒中复发的关系在不同脑卒中亚型存在差异,其中小血管闭塞型脑卒中血压升高与脑卒中复发关系密切。既往关于大动脉闭塞型脑卒中与小血管病变型脑卒中的研究也提示两者在血压控制方面可能存在不同。小皮层下卒中的二级预防(Secondary Prevention of Small Subcortical Strokes,SPS3)试验将3020例腔隙性脑卒中患者随机分配到低目标血压值组(收缩压<130mmHg)和高目标血压值组(收缩压130~149mmHg),平均随访3.7年,结果显示,低血压目标值组在所有致残或致死性脑卒中及其他复合血管事件方面与高血压目标值组无显著区别。但低血压目标值组较高血压目标值组颅内出血的比例显著降低。而关于颅内大动脉狭窄的药物治疗试验华法林-阿司匹林治疗症状性颅内动脉狭窄研究(Warfarin Aspirin Symptomatic Intracranial Disease,WASID)和支架置入和积极药物治疗预防颅内动脉狭窄脑卒中复发试验(Stenting and Aggressive Medical Management for Preventing Recurrent Stroke in Intracranial Stenosis,SAMMPRIS)结果均提示将血压控制在<140/90mmHg是合理的。SAMMPRIS研究中对于合并糖尿病者的血压目标值定为130/80mmHg,后期随访分析显示血压未达标者脑卒中复发风险更高。两个关于颈动脉狭窄的研究数据显示,脑卒中风险在大多数症状性颈动脉狭窄人群中随着血压的升高而增加,但是在严重的双侧颈动脉狭窄(>70%)患者中,较低的血压反而会导致脑卒中风险的增加,提示在这类人群中,积极的降压反而有害。
现有的研究证据提示目前常用的5种抗高血压药物:钙离子通道拮抗剂(如硝苯地平)、ACEI(如依那普利)、ARB(如缬沙坦)、β受体阻滞剂(如美托洛尔)、利尿剂(如氢氯噻嗪)均能通过降低血压达标而发挥预防脑卒中复发的作用,而且尚无有力证据支持哪一种药物有显著优势。而对于患者的服药依从性问题,2013年一项研究结果显示:固定剂量联合(fixed-dose combinations,FDC)用药策略可以显著提高患者的长期服药依从性和对心脑血管疾病危险因素控制的实际效果,因而对于有多种危险因素或长期服用抗高血压药物依从性差的病例可以考虑此用药方法。
脑卒中二级预防血压管理流程见图3-3。
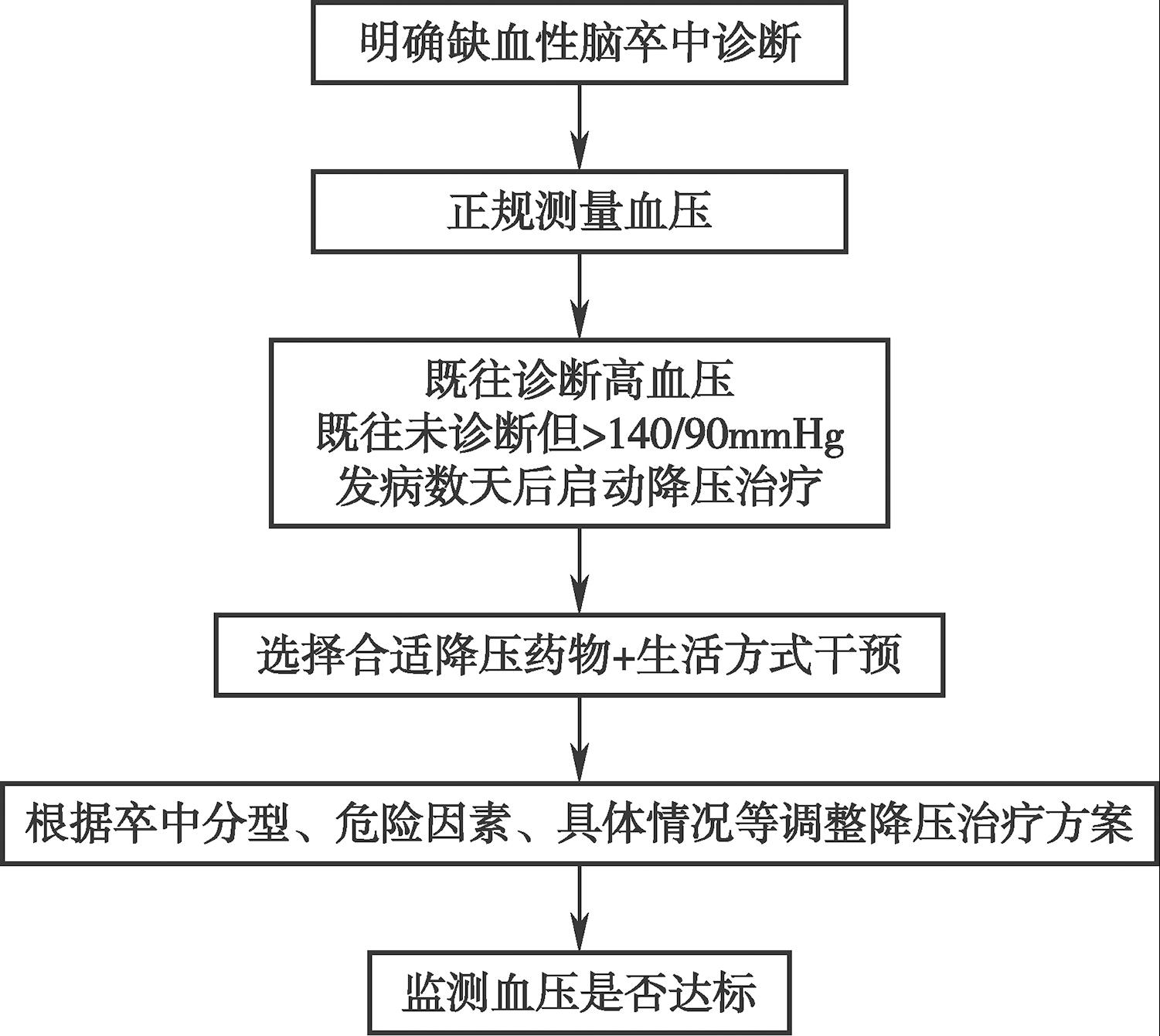
图3-3 脑卒中二级预防血压管理流程

3.中国脑卒中防治血压管理指导规范参考文献