




动脉病变的表现形式主要有两种,即结构性和功能性病变。前者包括动脉狭窄、动脉瘤和动脉夹层,后者主要指动脉僵硬(即动脉舒缩功能减退)。一般而言,动脉退行性病变和粥样硬化往往先有功能性改变,再发展到结构性病变,进而导致缺血、梗死和动脉破裂等心血管事件。大量研究表明,早发现、早干预动脉病变及其危险因素,可以显著降低心血管事件,促使心血管临床开始重视周围动脉病变的筛查诊断。随着推广和普及工作不断深化,临床上迫切需要简便、实用的检测仪器。近20年来,由于无创血压测量技术和设备的进步,目前上市的示波法同步四肢血压与臂踝脉搏波传导速度测量较传统的单肢序贯血压测量相比,实现了实时同步,避免了时间差对血压动态变化的影响,可更准确地提供压力传导动脉的结构及功能等信息,且具有操作简单、省时等优势,已逐步成为心血管临床的常用仪器之一。
同步四肢血压与踝臂脉搏波传导速度测量仪可测量四肢血压数值,记录脉搏容积图(pulse volume recording,PVR),加上同步记录心电图(electrocardiogram,ECG)、心音图(phonocardiogram,PCG),计算机自动分析PVR特征切点,计算出临床关注的特征参数衍生值,包括双臂间收缩压差异(inter-arm systolic blood pressure difference,IASBPD)、双踝间收缩压差异(inter-leg systolic blood pressure difference,ILSBPD)、踝臂指数(ankle brachial index,ABI)、臂踝脉搏波传导速度(brachial-ankle pulse wave velocity,baPWV)、脉搏波上行时间(upstroke time,UT)及平均动脉压百分比(percentage mean artery pressure,%MAP)等(图2-1),上述指标已经开始应用于周围压力传导动脉狭窄性疾病的筛查和诊断。此外,越来越多的研究表明,这些指标还可用于预测及评估心脑血管事件以及死亡风险等。随着这种测量的逐步普及,不规范应用和不合理解释结果等问题频繁出现,临床上迫切需要就这项技术的应用现状进行总结,形成共识,指导其规范应用和合理解读结果,更好地为临床服务。
下肢动脉病(lower extremity artery disease,LEAD)主要指下肢动脉的狭窄、阻塞性病变,在老年人群中相当常见,也是动脉粥样硬化最常累及的血管,且与心血管风险密切相关。四肢血压测量最先用于研究LEAD,ABI(图2-2)已广泛用于LEAD的诊断以及心血管风险评估。一般情况下,由于脉搏波放大可引起下肢动脉收缩压较上肢高10~15mmHg,欧洲心脏病学会(European Society of Cardiology,ESC)指南推荐:ABI 1.0~1.39为正常范围,0.91~0.99为可疑狭窄,≤ 0.90可诊断LEAD。ABI值与LEAD严重程度相关,0.40~0.90提示存在重度狭窄,≤ 0.4提示严重缺血。当ABI用作评估周围动脉疾病患者的诊断工具时,应分别报告两侧下肢的ABI;当ABI用作心血管事件和死亡率的预后标志物时,选较低一侧的ABI。ABI≥1.40代表动脉不可压缩,另外在双侧上肢动脉严重狭窄或主动脉瓣重度反流患者中也可出现。
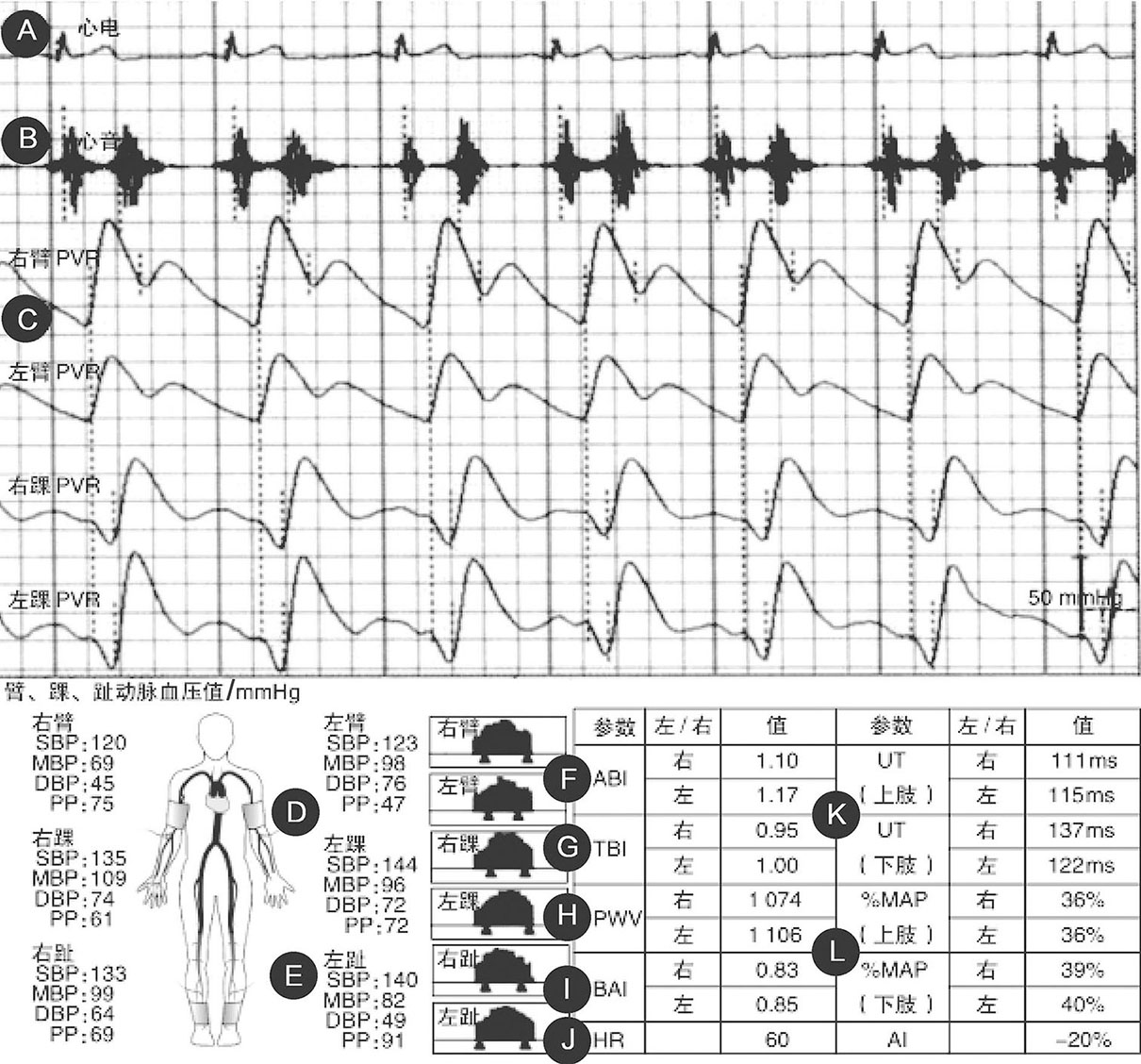
图2-1 一款同步四肢血压与臂踝脉搏波传导速度测量仪可提供的参数及衍生值
A.心电图(ECG);B.心音图(PCG);C.脉搏容积图(PVR);D.四肢动脉血压测量值;E.趾动脉血压测量值;F.踝臂指数(ABI);G.趾臂指数(TBI);H.臂踝脉搏波传导速度(baPWV);I.臂踝指数(BAI);J.心率(HR);K.脉搏波上行时间(UT);L.平均动脉压百分比(%MAP)。其中,PVR、四肢动脉血压测量值、ABI、baPWV、UT、%MAP系临床常用参数。
美国心脏协会(American Heart Association,AHA)科学声明指出,用ABI值诊断下肢动脉狭窄要注意以下几个问题:①老龄、糖尿病、长期吸烟或者终末期肾衰等患者,由于动脉管壁硬化、钙化,导致不可压缩性增加,可出现假性踝动脉高血压,即使存在较重的下肢动脉狭窄,ABI值也可能在正常范围;②LEAD患者伴有双侧上肢动脉狭窄时,由于肱动脉血压测量值降低,即使存在较重的下肢动脉狭窄,ABI值仍可能在正常范围;③慢性下肢动脉局限性狭窄或完全闭塞患者,患肢如果形成广泛粗大侧支循环,则静态ABI可能在正常范围内。在这些情况下,ABI诊断LEAD准确性降低。为了克服以上ABI的不足,增加以下两种参数分析方法有助鉴别诊断,提高准确性。
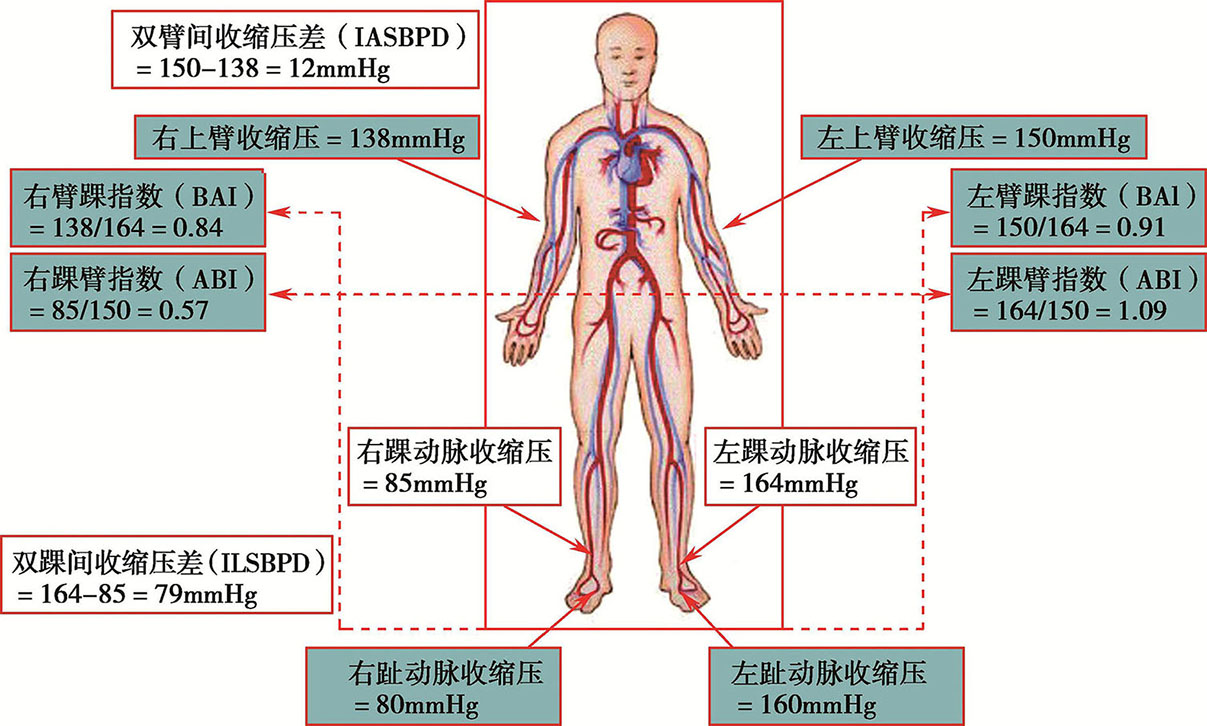
图2-2 四肢血压参数计算方法
ABI=踝动脉收缩压/较高侧肱动脉收缩压;BAI=肱动脉收缩压/较高侧踝动脉收缩压;SBP,收缩压。
ILSBPD≥15mmHg提示低侧 LEAD,≥20mmHg时诊断特异性更高。但由于踝部解剖变异较大,袖带匹配性也欠佳,踝动脉血压测量变异较肱动脉大,ILSBPD值的重复性欠佳。此外,LEAD常累及双下肢动脉,如果狭窄程度相似,ILSBPD也难以反映是否存在狭窄。
当下肢动脉严重狭窄时,压力波传播受阻,下游的PVR呈现低钝波或低平波,UT明显延迟,MAP%增加。这种PVR波形只与上游狭窄程度相关,而与狭窄病变是否累及双侧无关,可协助诊断四肢动脉狭窄,提高下动脉狭窄的检出率。ABI联合UT及%MAP,可进一步提高诊断LEAD的准确性。但低血压、心动过缓时,即使上游无明显狭窄,也可能记录到低钝波或UT时间相对延长,这种情况下每搏脉搏波上行时间占比(upstroke time per cardiac cycle,UTCC)可能较UT的诊断准确性有所提高。
健康人群IASBPD一般不超过10mmHg。荟萃分析表明,在人群筛查时IASBPD≥10mmHg是锁骨下动脉狭窄的预测指标。目前周围动脉病相关指南推荐,IASBPD超过10mmHg提示上肢动脉狭窄,超过15mmHg基本确定上肢动脉狭窄,但无法确定狭窄的具体位置和狭窄的解剖特征。
IASBPD诊断上肢动脉狭窄还受对侧是否并存动脉狭窄的影响,如果两侧上肢动脉狭窄程度相似,则IASBPD可能在正常范围。这种情况下增加以下两种参数分析方法有助鉴别诊断,提高准确性:①臂踝指数(brachial-ankle index,BAI):即肱动脉收缩压与踝动脉收缩压高侧的比值。BAI反映受检侧肱动脉较对照踝动脉收缩压下降程度,与上肢狭窄程度密切相关,而与是否双侧上肢动脉狭窄无关,有助于提高双侧锁骨下动脉狭窄的检出率。研究发现,当BAI低于0.70(相当于ABI>1.40)时,诊断该侧锁骨下动脉直径狭窄>70%的特异度和灵敏度分别为92.9%和44.3%。对于BAI在临界值 0.70~0.79(相当于 ABI在 1.25~1.40)的患者应怀疑锁骨下动脉狭窄,但此范围与正常值基本重叠。如果并存胸腹主动脉狭窄和/或双下肢动脉狭窄导致踝动脉收缩压显著降低,或者存在重度主动脉瓣反流、踝动脉不可压缩可导致踝动脉收缩压显著升高,诸如此类特殊情况下,推测BAI诊断上肢动脉狭窄会失效。因此,BAI诊断上肢动脉狭窄只能提供辅助线索,准确性很差。②UT和%MAP:当上游动脉严重狭窄时,压力波传播受阻,下游的PVR呈现低钝波或低平波,UT明显延迟,MAP%增加。这种PVR波形只与上游狭窄程度相关,而与狭窄病变是否累及双侧无关,可协助诊断上肢动脉狭窄,提高双侧锁骨下动脉狭窄的检出率。但在非狭窄人群中,由于上肢反射波常常重叠在初始波的波峰上,抢夺了最高点,造成仪器无法识别初始波的波峰顶点,这种情况下仪器往往取值叠加反射波的峰顶,给出延迟的UT,需要人工专业识别后才能采用;另外,因上肢反射波的大部分常常叠加在波峰的降支,导致%MAP显著增大,故不能用作上肢狭窄的诊断指标。
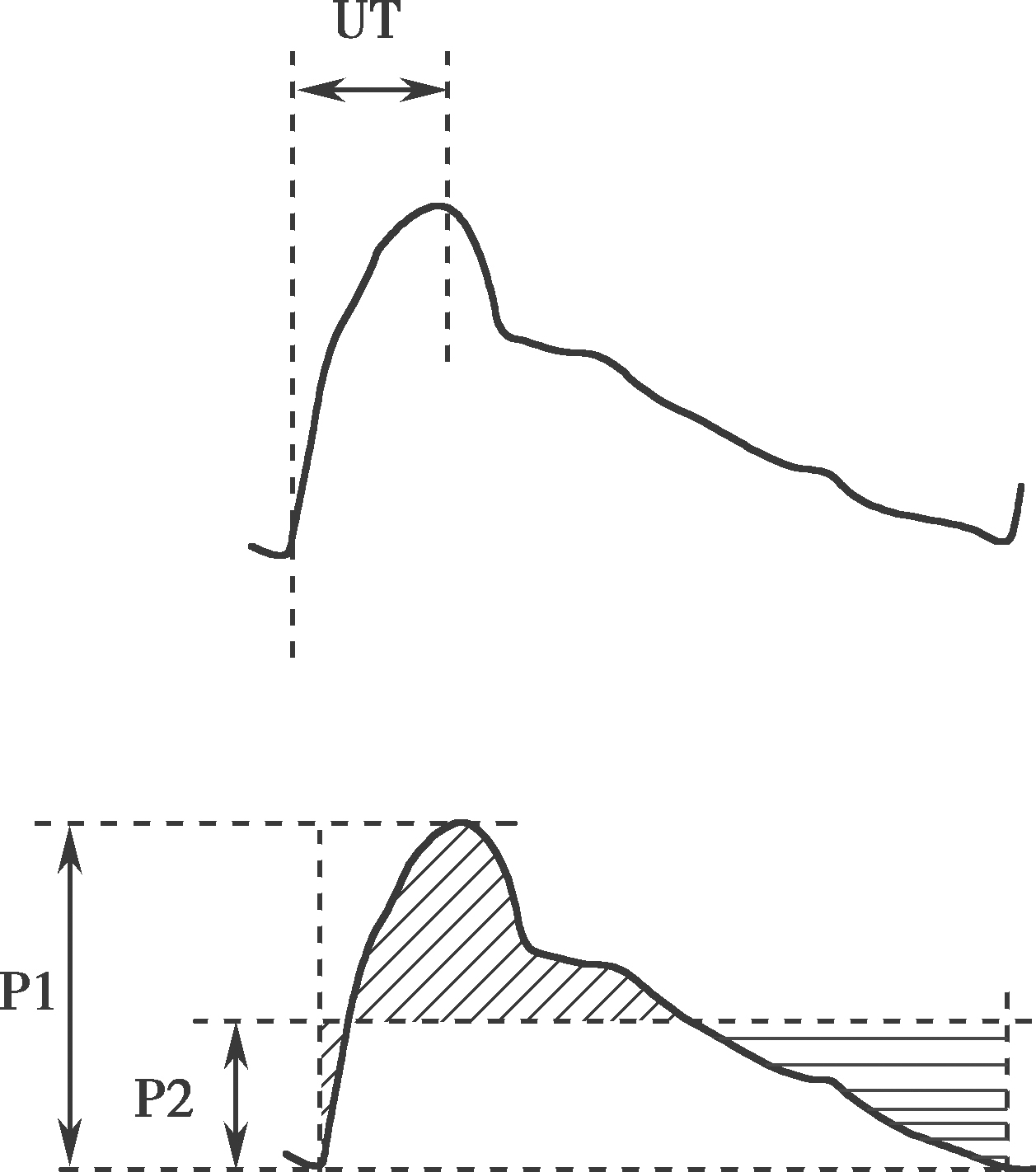
图2-3 PVR波形分析定量参数UT、UTCC和%MAP计算方法
UT即脉搏波上行时间,是从脉搏波波足至达到波峰的时间。UTCC即每搏脉搏波上行时间占比,是脉搏波上行时间/每搏时间×100%。%MAP是指脉搏波波形下平均面积对应的振幅除以脉搏波的最大振幅,以百分比表示,P1脉搏波振幅,P2为脉搏波面积平均值(即两阴影面积相等)对应的振幅,%MAP=P2/P1×100%。
胸腹主动脉显著狭窄可导致下肢动脉压力对称性下降,产生类似LEAD的症状。研究表明,双下肢ABI均<0.90,且双侧ABI差值小于0.1和/或baPWV差值小于155cm/s,诊断胸腹主动脉狭窄准确性约达90%。这一简单的筛查可以显著降低胸腹主动脉狭窄漏诊率和误诊率,是同步四肢血压测量的新用途。这种诊断方法需要排除双侧下肢动脉狭窄程度相似的干扰,但双下肢动脉对称严重狭窄的患者少见。进一步行影像学检查,可以确定狭窄的具体部位。
同步四肢血压及其衍生值与单肢肱动脉血压比较,显然可以更全面评估个体血压水平,有助于发现是否存在压力传导动脉狭窄,进而更准确地预测心血管风险。压力传导动脉显著狭窄属于临床心血管病范畴,多数情况下反映了全身动脉粥样硬化负荷重。ABI减低与全身动脉粥样硬化负荷密切相关,与ABI>0.90的人群比较,ABI<0.90的人群心血管事件和心血管死亡风险显著升高。荟萃分析表明,IASBPD≥10mmHg及ILSBPD≥15mmHg与左心室质量指数以及baPWV增高呈正相关,而且两者增高均与心血管风险升高相关。我国社区老年队列研究也发现,ABI<0.90、IASBPD≥10mmHg及ILSBPD≥15mmHg是心脑血管病的等危症,与心血管死亡和总死亡显著相关。踝动脉PVR衍生参数UT、UTCC和%MAP明显增大是压力传导动脉显著狭窄后下游压力波改变的反应,显然同样与靶器官损伤及心血管风险增高密切相关。
大动脉脉搏波传导速度能够很好地反映大动脉僵硬度,是评价大动脉硬度的经典指标。baPWV的测量已实现了计算机自动分析(图2-4)。这种测量方法便捷,基本不依赖操作者技术,有取代传统的颈-股脉搏波传导速度直接测量的趋势。baPWV在计算时把肱-主动脉瓣距离视为踝-主动脉瓣距离的其中一部分。假设上、下肢肌性动脉的硬度相似,由于髂-踝动脉长度明显大于锁骨下-肱动脉的长度,因此baPWV相当于解剖上代表主动脉加部分下肢动脉的PWV(图2-4)。仪器厂家根据人群研究结果在检测报告上给出了基于年龄的baPWV正常范围,数值在正常范围上方提示动脉硬度过高,在下方提示动脉硬度低,供临床参考。然而,对于临床诊断四肢动脉或胸腹主动脉狭窄的患者,由于压力传导动脉狭窄导致上、下肢动脉波足时间差显著变化,baPWV值不能真实反映传导动脉的硬度。因此,在解释baPWV测值时,必须注意首先排除压力传导动脉狭窄。近几年,日本循环器协会提出“血管功能衰竭”的概念,把baPWV列为病理生理诊断指标之一,建议其临界值范围为14~18m/s,超过阈值18m/s提示存在血管功能衰竭,为心血管发病和死亡的高危人群。
基于压力波传导的物理学原理,PWV与血压和血管壁硬度呈正相关,当压力传导动脉存在有导致下游压力下降的狭窄时,狭窄远端PWV下降,波足出现延迟。基于baPWV的计算方法,如果下肢动脉和胸腹主动脉明显狭窄,踝-肱动脉波足时间差会增大,导致baPWV明显降低;如果上肢动脉明显狭窄,则踝-肱动脉波足时间差会缩小,导致baPWV明显升高。由于baPWV在没有压力传导动脉存在狭窄的情况下其测值范围较大,用测值大小直接判断是否存在狭窄的准确性很低。但基于无狭窄情况下baPWV两侧对称的特性,两侧baPWV差值异常可能更有诊断价值。中国医学科学院阜外医院的一个研究表明,在两侧ABI<0.90的情况下,若两侧baPWV差值<155cm/s,提示狭窄在胸腹主动脉,因为胸腹主动脉狭窄时两下肢对称受影响;若两侧baPWV差值≥155cm/s,提示狭窄在下肢动脉,因为两下肢狭窄对称受影响的可能性很少。对于四肢动脉狭窄患者,两侧baPWV差值的切点尚未见更多报道,有待进一步研究。由于并存多肢动脉狭窄的可能性,baPWV的测值会受到更大的干扰。因此,baPWV测值或两侧差值单独用于诊断的可行性不大,但baPWV联合四肢血压参数,可能有助于提高诊断上游动脉狭窄的准确性,这方面需要开展进一步研究。
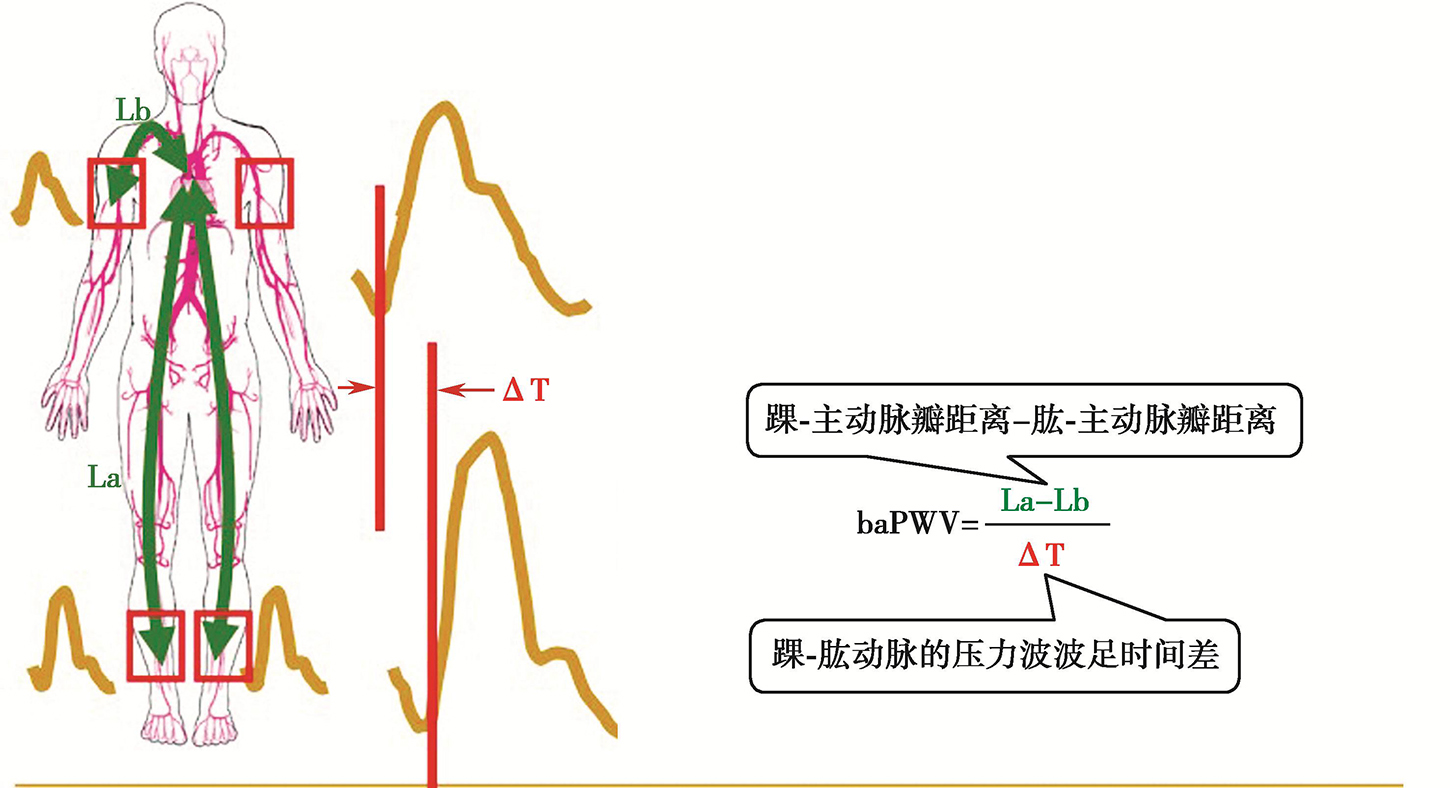
图2-4 臂踝脉搏波传导速度测量原理
baPWV=(踝-主动脉瓣距离-肱-主动脉瓣距离)/踝肱动脉的压力波波足时间差。主动脉根部与测量点间的血管距离按身高通过固定函数式推算,踝肱动脉的压力波用袖带示波法采集,根据特征点自动识别波足。
血流从左室射入主动脉产生压力波,传播至全身动脉树分支。在压力传输中这种前向压力波在任何结构和功能不连续的动脉树节点上均可被反射,返回升主动脉,因此,前向波和反射波沿着动脉树始终互相作用。年轻人在生理条件下,动脉硬度低,压力波传播的速度较慢,反射波落在升主动脉压力波的舒张期。由于衰老、高血压、动脉粥样硬化等因素影响,动脉硬度不断增加,PWV加快,压力波往返远端反射点与主动脉瓣所需时间缩短,反射波提前落在主动脉根部压力波的收缩期而不是舒张期,导致收缩期压增加而舒张期压下降。这种左室射血与血管硬度不匹配的病理生理改变,导致左室肥厚且舒张期冠状动脉灌注压降低,进而增加心血管危险。已有许多临床研究发现,PWV和压力波反射为心脏事件的独立危险因子,为以上病理生理机制提供了有力的证据。与年龄俱增的动脉僵硬度增加导致的脑与肾血管损伤不能用压力波反射理论来解释,而主要是大动脉僵硬后流入脑与肾的血流搏动性和流量更大,高搏动性压力和流量引发的径向牵拉和剪切力增大,导致动脉壁中层断裂,血管内皮损伤,血栓、梗死和微血管瘤形成。通过降低血压,提高主动脉和肌性动脉顺应性,可能降低这种损害。以上是目前对动脉僵硬度与压力波反射病理生理意义的认识(图2-5)。
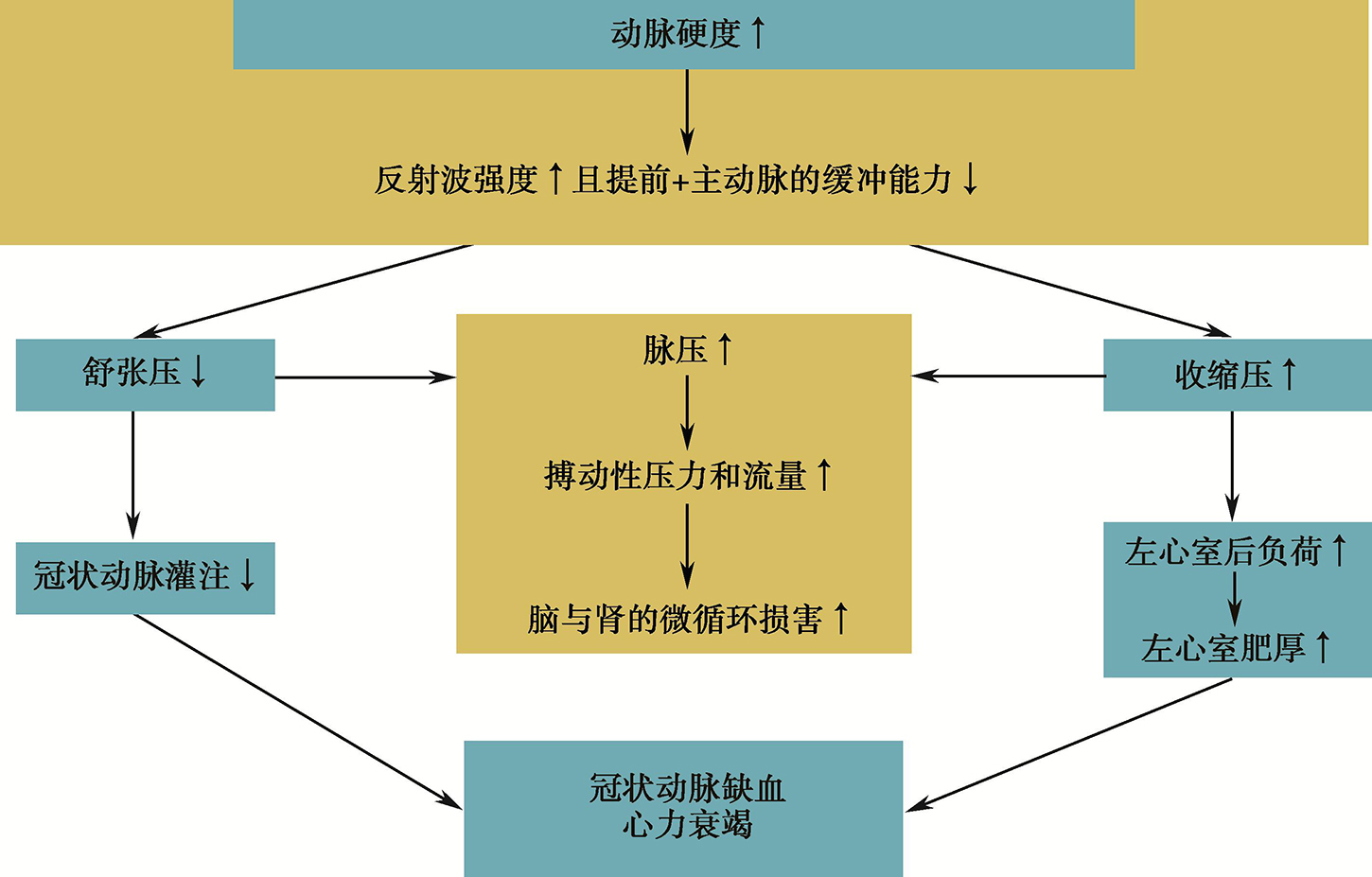
图2-5 动脉硬度与心血管危险的关系
年龄和血压水平是影响PWV的关键因素,性别、心率等生理因素及吸烟、糖尿病、动脉粥样硬化等病理因素也可影响PWV。颈-股动脉PWV反映弹性动脉(即主动脉)僵硬度,其值随年龄增长而呈线性增加;颈动脉和肱动脉或桡动脉PWV反映肌性动脉僵硬度,其值受年龄影响小,而受血管内皮功能和血管活性药物影响大。如果降压治疗或用舒张血管的药物难以逆转升高的PWV,则提示动脉壁已发生结构性硬化而不是功能性改变。
baPWV代表胸腹主动脉和部分下肢动脉的综合PWV,与心血管事件和死亡危险的关系已有许多研究。已发表的大样本研究多为日本人群。研究表明,baPWV与cfPWV呈显著正相关( r =0.73),baPWV测值平均比cfPWV高约20%,两者均与年龄( r =0.56和 0.64)、收缩压( r =0.49和0.61)和Framingham 危险评分( r =0.48和 0.63)呈显著正相关,两者对脑卒中和冠心病的预测能力相似。荟萃分析发现,在高血压、糖尿病、终末期肾病等患者中,baPWV每增加100cm/s,心血管事件风险增加约12%,提出了用baPWV作为动脉僵硬度的指标预测心血管事件和死亡。随后又荟萃分析了14 673例没有既往心血管病史的日本人群平均随访6.4年的结果,发现baPWV值越高,则发生心血管事件的风险越大,baPWV每增加1个标准差,发生心血管事件的风险增加19%。用传统的危险因素调整回归后,baPWV仍是发生心血管事件的独立预测因子,并且矫正了Framingham危险评分模型,提高了其预测效能。
基于已有的研究结论和临床心血管防治工作的需要,目前我们建议同步四肢血压与臂踝脉搏波传导速度检测的适用人群如下:①高血压(包括临界高血压)首诊者;②有早发心脑血管疾病家族史、高血压、长期吸烟、高脂血症、糖尿病者;③已明确诊断为心脑血管病患者;④体检发现四肢脉搏搏动明显不对称者;⑤50岁以上健康查体者。
检测频率建议:①首次测值无明显异常者2~3年1次;②首次测值临界至轻度异常者1~2年1次;③首次测值明显异常者6个月至1年1次;④需监测治疗效果的患者,根据临床需要安排检测频率。
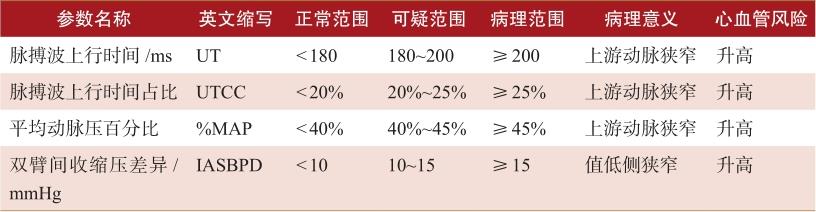
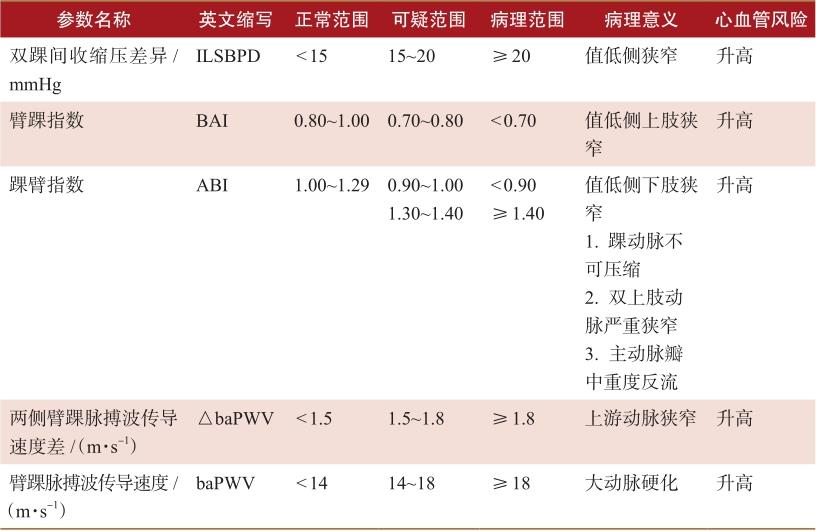
常用的同步四肢血压与臂踝脉搏波传导速度参数及衍生值参考范围和临床意义近年来已有较多研究,我们基于中外的研究结果,对参考值提出了建议(表2-1),有些已被公认,另有些尚存争议,需要进一步研究澄清,还有一些新的参数可能被研究发现。由于这种测量简单、无创、快速,能提供压力传导动脉大量的结构和功能信息,已逐步成为心血管临床上继体表心电图检查后又一种常用的筛查和诊断工具。另外,我们也要认识到,这是基于血流动力学的病理生理学测量,测量值可以反映上游是否存在明显狭窄和血管硬度,但不能确定狭窄的部位和病变性质,也不能确定何时发生什么类型的心血管事件。分析测量值时要综合压力、波形和脉搏波传导速度全面考虑,相互验证测量值是否符合病理生理,是否能解释临床发现,不能断章取义、片面夸大某一测值的诊断和预测作用。对已上市的这类测量仪器测量值的准确性和可重复性,也需要进一步验证和提升,需达到临床要求。
表2-1 建议的常用同步四肢血压与踝臂脉搏波传导速度参数及衍生值参考范围及临床意义
续表
(蒋雄京 田红燕 罗建方 唐礼江 余静)