




烧伤后微血管通透性增高,血管内液迅速而持续的溢出血管外。一方面从烧伤创面丢失,一方面聚积于周围组织,形成水肿。渗出液中的蛋白质和离子含量类似于血浆。如果烧伤面积超过25%,大量液体丢失引起循环血量减少和血液浓缩,导致低血容量休克。
烧伤后血浆容量迅速减少,采用放射性磷的方法检测烧伤面积为30%~60%的狗,实验证明,全血量在伤后2h下降至伤前的60%,血浆容量下降55%,红细胞量减少10%~30%。有实验表明:烧伤面积40%,在伤后12h内,血浆容量较伤前减少25%;在伤后18h细胞外液量丢失40%~50%。血浆容量的丧失量与烧伤的严重性,时间和复苏补液量有关系。大面积烧伤达50%和Ⅲ度烧伤超过10%的患者,如不给充分复苏补液,血浆容量可缺失达25%,因而可发生血循环量减少和血液浓缩甚至休克。在临床上,如果复苏补液不足,血浆容量减少可持续5~6d,而复苏充分者可限制血浆容量减少至10%~20%,且仅持续24~36h。在大面积烧伤后4~6h,如果以4.4mL/(kg·h)的平均速度补液,可维持血浆容量。若不予补液,则血浆容量将以1mL/(kg·h)的速度减少。烧伤后24~48h,血浆容量可自行逐渐增加。所以,补液以纠正血浆容量减少的时期,一般为烧伤后36~48h以内,自此以后由于毛细血管通透性恢复,血浆渗出减少,组织内的液体经淋巴系统重新进入循环血液,血浆容量逐渐恢复,伤后第3天可超过正常值的10%~20%。烧伤后循环血量减少,使心排血量下降,血灌注量不足,引起组织缺血缺氧,若不予治疗,则血管收缩,外周阻力升高,皮肤及肾、肌肉、胃肠道和肝的血流量进一步降低,血流重分布,以保证心脏冠状血管及脑血管的血流量。
大量的临床和实验研究证明,在严重烧伤后不久,心排血量明显下降。心脏指数伤后30min均下降至伤前值的44.97%;1h下降至33.29%;4h下降至24.86%。心排血量在伤后30min减少至伤前值的56.02%;1h至32.96%,4h仅为24.96%。左心作功指数在伤后降低更为明显,伤后30min降至伤前值的30%以下,随时间推移继续下降。此外,临床研究也证实,烧伤面积32%~66%的患者18例,在烧伤早期,大部分患者的心脏指数、每搏作功指数、心室搏出量均降低,全身血管阻力均增加,尤以未存活患者的心脏指数降低更为明显,同时还出现肺动脉高压等现象。
在正常情况下,心排血量对保证机体生命器官的血流分布有着十分重要的意义。当严重烧伤后心排血量降低,内脏血流量重新分布。此时心和脑等生命器官仍可得到应有的血液供应,而其他器官仅得到正常状态下约1/3的血液供应。在这种情况下,肾血管强烈收缩,使肾血流减少90%,从正常的1500mL减为150mL。皮肤血流量亦明显降低。
众所周知,机体动脉血压系由心排血量和外周血管阻力所决定。血管收缩和血黏度增加后,外周阻力增加,导致心脏后负荷增加。有实验研究证明,在伤后1h,外周阻力增至伤前值的182%,此时心排血量已降至伤前值的32.96%,但平均动脉压仍维持在16kPa左右,在伤后4h,心排血量进一步减少,仅为伤前值的24.96%,而外周阻力却有所降低,此时平均动脉压则显著降低。这意味着血容量不足已十分明显,组织细胞的氧运输及氧耗已发生严重障碍。
心排血量的测量是反映心脏泵功能的重要指标之一。它受前负荷、后负荷和心肌收缩性的影响。心肌收缩性是心肌细胞在一定的前负荷条件下被激活而收缩时,所产生的最大张力或收缩速度。严重烧伤狗(Ⅲ度烧伤,面积为40%),在伤后1h左右,左心室收缩压峰值(left ventricular systolic pressure, LVSP)、左室压最大变化速率(d p /d t max )、心力环的总面积以及心动周期中各时相的面积都有短暂升高,这可能是烧伤后的应激现象,随后各项指标均下降。值得注意的是烧伤后d p /d t max /IP(IP为等容收缩压,isovolumetric pressure)的变化,这一指标的下降先于LVSP的下降和休克的出现的时间。由于d p /d t max /IP可在一定程度上排除前、后负荷的影响,因此可以认为在烧伤休克的发生过程中,除了循环血量和外周阻力等因素外,还与心肌收缩性降低密切相关。还发现在烧伤后心率加快同时,出现d p /d t max 降低等负性变力性效应,提示烧伤休克时心肌收缩性降低,并非因心脏负性变时性效应所致。在烧伤后,离体豚鼠心房肌标本研究表明,等长收缩张力及d p /d t max 在伤后并无明显改变,但是-d p /d t max 却有显著变化,提示心肌虽显示正常的收缩能力,但舒张特性却发生了障碍。在烧伤休克时,-d p /d t max 随时间推移而逐渐下降,说明烧伤休克时心舒张功能也受到了一定损害。
影响血流动力学变化的因素主要有以下几个方面:血容量、心排血量、外周血管阻力和心肌收缩性。烧伤后上述几个方面都存在不同程度的变化,在危重烧伤患者中尤以血容量变化最明显,其剧烈的变化往往是其他几个因素的诱因。因此如何快速准确地恢复血容量极为重要。
由于危重烧伤患者的特殊性,在复苏过程中实施监护是非常必要的。传统的监护方法包括尿量监测和Korotkoff血压听诊测量法,对于大面积烧伤患者尤其是四肢严重烧伤的患者,进行血压听诊法监测比较困难。尿量监测是反映患者全身灌注状况的良好指标,但国外有人研究证实尿量的变化晚于心排血量变化1~2 h。基于上述原因,对烧伤患者实施有创血流动力学监测非常必要。
有创性血流动力学监测始于1958年,当时,Stephen Hales用一根尖细的铜管给一匹马做颈动脉插管来测量血压。早在1953年,罗切斯特大学的Lategola和Rahn就在动物身上使用了头端带气囊的导管导向肺动脉,但其目的是为了栓塞肺动脉,并未用于临床测压。1962年Wilson等报道了中心静脉压(central venous pressure, CVP)测定对于监测有效血容量的作用后,这一技术被广泛用于危重症患者的监护。20世纪60年代末,Swan-Ganz发明了气囊漂浮导管,使监测的设备及应用的广度和深度发生了革命性的进步。1970年,Swan报道了使用这种气囊漂浮导管监测100例危重症患者的结果,初步显示了血流动力学监测在病理生理学诊断方面的重要作用。从那以后,这一技术得到了进一步发展,目前可用于危重患者连续测定心排血量及静脉血氧饱和度。
漂浮导管应用于危重烧伤患者在国外起步较早,20世纪70年代已有报道,主要应用于烧伤患者早期复苏阶段及术中监测。解放军总医院第一附属医院烧伤研究所自1985年开始将该技术应用于烧伤患者的监护,10年间监测了52例患者,结合动物实验我们对严重烧伤后血流动力学的变化特点有了初步的认识,本节将重点介绍烧伤患者血流动力学监测意义及监测方法。
烧伤后由于热力的直接作用和远达效应,烧伤局部和其他部位血管通透性增高,血浆大量渗出到第三间隙,造成有效循环量锐减甚至休克。国外有学者采用核素方法测定烧伤后全血容量变化,发现45%TBSA烧伤后12h功能性细胞外液量丢失约50%。由此可见烧伤早期如何快速准确复苏极为重要。国外采用Swan-Ganz漂浮导管指导复苏及手术开展较早。David认为采用漂浮导管监测烧伤患者、指导复苏较尿量、心率、血压等指标更精确,如能结合氧供、氧耗关系指导复苏则可尽快恢复组织氧供,避免组织长时间缺氧,又不会因输液过快发生肺水肿。William监测了37例成活和15例死亡的大面积烧伤患者,发现对于判断烧伤患者的预后,肺动脉楔压(pulmonary artery wedge pressure, PAWP)、心脏指数(cardiac index, CI)、左室每搏作功指数(left ventricular stroke work index,LVSWI)这3项指标对判断患者预后最有意义,优于中心静脉压、心率、尿量等指标。
我们通过对52例大面积烧伤患者[平均烧伤面积为(68.4±17.4)%]血流动力学监测得出如下经验:
(1)对大面积烧伤患者实施有创血流动力学监测是安全的,如操作得当,可避免并发症的发生。
(2)反映有效循环血量的右心房压力(right atrium pressure, RAP,简称右房压)、PAWP、心排血量(cardiac output, CO)及心脏指数烧伤后下降明显,刚入院时,未经常规输液复苏前分别只有正常值的20%、42%、61%及52%(表2-1)。
表2-1 52例患者血流动力学监测结果
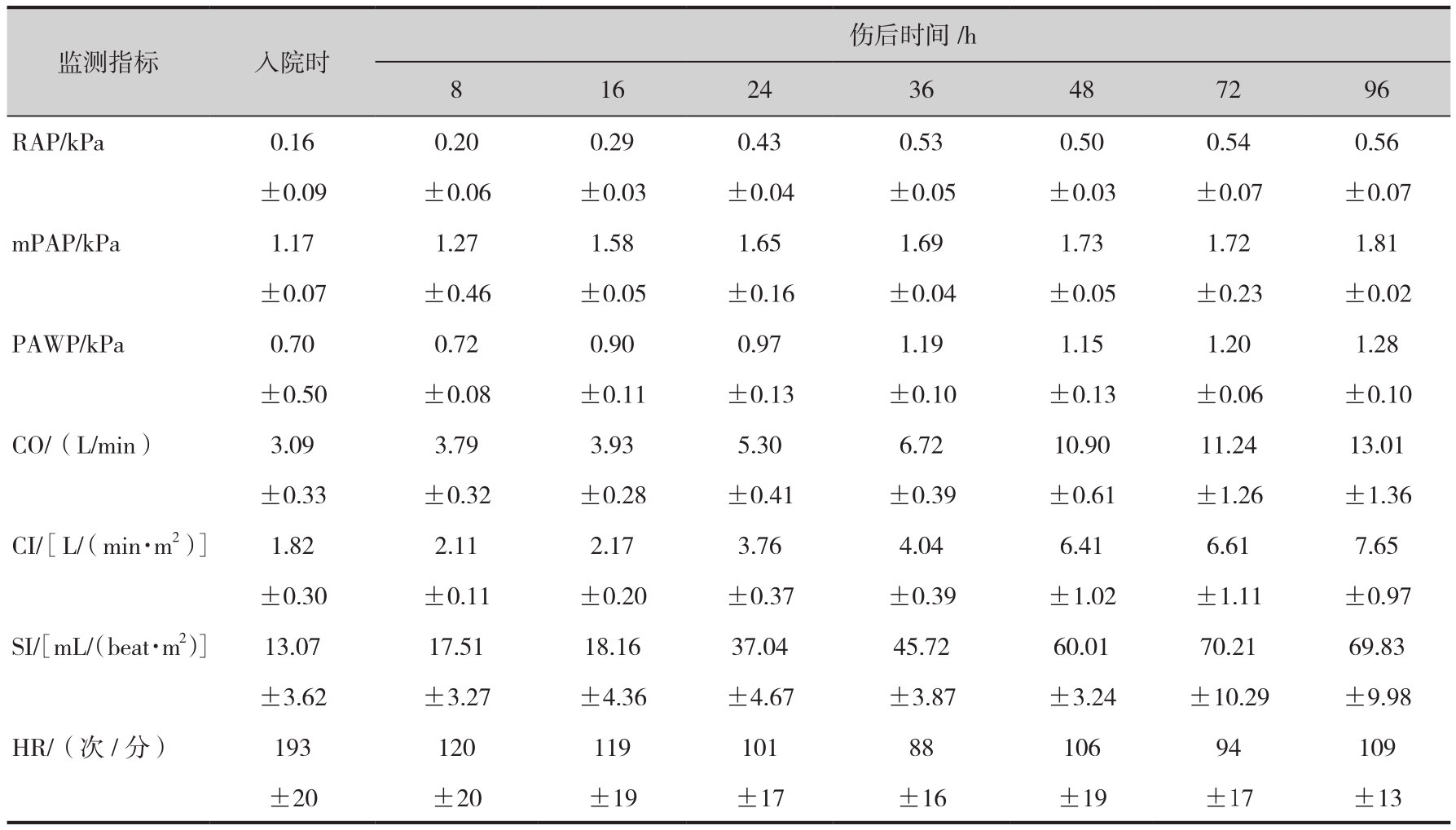
注:mPAP:平均动脉压;SI:每搏指数;HR:心率。
(3)采取积极的抗休克措施,所有入院患者在伤后24h内各项指标均可基本恢复正常,但需要注意的是欲达到上述结果,伤后第一个24h输液量要比公式计算量高出3000mL左右,每小时尿量维持在90mL左右。
(4)48h后监测期内CI、CO高于正常值,分析发现与容量负荷指标无关,与心脏每搏作功指数有关。较高的CO、CI说明机体已从最初的抑制期转入高代谢期,必须维持较高的心排血量才能保证机体对氧耗量的需要。
为了明确烧伤后血容量、心肌收缩性、外周循环阻力等血流动力学指标变化规律,我们设计了小型猪35%TBSAⅢ度烧伤模型,并模拟ICU建制对实验动物实施监护。
实验结果发现:反应容量的指标右房压、肺动脉楔压、CI均迅速下降,伤后8h降至最低,经复苏24h内可恢复正常(图2-1~图2-2)。
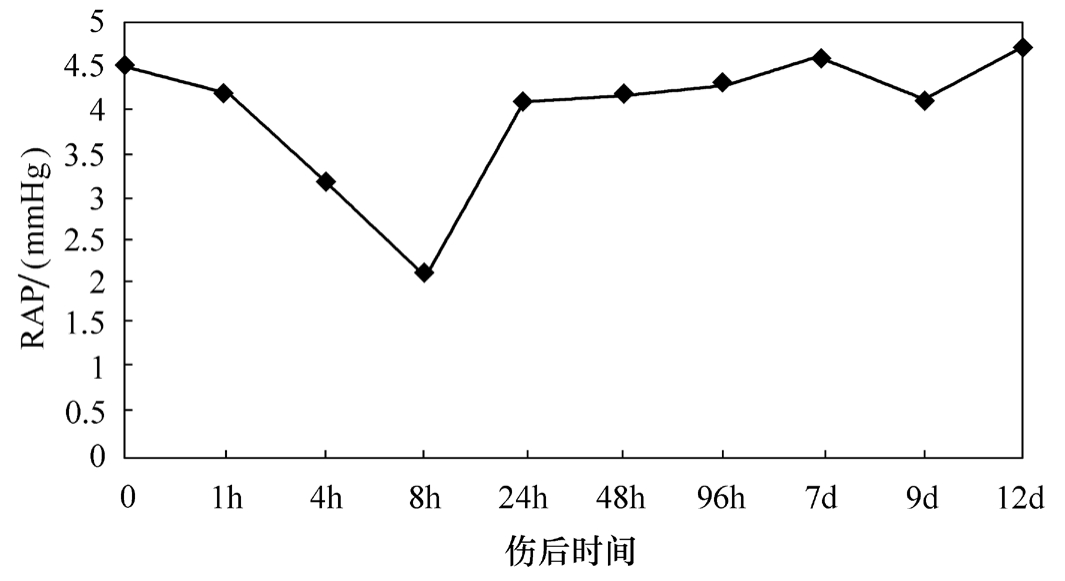
图2-1 烧伤后右房压(RAP)变化
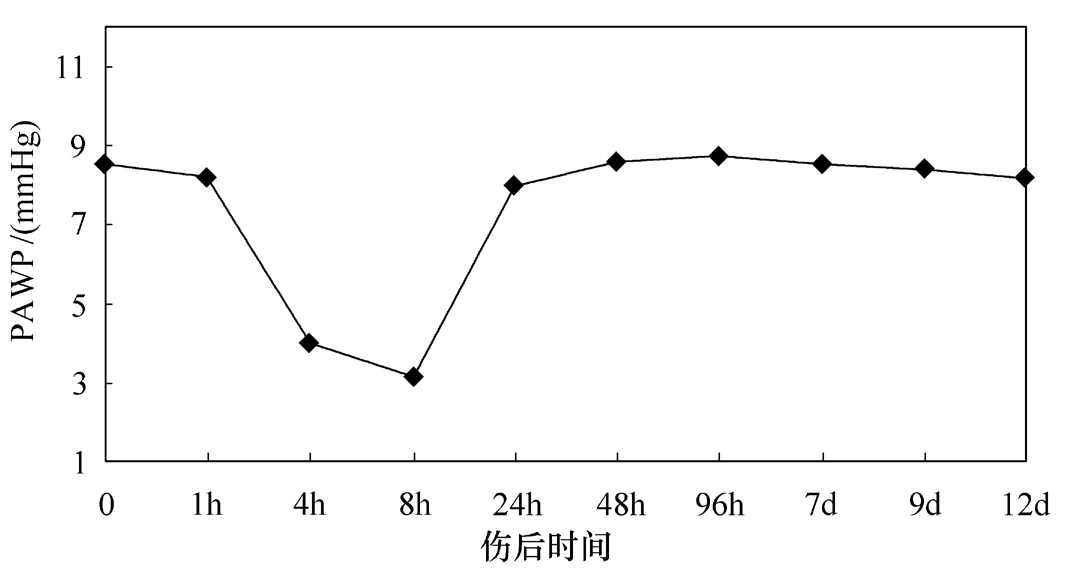
图2-2 伤后肺动脉楔压(PAWP)变化
烧伤后肺循环阻力指数(pulmonary vascular resistance index,PVRI)及外周循环阻力指数(systemic vascular resistance index,SVRI)均迅速升高,伤后8h升至最高点,随后下降,至伤后96h降至低于伤前值,说明随病程延长,感染因素介入,有出现高排低阻型血流动力学变化趋势(图2-3、图2-4)。
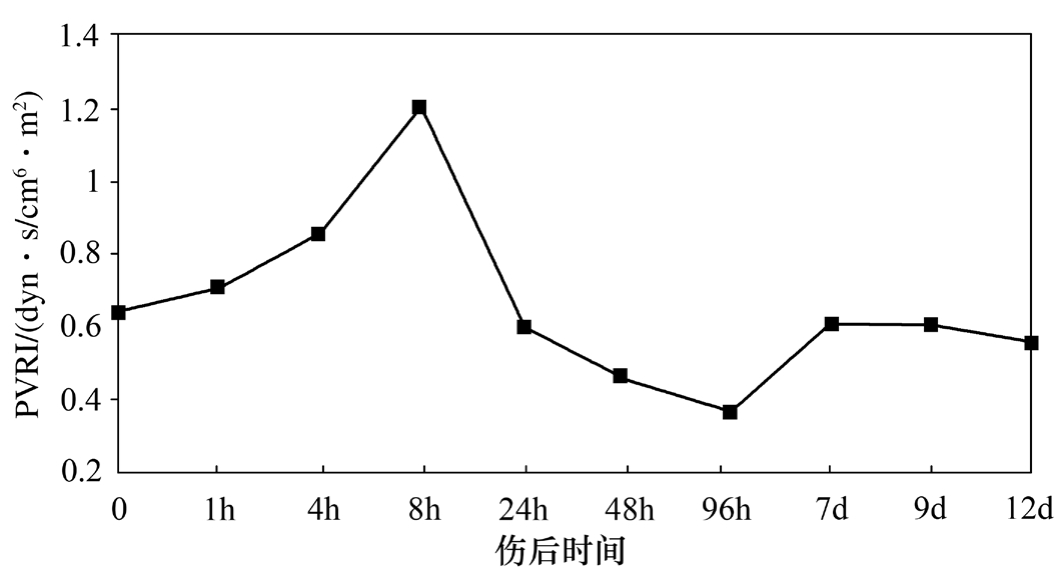
图2-3 伤后肺循环阻力指数(PVRI)变化
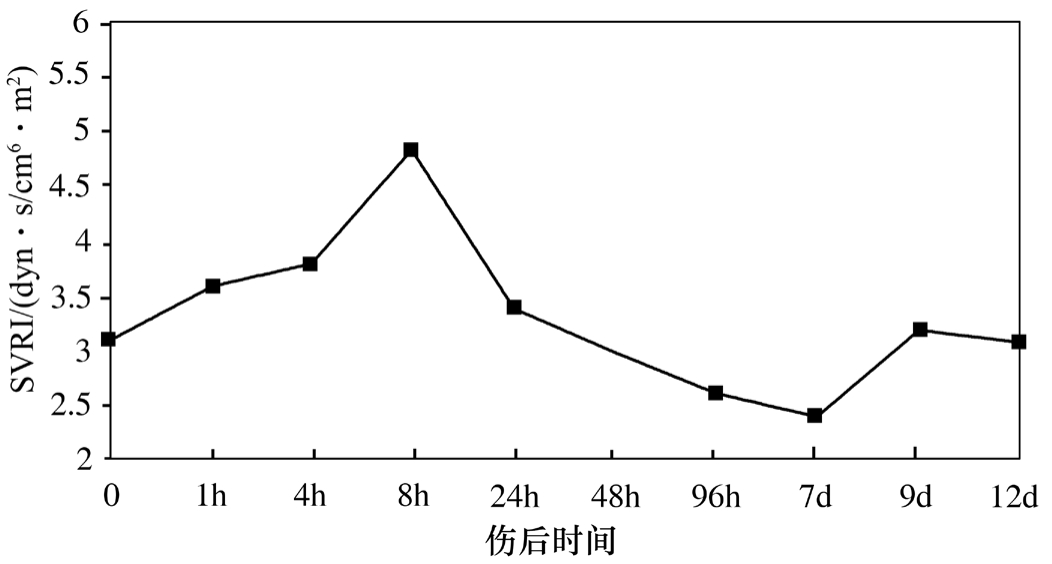
图2-4 伤后外周循环阻力指数(SVRI)变化
反映心肌收缩功能的左室每搏作功指数、右室每搏作功指数烧伤后都显著下降,虽然在伤后24h有所恢复,但伤后96h再度下降,实施切痂术后,两指标逐步回升,伤后7d才逐渐恢复至伤前水平,说明心肌收缩功能不仅与容量有关,还与焦痂存在有关,及时切除焦痂对恢复心肌收缩性至关重要(图2-5、图2-6)。
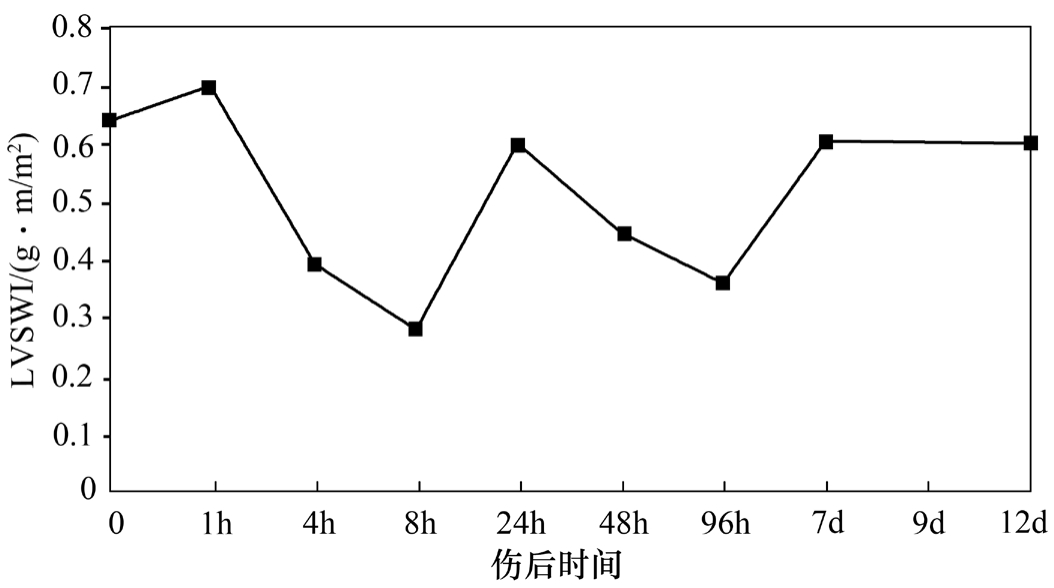
图2-5 伤后左室每搏作功指数(LVSWI)变化
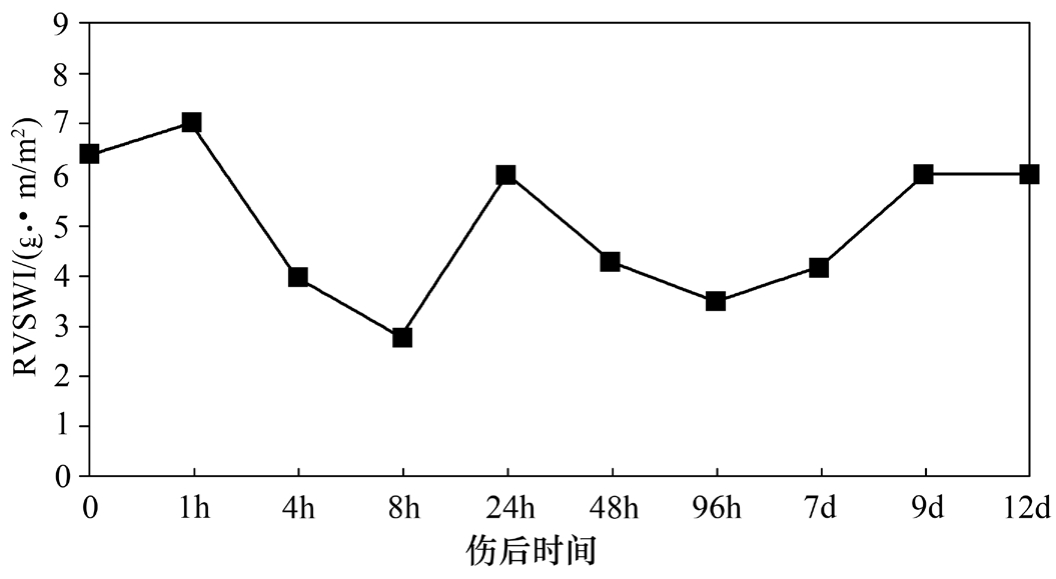
图2-6 伤后右室每搏作功指数(RVSWI)变化
实施复苏的最终目的是保证机体各组织器官的氧供需要,近10年来对氧供、氧耗的研究国内外都进行了大量的工作,氧供氧耗关系曲线已成为判断危重患者预后的一个重要指标。我们的动物实验证实,伤后存在氧供不足及低氧代谢,即使通过复苏增加了氧供,动物摄取和利用氧的能力还有障碍,这种状况持续到伤后9d(图2-7~图2-9)。
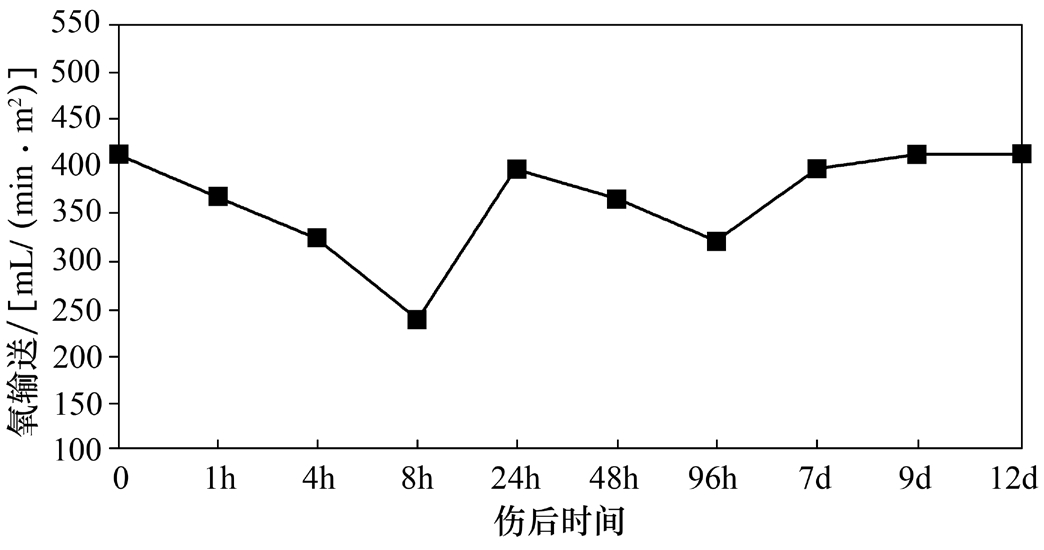
图2-7 伤后氧输送变化
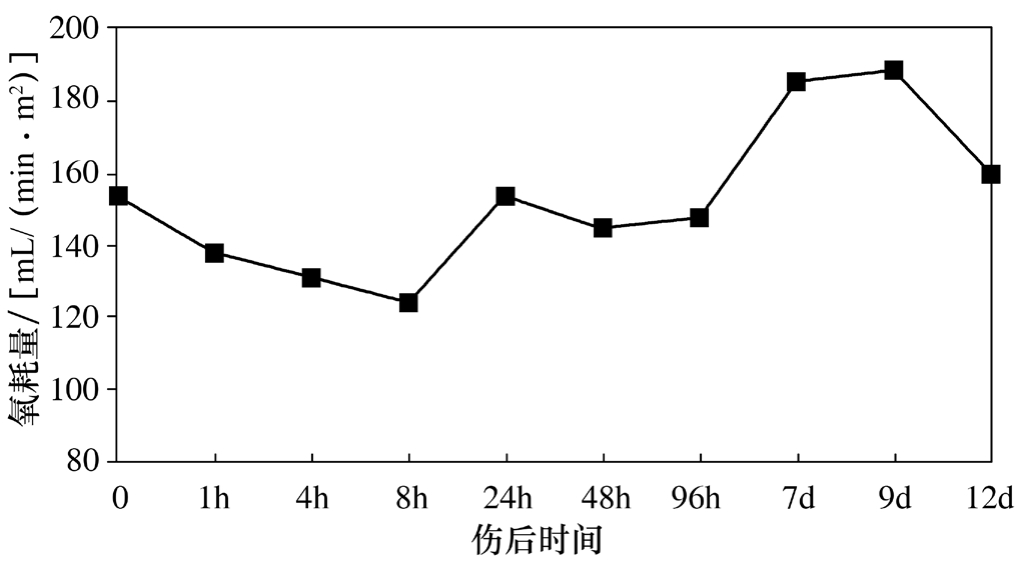
图2-8 伤后氧耗量变化
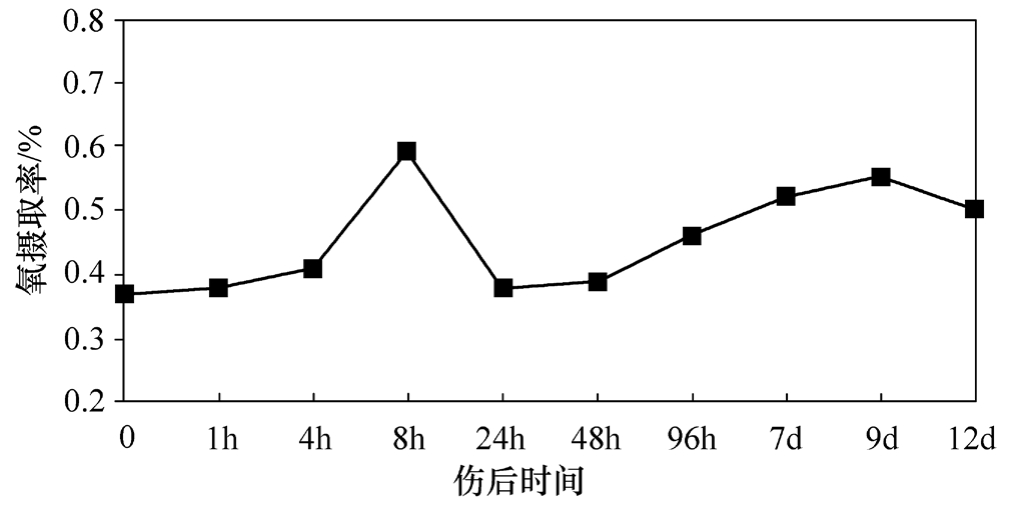
图2-9 伤后氧摄取率变化
血流动力学监测是一种有创性监测方法,尤其是大面积烧伤患者,具有特殊性,操作应尽量轻柔,配备熟练操作人员,选择好适应证。如运用得当,可为我们临床工作提供丰富的诊断资料。
总的来说,血流动力学监测的指征包括复杂的休克、呼吸衰竭、液体复苏阶段、术中和术后监测,不能用于临终患者。血流动力学监测不但能提供诊断或趋势资料,而且能迅速了解患者对治疗的反应,以便根据血流动力学变化随时调整治疗方案。
血流动力学监测没有绝对禁忌证,相对禁忌证包括出血性疾病、免疫抑制患者,缺乏适当设备和技术熟练人员情况下不应进行该项操作。
(1)可供选择的导管,包括20号特氟隆动脉导管和四腔热稀释漂浮导管,即Swan-Ganz导管,成人选择标准7F导管,该导管侧孔位于距顶端29cm处,可保证顶端位于肺动脉时,侧孔在右房内。儿童则根据大小选择5F、4F导管。生产导管的厂家虽然多,但所有Swan-Ganz导管蓝色尾端是右房管、黄色尾端是肺动脉管、红色是气囊开口、白色是热敏电阻导线。
(2)导管-套管引导管(静脉穿刺插管)。
(3)配有必要器械的静脉切开包。
(4)传感器,各种规格的换能器较多,推荐使用一次性传感器,其优点是读数准确,且可与冲洗装置连通。
(5)心电监测仪及示波器,如监护仪无心排血量测量装置,尚需心排机。
(6)压力输送管及三通活塞。
(7)肝素化静脉点滴液体(每500mL液体加入肝素2mL)。
(8)连续冲洗装置。
血流动力学监测的操作人员包括一名具有肺动脉导管术操作经验的医生、一名助手和一名操作监测设备的护士。监测场所可在下列任何一地点进行:特护间、导管室、重症监护室(intensive care unit,ICU)、手术室或急诊室。
导管置入前准备主要包括患者准备,如测量体重、身高,计算体表面积。仪器管道准备,导管选择。重点是插管部位的选择,入路包括肘静脉、颈内静脉、锁骨下静脉和股静脉。烧伤患者置入导管部位的选择应遵循以下原则:
(1)首先选择没有烧伤的部位,因为未烧伤部位组织水肿轻,解剖标志易于辨认,也不易出现感染并发症。
(2)经皮穿刺首选颈内静脉和锁骨下静脉,导管直接进入上腔静脉,血流速度快,不容易形成血栓。
(3)选择静脉切开首选肘静脉,但有时置入不顺利,需透视配合。
(4)一般情况下不选股静脉,因为下肢血流慢,烧伤患者尤甚,易形成下肢血栓。穿刺部位距离会阴较近,增加感染机会。
以右锁骨下静脉为例。
(1)平卧去枕,沿脊柱垫一直径约10cm棉垫,双肩后展,头偏向对侧。
(2)常规消毒,标记穿刺点,胸锁关节和肩峰连线中点,紧贴锁骨下方为穿刺点。
(3)无菌状态下取出漂浮导管,用肝素盐水冲洗右房及肺动脉管,检查气囊充盈是否对称,是否漏气。蓝色右房管与冲洗装置相连,肺动脉开口通过压力传导管与压力传导组相连。
(4)无菌注射器抽取局麻药(利多卡因或普鲁卡因),自穿刺点,针尖指向喉结方向,针尾与皮肤呈30°角穿刺,麻醉锁骨表面,沿锁骨面滑向锁骨后面,继续前进,试抽有静脉回血后拔出注射器。无菌状态下取出配套的静脉穿刺鞘,肝素盐水冲洗穿刺针,沿试穿点穿刺,穿刺长度不超过10cm,如无回血边缓慢后退边回抽,根据我们的经验有30%左右的概率是在后退过程中有回血的。
(5)发现回血后压低针尾,针尖向胸骨上窝方向进针1cm,轻轻去掉注射器,如用ARROW蓝空针,可直接自针尾置入导丝,遇阻力后不可强行进入,导丝置入不超过15cm(自皮肤表面算起),拔除穿刺针留下导丝。
(6)用尖刀沿穿刺点略微扩张皮肤,将皮肤扩张器与漂浮导管外鞘一起沿导丝置入12cm左右,拔出导丝和扩张器。自外鞘口将已准备好的漂浮导管置入,估计置入长度略超过外鞘长度,应停止前进,回抽肺动脉开口,如有回血证明导管确实在静脉内,肝素冲洗后可继续前进。
(7)导管前进15cm后接近右房,将气囊充气到0.8~1.0mL,此时压力出现右房压(RAP)的特点,由一个a波、一个v波或许还有一个c波组成,此时监护仪上记录的就是右房压。
右房压的正常值是:平均压0.267~0.800kPa(2~6mmHg)。
(8)将导管继续轻柔向前推进,波形突然出现变化,出现高尖波,说明导管进入右室。
RAP正常值:收缩压2.67~4.00kPa(20~30mmHg)
舒张压0~0.667kPa(0~5mmHg)
舒张末压0.267~0.800kPa(2~6mmHg)
(9)连续前送导管,直到监视屏上出现肺动脉波形,典型的肺动脉波降支上有一切迹。如自右房前送导管约15cm后,监视屏上还未出现肺动脉压(PAP)波形,可能因为导管在右室内打圈,可将导管慢慢撤至右房,再继续前送,直至出现PAP波形。
正常PAP值:收缩压2.67~4.00kPa(20~30mmHg)
舒张压1.07~1.60kPa(8~12mmHg)
平均压1.33~2.67kPa(10~20mmHg)
(10)保持气囊充气,进一步前送导管,直至出现肺动脉楔压(PAWP)波形,此时气囊阻塞在中等大小的肺动脉,导管不能再进。
PAWP正常值:平均压0.533~1.60kPa(4~12mmHg)
(11)撤走充气注射器,气囊自动放气,出现PAP波形,证明漂浮导管在位。
(12)固定漂浮导管外鞘及袖套,酒精纱布覆盖。接通连续冲洗装置。
(13)漂浮导管置入完成后,只有准确操作,动态压力监测才能提供有价值的资料。
Fegler于1954年首次报道了用热稀释法测定心排血量。根据指示剂稀释原理,首先需有一已知温度作指示剂,用漂浮导管顶端附近的热敏电阻记录指示剂引起的肺动脉血液温度变化,此温度变化率与血流量是成反比的。用心排血量计算机计算温度/时间曲线下面积,再取一常数,根据Stewart-Hamilton公式就可计算出心排血量。经实验用此法测得的心排血量与Fick法和染料稀释法所测的心排血量相关性好。
操作步骤:
(1)液体温度与体温差别梯度越大,准确性就越高,故一般采用冰盐水作为指示剂。一般标准7F导管注射冰盐水10mL,5F导管5mL,具体应参照漂浮导管附带的说明书决定。
(2)将心排血量测量仪温度电极与漂浮导管温度输出电极连接,屏幕上显示血温,表示连接良好。同时将监测仪温度探子置于与指示剂相同温度的液体中。
(3)注射器(如有条件用注射枪)抽取指示剂,与右房开口连接好,按动测量仪上START(开始)按钮,屏幕出现READY(准备)后4s内将指示剂注射完毕,读取心排血量。输入体表面积可同时读取CI。上述操作每次进行3次,取平均值。
(4)实际操作中可能会遇到与期望或临床不相符的结果,应仔细分析找出原因。
尽管血流动力学的连续监测提供了涉及前负荷、后负荷、心排血量和心率有关信息,烧伤后的休克是低血容量性休克,其特点是机体氧输送(DO 2 )不能满足机体的需要,线粒体不能产生足够维持细胞结构及功能所需要的ATP,必将导致低氧代谢和酸中毒。在血流动力学监测的基础上如能同时监测同一时间点的血红蛋白(Hb),动脉及静脉氧分压(PaO 2 、PvO 2 )、氧饱和度(SaO 2 、SvO 2 ),就能根据公式计算出DO 2 、组织氧耗量(VO 2 )和氧摄取率(O 2 ext,%)。计算公式如下:
CI(L/min·m 2 )=CO/体表面积
DO 2 (mL/mim·m 2 )=CaO 2 ×CI×10
VO 2 (mL/min·m 2 )=C(aO 2 -vO 2 )×CI×10
O 2 ext(%)=(CaO 2 -CvO 2 )/CaO 2 ×100%
CaO 2 (动脉血氧含量)=Hb×1.34×SaO 2 +PaO 2 ×0.0031
CvO 2 (静脉血氧含量)=Hb×1.34×SvO 2 +PvO 2 ×0.0031
复苏的理想状态是氧耗脱离氧供,即提高心排血量、血红蛋白或动脉血氧饱和度等因素借以增加氧供,而氧耗量并不增加,氧摄取率保持一稳定值。烧伤患者由于存在高代谢状态,因此要保持较高的氧供才能保证机体的氧需要量,这点应在临床工作中得到高度重视,不能仅仅满足于氧供恢复正常值就认为复苏已达到目的。
Swan-Ganz漂浮导管不仅提供上述监测指标,通过计算还可得到与循环有关的其他相关指标,表2-2介绍了这些相关指标的计算方法和正常值。
表2-2 相关指标的计算方法和正常值
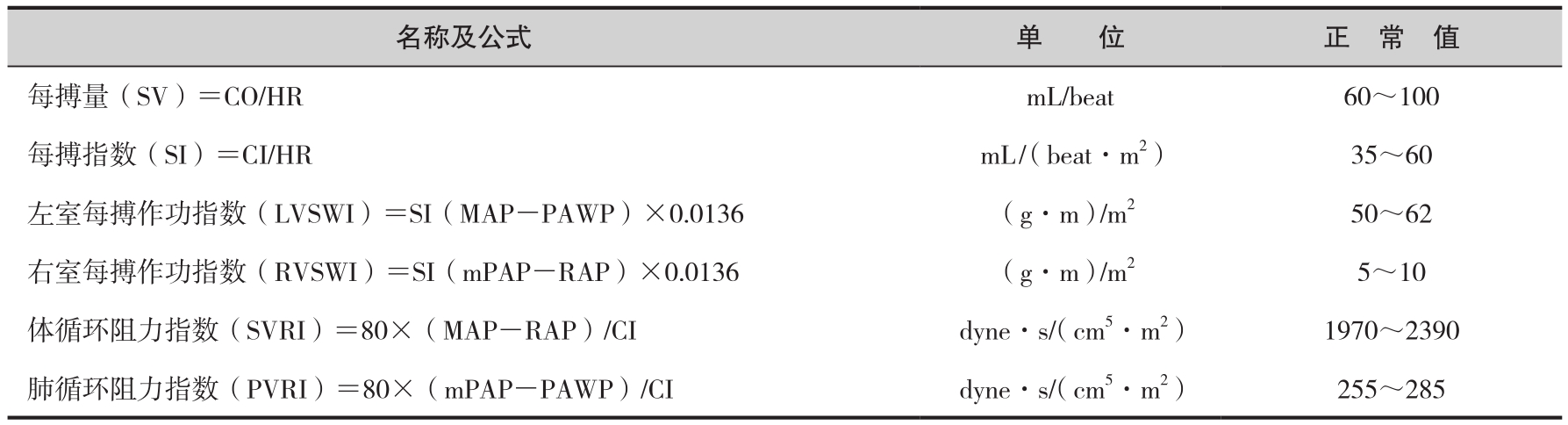
据报道肺动脉插管术总并发症率高达75%,但这一数字中包含了经常短暂出现而临床意义不大的心律失常。据报道接受肺动脉插管者潜在威胁生命的并发症发生率约为4%。
(1)心律失常、束支传导阻滞:插入导管时经常发生房性或室性心律失常,多为一过性。休克、电解质紊乱患者的发生率较高,因此对此类患者如有条件可实施心电监测,也可预防性应用利多卡因。
(2)血栓形成:血栓的形成有3个部位,导管内血栓,可定时用肝素盐水冲洗。导管外壁血栓,一般的导管外都有一层特氟隆,反复使用磨损可增加血栓形成机会,因此不主张重复使用一次性导管,一是增加血栓形成机会,二是增加肝素盐水使用量,增加出血机会。导管所在的静脉也可形成血栓,所以应选择血液流速快的血管,并注意上述两因素,可减少血栓形成发生率。
(3)肺梗死:肺梗死的来源包括导管移位、嵌顿时间过长和血栓脱落。预防措施包括小量肝素盐水定时冲洗导管,避免频繁测量PAWP。
(4)感染:据报道肺动脉导管尖端细菌培养阳性率1%~8%,我们研究中的52例导管监测患者没有1例出现导管菌血症,主要经验是穿刺部位勤消毒,勤更换敷料,导管外用袖套固定,留置时间不超过72h。
(5)肺动脉破裂:肺动脉破裂虽发生率低,一旦发生常是致命性的,该并发症多发生于老年伴动脉硬化者,因此对高危患者应尽量减少PAWP监测次数,操作时导管不能进太远,气囊也不能过度充气。
(6)导管打圈或打结:常可导致心内膜损伤,故操作时应注意。导管进入右房后前进15cm还没出现肺动脉波形,应缓慢后退重来。表2-3给出了导管到达正确位置的长度,供操作参考。
表2-3 漂浮导管到达正确位置的长度
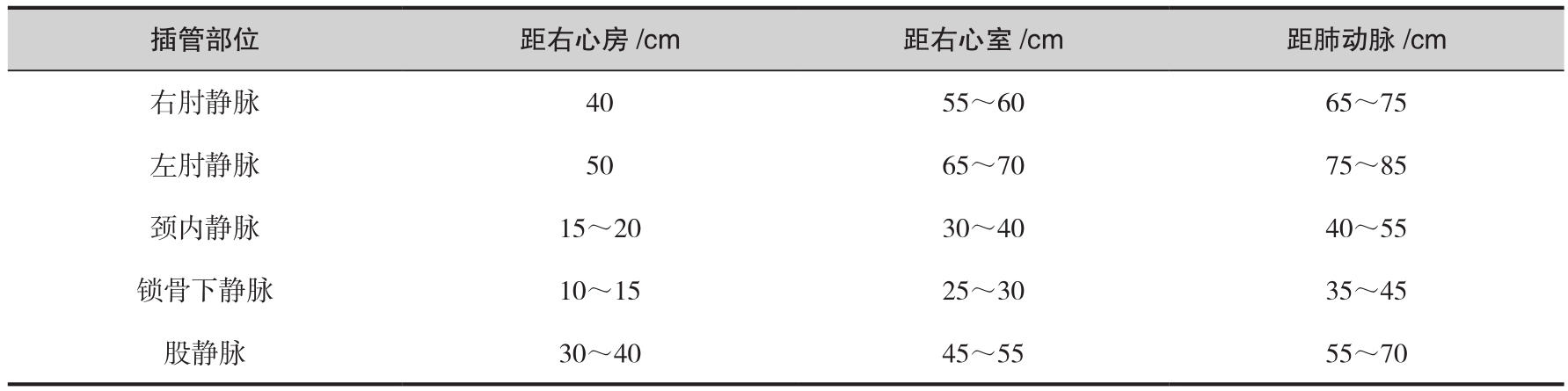
(7)导管气囊破裂:气囊破裂虽是小并发症,如不注意会引起气栓。气囊放气时只要移走注射器即可,任气囊自动放气。不可强行抽吸,避免损伤囊壁。一旦发生破裂,应关闭气阀,标明气囊已破,以免误注入气体。
随着技术的进步,血流动力学监测能力将不断提高。也因为血流动力学资料对纠正休克及循环系统支持的特别贡献,相信这项技术将会普遍应用于严重烧伤的救治,建立烧伤ICU也是必然。
血流动力学监测的发展前沿将是研制改良的快反应热敏电阻,通过热敏电阻直接测定心排血量、射血分数,目前这种导管已投放市场,普及尚需时日。将来可能开发双指示剂(吲哚花氰苷和热稀释剂)来估计肺水肿,帮助诊断和处理肺水肿及急性呼吸窘迫综合征。随着光纤技术和计算机技术的发展,连续监测SaO 2 的导管将会应用,计算机的应用会更快、更准确地获得患者血流动力学参数变化趋势资料。
(贺立新)