




死亡是相对于生命体存活的生命现象,是生命的必然规律。法医学上,死亡是指人体代谢终止,生命活动终结。在一百年前或战争年代,死亡的主要形式是由传染病或意外事件引起迅速死亡。在现今和平年代,人类死亡多由慢性病和器官衰竭逐渐发展而致,猝死(由于创伤、心搏骤停或其他突发事件)仅占很少部分。2008年我国各死亡原因中,癌症、心脑血管疾病、呼吸系统疾病等占据了绝大部分,损伤和中毒等突发情况仅占5%~8%。
1.生命的终末期 生命的终末期如图8-1所示,有4种常见的死亡轨迹,其中猝死仅占15%,其他3种类型更为常见。相对于猝死导致的生命快速终止,后3者一个共同的特点是存在一段较长的生命终末期,该时期内患者器官功能状态逐步下降,时间或长或短,有的可能还有波动。癌症患者死亡前功能状态多会显著下降,提示进入了终末期,该时间一般6个月以内,临床医师多可提前预测到死亡。某些慢性疾病如心力衰竭、肾衰竭、慢性阻塞性肺病等,病程特点是缓慢进展伴继续加重,死亡多来自间歇性恶化期,该类患者死亡长期预测比较困难。另有部分慢性疾病患者病程中无明显的急性恶化期,生活能力持续处于低位并进行性衰退,整个病程可长达数年,此类患者多伴有痴呆、瘫痪,一般长期卧床。
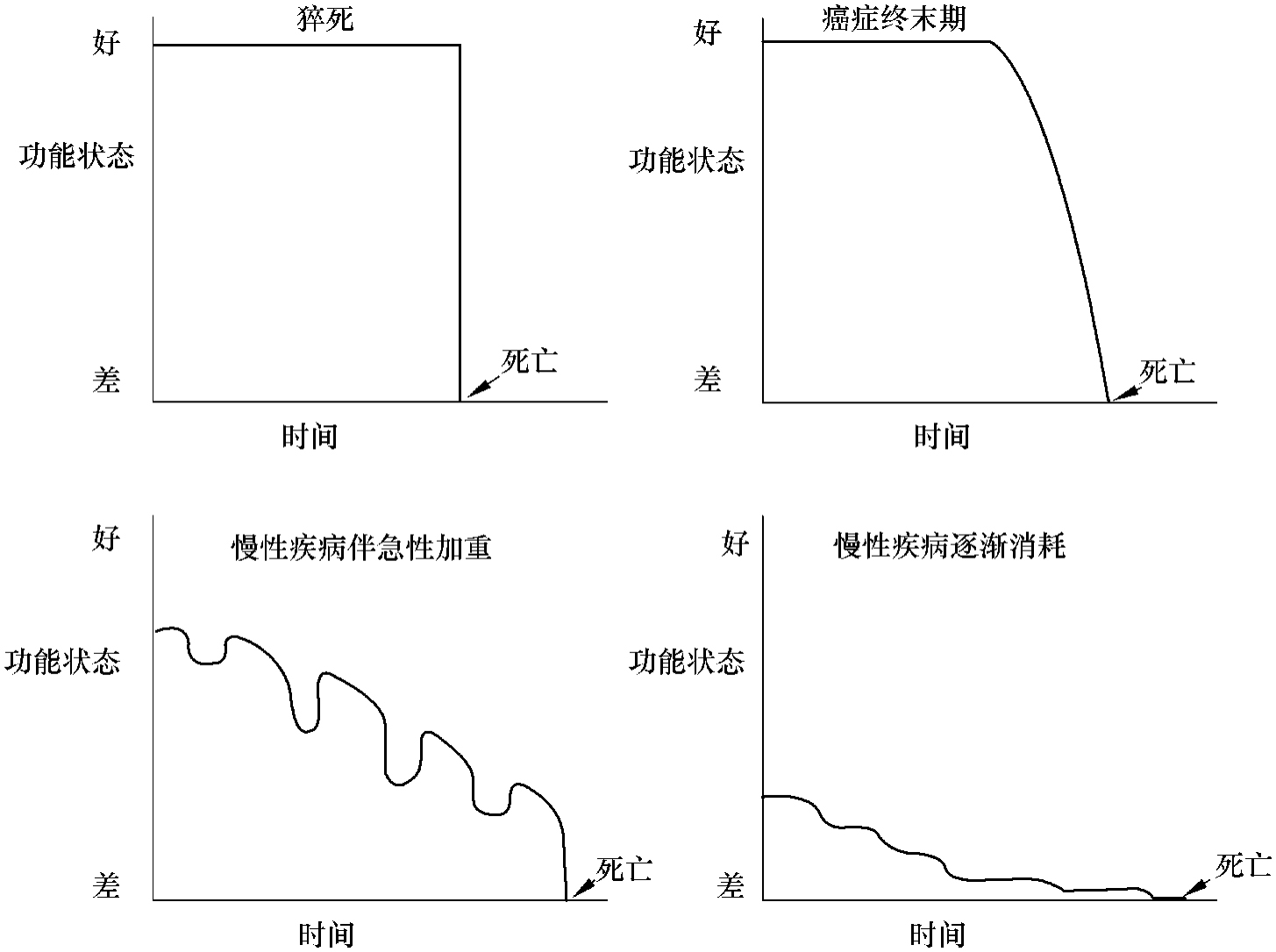
图8-1 4种常见的死亡轨迹
除了少数特殊情况(如猝死),患者度过各自或长或短的生命终末期后,将进入死亡过程。死因千差万别,死亡过程也各有不同,不过其基本规律类似,典型的死亡过程分为3个阶段,即濒死期、临床死亡期和生物学死亡期。
1.濒死期 人在临死前挣扎的最后阶段。最初患者多有痛苦貌、鼾声、血压升高等现象。随后出现呼吸困难,心搏减弱,体温、血压下降,意识模糊,各种反射减弱,直至消失。进而发展到昏迷、抽搐等。需要指出的是,该阶段的长短和表现因人而异,与死因、年龄、健康状况等密切相关。
2.临床死亡期 处于濒死状态的人,救治不及或无效,就会发展到该阶段,表现为心搏、呼吸停止,各种反射完全消失。一般情况下,临床医师根据这三大体征来诊断死亡,故称为临床死亡期。处于临床死亡的人,从外表上看,机体的生命活动已经停止,但是机体组织内微弱的代谢活动仍在进行。在心搏和呼吸停止4~5分钟或稍长时间内,给予积极的抢救治疗,患者仍有存活的机会。
3.生物学死亡期 指整个机体的重要生理功能停止而陷入不能恢复的状态,表现为躯体逐渐变冷,发生尸僵,形成尸斑。发展到该阶段的患者借助现代医学技术已不能再复活,任何抢救措施均无意义。
一个人从进入生命终末期,直至最终死亡,是动态变化的过程。该过程各阶段的患者都可能会被送至急诊科,急诊医师会接诊到慢性病、终末期,甚至已经心跳呼吸停止的患者,不但要争分夺秒抢救生命,还要进行临终关怀性的姑息治疗,并面对各种特殊情况,如无家属陪同签字、患者身份不明、家属对突然失去亲人难以接受等。因此,与医院其他科室相比,急诊科对生命垂危或死亡患者的处理,有其明显不同的复杂性和特殊性,具体有以下几个方面:
1.死亡的发生不可预知 除了慢性疾病突然加重,导致迅速死亡,还有源于意外事件的猝死,这些情况让家属措手不及。由于缺乏突然失去亲人的心理准备,家属可能对急诊抢救效果抱有过高的期待,易引发纠纷。
2.急诊医师对患者及其家人不了解 一名生命垂危患者突然摆在面前,急诊医师不但对患者本人的既往病史、生活习惯、主要致病因素等不熟悉,关于患者家属对抢救的态度也不了解。这就需要在短时间内和患者及家属建立信任,并获取尽可能多的有用信息,这对医师的沟通能力提出了更高的要求。
3.抢救方案须根据有限的信息迅速作出 可能患者既往的病历资料并未随其一同带来,有时甚至了解病情的家属都不在场,患者本人也许因病情危重无法交流,或无法进行离开急诊室的影像学检查。在最悲观的情况下,急诊医师仅能获取症状、查体方面的信息,可能还有能迅速出结果的实验室检查。
急诊医师面对缺乏了解的垂死患者,在未得到患者本人或家属要求放弃抢救的情况下,都要根据有限的信息进行积极抢救。随着抢救的继续,当认识到患者生还无望,治疗并无意义时,要及时和患者家属沟通,准确地把患者情况向其说明,引导家属对患者死亡的理解和尊重,放弃并结束无意义的继续治疗。
急诊科主要的任务是抢救危重患者,以使其脱离危险,挽救生命,或改善预后。一名生命垂危的患者经急诊救治后痊愈出院,无疑是急诊科一次非常成功的“分内任务”。不过现实中,很多急诊室接诊的患者处于生命的终末期,正逐步走向死亡,时间或长或短,该过程凭借现有医学手段无法逆转,急诊室将是其生命中的最后一站,此类患者就诊的目的多伴有各种不适表现,如呼吸困难、疼痛、失眠、心怀恐惧等。急诊医师对这些患者的治疗,更多的可能是缓解症状,尽管看似与急诊的目标不那么完美切合,但本着“以患者为中心”的原则,发扬人道主义精神,给予必要的姑息性治疗,也是现在急诊科需要做的事。虽然有人认为此类医疗任务应交给病房医师(住院),但考虑现阶段国内的医疗现实:大型医院对于此类治疗意义有限患者的收治意愿不积极,康复性质医疗机构缺乏处理高危病情的能力,另外后者也不愿意由此惹上可能的纠纷。因此,急诊室接诊的生命终末期患者不在少数,如何让他们尽可能平静地、无痛苦地走完人生的最后一步,也是急诊医师应当考虑的事。
在国内目前的急诊工作中,繁忙的抢救任务占用了急诊医师大量的时间和精力,要求他们投入足够医疗资源完美地执行姑息性治疗是不现实的。就算在临终关怀活动发展非常完善的美国,姑息性治疗也是由多学科专家组成的团队完成的,急诊医师从来都不是主角。现阶段所能期待的,是急诊医师在完成所谓“分内任务”并有余力的情况下,对于临终患者,了解并给予适当的姑息性治疗,尽量让其在临终阶段得到舒适的照顾。
中国从古至今就有“善终”的说法,有意思的是国外也有类似的词汇——“good death”。或许两者含义上不能完全等同,但至少都包含了某一方面意思:没有痛苦的死亡,该痛苦不单指肉体上的不适,还包含了精神上各种不良的负面情绪。国外很早就针对绝症患者提出了姑息性治疗,以及在此基础上发展起来的临终关怀医学。目前世界卫生组织将姑息性治疗定义为,“对那些对治愈性治疗不反应的患者完全的主动的治疗和护理。控制疼痛及有关症状,并对心理、社会和精神问题予以重视。其目的是为患者和家属赢得最好的生活质量。”临终关怀治疗是针对可能在6个月内死亡患者的一种姑息性治疗。临终关怀治疗始于20世纪50年代的英国,最初是为濒死的癌症患者得到舒适的照顾,随后世界上许多国家和地区开展了临终关怀服务实践和理论研究。70年代后期,临终关怀传入美国并取得较大发展,目前涉及居家和医疗机构的临终关怀计划遍及全美国,由专门的机构支付费用。80年代后期临终关怀被引入中国,目前在全国绝大部分省、市、自治区,都创办了临终关怀服务机构,一些专科医院,如肿瘤医院、肺科医院等,还建立了临终关怀病房。
尽管临终关怀活动在美国发展的比较完善,但仍有一个问题让他们的医师感到困惑,即医师给予的,是否就是患者想要的?比如在急诊室,除非明确知道患者的否定意愿,否则对心搏、呼吸骤停患者均要进行心肺复苏。就算在美国各种意向书已非常规范,仍仅有不到1/4的人准备了相关的晚期意向书。在一项“治疗结局和风险预测及选择”的研究(SUPPORT)中,9000多位患有致死性疾病的患者,只有半数的医师明确知道他的患者不想做心肺复苏。随后据家属报告,有意识的患者中半数临死前经历了明显的痛苦。在美国大约有70%的人死在医疗机构,但有调查显示,其实大部分人还是希望死在自己家中。在与患者本人或代理人的沟通中,向其解释抢救及其他治疗的意义,由于知识所限,他们有些并不能准确理解其中的含义。就算能正确理解,对于患者无法表达自己意愿,而需要代理人拿主意的时候,代理人正确猜出患者意愿的几率也不高,有研究显示仅59%,甚至更少。
急诊医师接诊临终患者,进行一次关于患者需求的沟通谈话是很有意义的,对象可以直接是患者本人,有时也可以是患者代理人。若当时处于紧急复苏的情况下,此类谈话毫无疑问要延后,尽管对许多患者来说,复苏抢救并不是他们想要的。只有知道患者的真正需求,急诊医师才能建立适当的治疗目标,更好地进行临终关怀治疗。在患者无法表达自己需求,而代理人又不在现场的情况下,Singer等的研究可以提供参考。他们研究了将要死亡患者的需求,认为后者主要考虑以下5个方面:缓解疼痛和其他不适,避免不适当的推迟死亡,不丧失自我控制能力,减轻负担,以及密切和亲人关系。不过最应该尊重且具有法律意义的,还是来自患者本人或代理人的意见,可以从以下几个方面获取:
1.患者的遗嘱或类似的晚期意向书 该意向书可能明确指出需要复苏或拒绝复苏,也可能仅表示患者希望在死亡到来前保持舒适这类模糊的意思,又因为人们的意愿是会不断变化的,所以执行前需再次确认,并且最好留下有法律意义的书面依据,以免后期发生不必要的法律纠纷。
2.作一次关于救治目的谈话 对于可能短期内死亡的患者,需要尽快对患者或代理人进行谈话,以掌握患者的治疗意愿,以及他们对医疗方案的选择。前文也提过,在患者病情紧急且意愿不明的情况下,心肺复苏一定是安排在谈话之前的,这从某方面来说,其实也为作选择争取时间。谈话的内容包括患者的病症、价值观、恐惧和期望的内容,医师也可以向患者或代理人提出治疗建议,回答各治疗方案的意义,尊重患者或代理人的选择,有些甚至需要书面同意(如是否复苏)。谈话是需要技巧的,既要明确了解到患者的意愿,又要避免对方产生不良的负面反应。Quill等提供了以提问为主的谈话方式,见表8-1,可供参考。
表8-1 关于生命终末期谈话的典型问题

3.尽早启动晚期意向书 急诊科大多数情况下是危重患者进入医院的第一门户,急诊医师首先接触到他们。在条件许可的情况下,尽早对此类患者启动晚期意向书的谈话,掌握他们对治疗的态度和意愿,在后期临终关怀治疗方案制定中就能更游刃有余,也可以避免患者随后因病情加重,而无法表达自己意见这类情况。
4.重视患者的症状 临终患者来诊很多由于难以忍受的症状,如癌症患者剧烈的疼痛,心功能不全患者呼吸困难。这些让患者死前遭受折磨,应尽量予以缓解。
1.疼痛 很多癌症晚期患者常遭受疼痛的困扰,对于较剧烈的疼痛(疼痛等级5/10以上),应用阿片类药物较合适。此类药物使用前,需要详细地询问用药史,以确定或调整到合适的剂量。吗啡是经常使用的止痛药物,可静脉注射或皮下注射,成人常用量为每次5~10mg,癌症性疼痛可适当增加用药剂量。如果需要反复给药,可以选择长效止痛药物,如美施康定(硫酸吗啡控释片),最初应用本品者,宜从每12小时服用10mg或20mg开始,视止痛效果调整剂量。对正在服用弱阿片类药物或已服过阿片类药物的患者,可从每12小时服30mg开始,必要时可增加到每12小时服60mg。必要时可将长效和短效止痛药联合使用,对反跳性疼痛有较好的效果。如果有条件,最好能取得如疼痛科、肿瘤科等相关科室的协助,制定止痛方案。
2.胃肠道不适 如恶心、呕吐、便秘等。对于恶心和呕吐,除了解除诱因外,可使用甲氧氯普胺、异丙嗪等常用止吐药,也可使用地塞米松、奥曲肽等作为抑制恶心、呕吐的辅助用药。生命终末期便秘原因很多,包括活动减少、药物诱发、机械梗阻等,预防比治疗更重要,可根据病因,使用促胃肠动力药物(如多潘立酮)或导泻剂(如乳果糖)。当便秘发生时,可使用开塞露通便,必要时清洁灌肠。
3.呼吸困难 可由呼吸系统疾病或肺外疾病(如心力衰竭)引起,除了药物对症处理,氧疗也非常重要。给予此类患者机械通气(包括有创或无创呼吸机)意义有限,且可造成患者不适,若条件许可,最好提前征求患者或代理人的意见是否使用,以及使用程度(无创还是有创呼吸机)。当然,如果还没有获得不使用呼吸机的知情同意,在紧急抢救情况下,急诊医师须积极采取各种手段以维持患者生命,包括呼吸机支持。
4.抑郁或焦虑状态 当有意识的患者得知自己患有不治之症,常会受到抑郁、焦虑、失眠等不良精神情况影响。此时对他们来说,心灵上的慰藉也许胜过一切灵丹妙药,因此尽量使亲人陪在他们身边。医师也应给予他们适当的鼓励和安慰,必要时可予抗焦虑或镇静催眠药物处理。
对于判断死亡的标准,以往人们曾依据心跳、呼吸是否存在。随着医疗技术的进步和新概念的提出,心脏停搏并不表明人体必然死亡,而心肺功能得以维持也不表明人体必然生存。患者的心跳、呼吸、血压等生命体征都可以通过一系列药物和先进设备加以逆转或长期维持,但是如果脑干发生结构性破坏,无论采取何种医疗手段均无法挽救。因此,与心脏死亡相比,脑死亡显得更为科学,标准更可靠。1959年,法国学者P.Mollaret和M.Goulon在第23届国际神经学会上首次使用“脑死亡”一词,目前脑死亡的定义是指包括脑干在内的全脑功能丧失的不可逆转状态。自1968年美国哈佛大学死亡定义审查特别委员会提出脑死亡判断指标以来,世界上已有80多个国家和地区陆续建立了脑死亡标准,我国卫生部也于2003年发表了“脑死亡判定标准(成人)”,内容如下:
1.先决条件 昏迷原因明确,排除各种原因的可逆性昏迷。
2.诊断标准 深昏迷,脑干反射全部消失,无自主呼吸。以上必须全部具备。
3.确认试验 脑电图平直,经颅脑多普勒超声呈脑死亡图形,体感诱发电位P36以上波形消失。此3项中必须有一项阳性。
4.脑死亡观察时间 首次确诊后,观察12小时无变化,方可确认为脑死亡。
若某患者诊断为脑死亡,任何治疗毫无疑问都无意义,此时可动员器官捐献,或宣布死亡,停止抢救。
急诊医师经常会遇到患者到院前死亡(dead on arrival,DOA),该医学术语泛指患者达到医院之前,已经出现心跳呼吸停止,有人认为称之院外心搏骤停(out-of-hospital cardiac arrest,OHCA)更合适。对于此类患者,一般建议仍要积极抢救,一方面尽量为患者创造一线生机,另一方面也为避免不必要的法律纠纷。但若有以下情况可例外:
1.可判断无法逆转的致死性创伤或疾病(如断头、大动脉破裂)。
2.尸体僵硬或出现尸斑。
3.患者生前遗嘱或亲属放弃有创抢救措施。
对DOA患者持续抢救如果一直无效,何时该放弃抢救目前尚无明确的看法。一般认为同时出现以下2种情况,可以考虑患者真正死亡,可结束抢救:
1.脑死亡部分诊断标准:有明确的病因,且为不可逆的;脑干反射消失;深昏迷;自主呼吸停止。
2.心脏停搏,抢救30分钟以上。
不过具体到现实情况,临床医师在做决定前,还需考虑到患者的基础状态、致病因素、猝死时间、院外是否有效抢救等。此外,在我国很多时候患者亲属的态度也是不容忽视的。
相对于医院其他科室,来自急诊科的死亡通知常常让患者家属感到突然,让他们意想不到,不愿意接受,甚至有过激的反应。此外,医师在该过程中也有压力。患者家属不易对急诊医师建立充分信任,因为可能在几分钟前他们还是毫无联系的陌生人,这种情况在知名的大医院可能要好一些。国外有研究发现,医师的最大压力通常在告知死亡消息之前,患者家属的最大压力在收到死亡消息之后。对患者复苏不熟练,诊断不明,感觉治疗方案不适当,会加重医师的压力。而由于急诊患者病情变化迅速,急诊医师甚至在患者死后也不知道病因,同时对自己的处置措施不自信,这些将加重急诊医师对死亡告知的抵触心理。使用恰当的沟通方式,向家属传达患者死亡的消息,帮助其尽量平顺地接受不幸事实,同时也能减轻医师的负面情绪。
在告知死亡消息前,急诊医师应做好充分的准备,这是一个非常重要的步骤。①急诊医师应对患者疾病做出比较准确的诊断,并据此给予相应的处理。②提前向家属告知患者病情危重,“很可能会死亡”,让其有心理准备。同时也要让家属相信,医生们没有放弃救治患者。③尽可能了解患者的身份,患者和交谈者的关系,以及交谈者对患者疾病知道多少,对其死亡的承受程度。
接下来告知死亡的过程,应由一定年资的急诊医师进行,不仅因为其相关谈话经验丰富,也为了取得患者家属的信任。美国Quest等提出了具体的死亡通知实施内容,见表8-2,可供参考。有以下方面需要注意:①死亡通知通常发生在一次不成功的复苏之后,急诊医师需要尽量地获得患者家属的信任。医师应该保持仪表端庄,佩戴标有职务、姓名的胸牌,说话时保持恰当的语气和语速,并看着对方,目光不要闪烁。②明确地告知患者已死亡,避免不必要的误解。同时可向家属说明,医疗组在抢救过程中已经尽力,没有放弃患者,并使其在临死前未经历痛苦。③允许家属观看遗体,在这之前最好移除死者身上的各种管道,擦拭血迹,不要因这些加重了家属的悲伤。若家属因难过不愿观看遗体,不要强求。
表8-2 死亡通知的实施内容

各地区医院对急诊死亡患者尸体的处理可能并不完全一致。一般来说,对于身份确定、有家属或代理人负责,并且不存在医疗纠纷的尸体,可以参考以下流程,见图8-2所示,不过具体执行需尊重各医院相关规定。
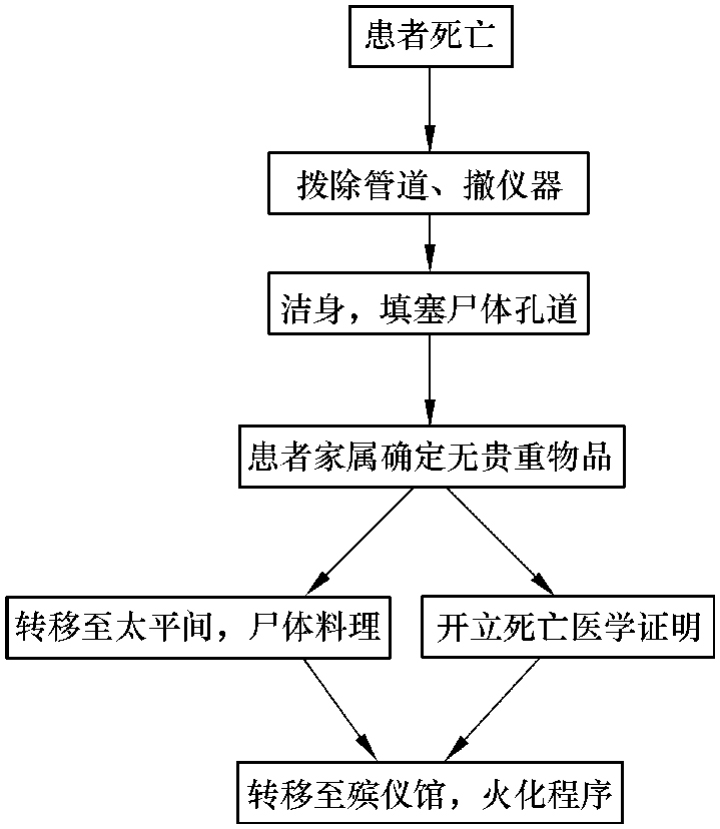
图8-2 尸体的处理流程
关于尸体的保存时间,根据《医疗事故处理条例》第19条规定,死者尸体存放在太平间时间一般不得超过2周,逾期不处理的尸体,经医疗机构所在地卫生行政部门批准,并报经同级公安部门备案后,由医疗机构按照规定进行处理。若医患双方当事人对患者死因不能确定或有异议的,根据《医疗事故处理条例》第18条,应当在患者死亡后48小时内进行尸检;具备尸体冻存条件的,可以延长至7日。
若需要尸检,可遵照《医疗事故处理条例》第18条规定:尸检应当经死者近亲属同意并签字。尸检应当由按照国家有关规定取得相应资格的机构和病理解剖专业技术人员进行。承担尸检任务的机构和病理解剖专业技术人员有进行尸检的义务。医疗事故争议双方当事人可以请法医病理学人员参加尸检,也可以委派代表观察尸检过程。拒绝或者拖延尸检、超过规定时间、影响对死因判定的,由拒绝或者拖延的一方承担责任。
异地死亡患者尸体原则上就地、就近尽快处理。如有特殊情况确需运往其他地方,根据《关于尸体运输管理的规定》,死者家属要向县以上殡仪馆管理部门提出申请,经同意并出具证明后,必须由殡仪馆专用车辆负责运送。
对于无名无负责人尸体,须通知当地派出所,并联系殡仪馆。在当地报纸登尸体招领启事,登报后一定时间(各地区有所不同)无人认领,进入火化程序。
对于有名无负责人尸体,通知当地派出所联手寻找家人或联系人。若找到家人并愿意认领,按以上有名有负责人尸体处理。若虽找到家人但其放弃认领,需签署书面放弃认领文件,然后由派出所出具证明,联系殡仪馆火化。若无法找到家人,登报寻求认领,一定时间后火化。
患传染性疾病的患者死亡后,应按照《中华人民共和国传染病防治法》第46条有关规定处理,即患甲类传染病、炭疽死亡的,将尸体进行卫生处理后,就近火化;患其他传染病死亡的,必要时,应当将尸体进行卫生处理后火化或者深埋。有时为了查找传染病病因,医疗机构在必要时可对相关患者尸体进行解剖查验,并应当告知死者家属。
( 张劲松 何 斌 )
王保捷.2008.法医学[M].北京:人民卫生出版社.
王一镗.2002.现代临床急诊医学[M].北京:中国医药科技出版社.
卫生部脑死亡判定标准起草小组.2003.脑死亡判定标准(成人)[J].中华医学杂志,83:262.
Lunney J R, Lynn J, Hogan C. 2002. Profiles of older medicare decedents[J]. J Am Geriatr Soc. 50: 1108.
Lynn J, Goldstein N E. 2003. Advance care planning for fatal chronicillness: Avoiding commonplace errors and unwarranted suffering[J]. Ann Intern Med, 138: 812.
Ptacek J T, Eberhardt T L. 1996. Breaking bad news: A review of the literature[J]. JAMA, 276: 496.
Quest T E, Otsuki J A, Banja J, et al. 2002. The use of standardized patients within a procedural competency model to teach death disclosure[J]. Acad Emerg Med, 11: 1326.
Singer P A, Martin D K, Kelner M. 1999. Quality end-of-lifecare: patients’ perspectives[J]. JAMA, 281: 163.
Suhl J, et al. 1994. Myth of substituted judgment: Surrogate decision making regarding life support is unreliable[J]. Arch Intern Med, 154: 90.
Support Investigators. 1995. A controlled trial to improve care for seriously ill hospitalized patients[J]. JAMA, 274: 1591.
Teno J, et al. 2004. Family perspectives on end-of-life care at the last place of care[J]. JAMA, 291: 88.
Timothy E, Quill. 2000. Initiating end-of-life discussions with seriously ill patients[J]. JAMA, 284: 2502.