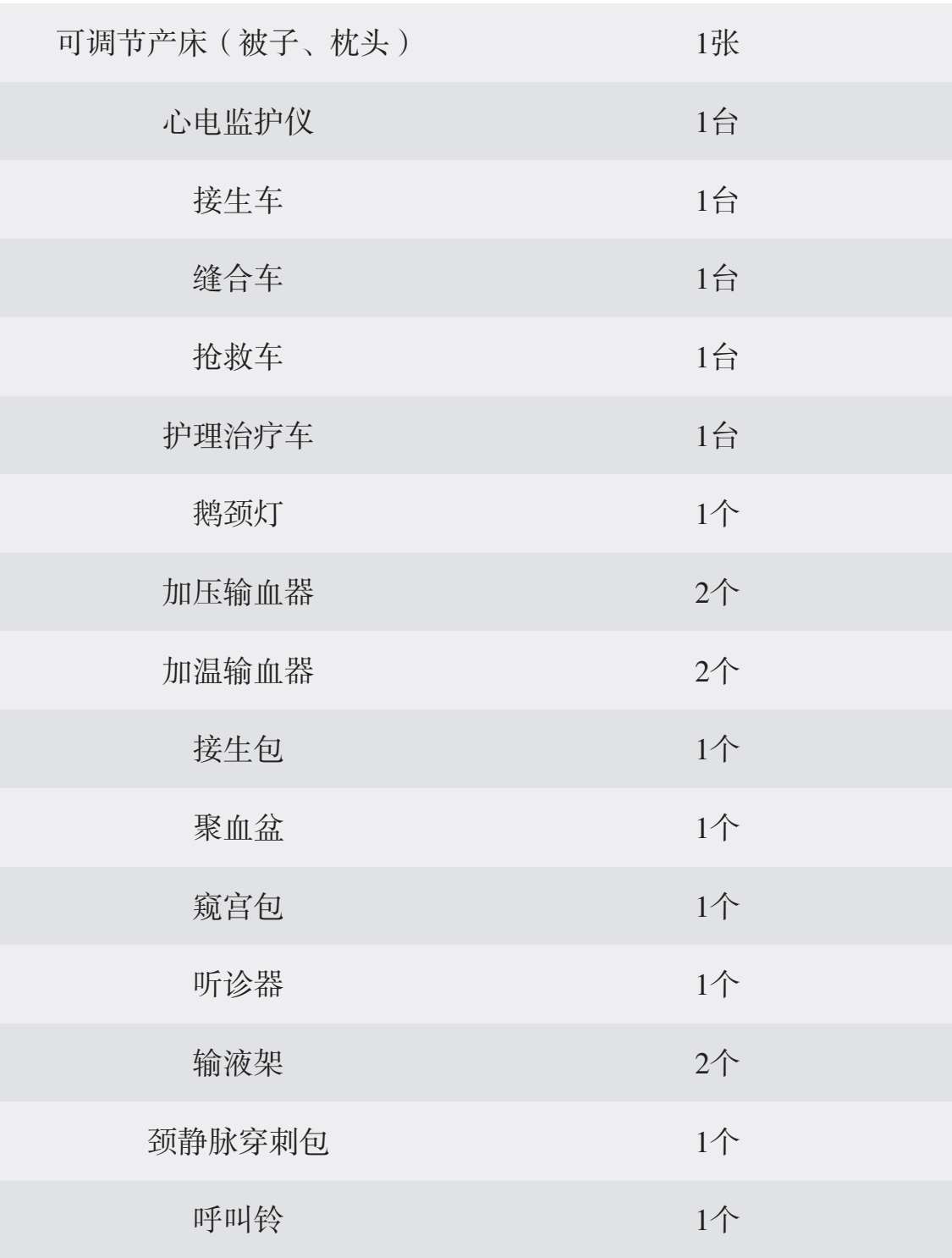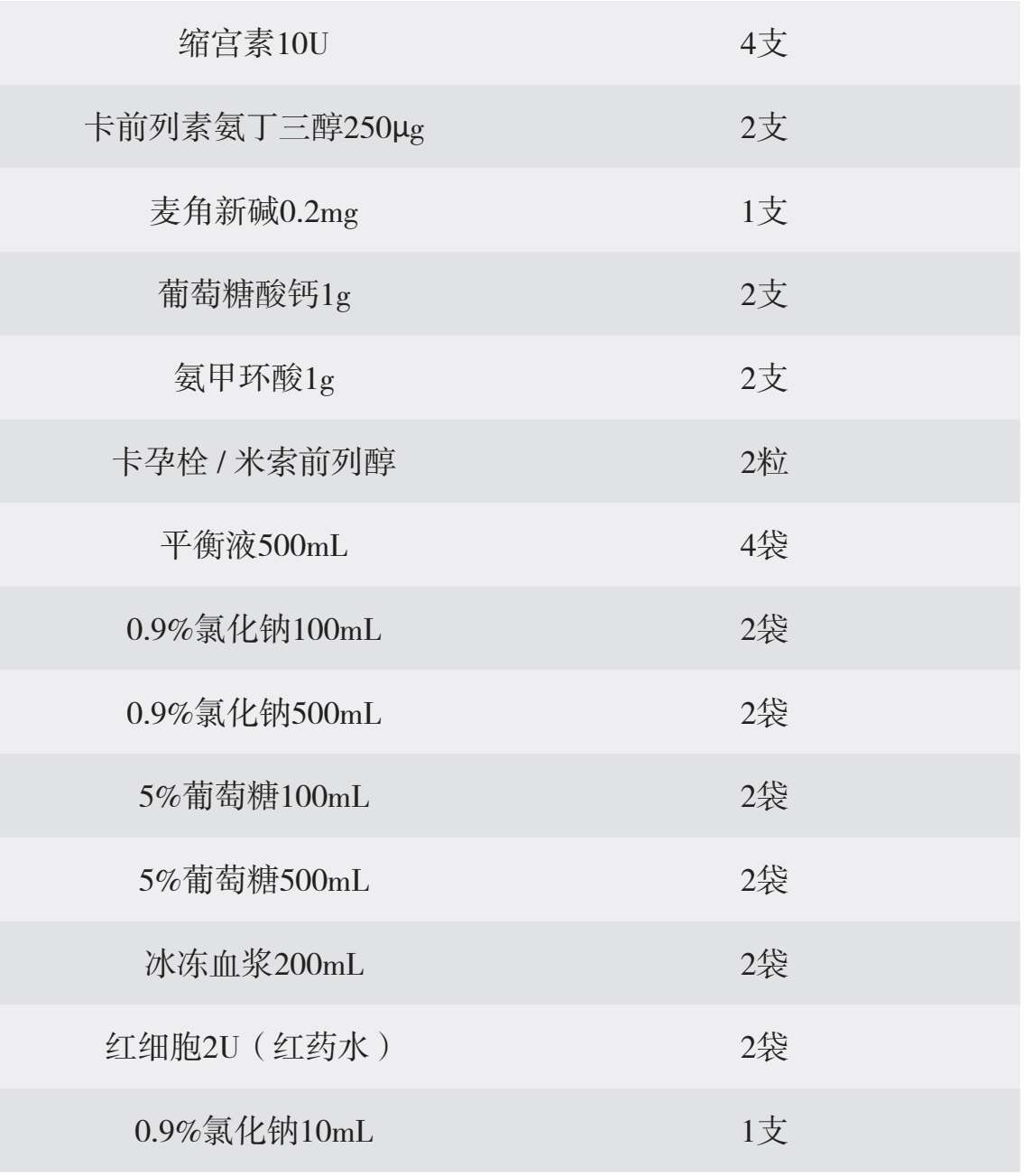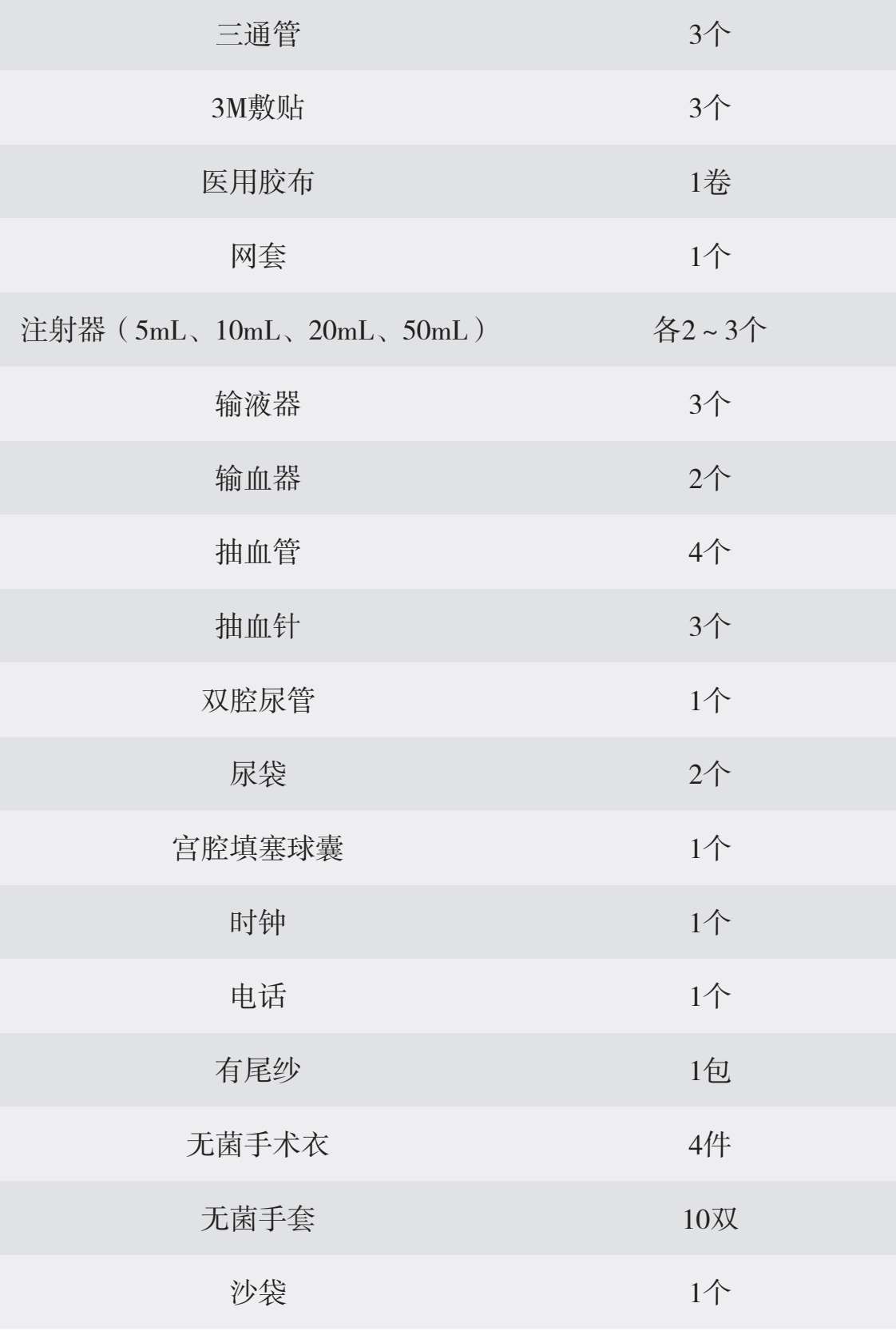

续表
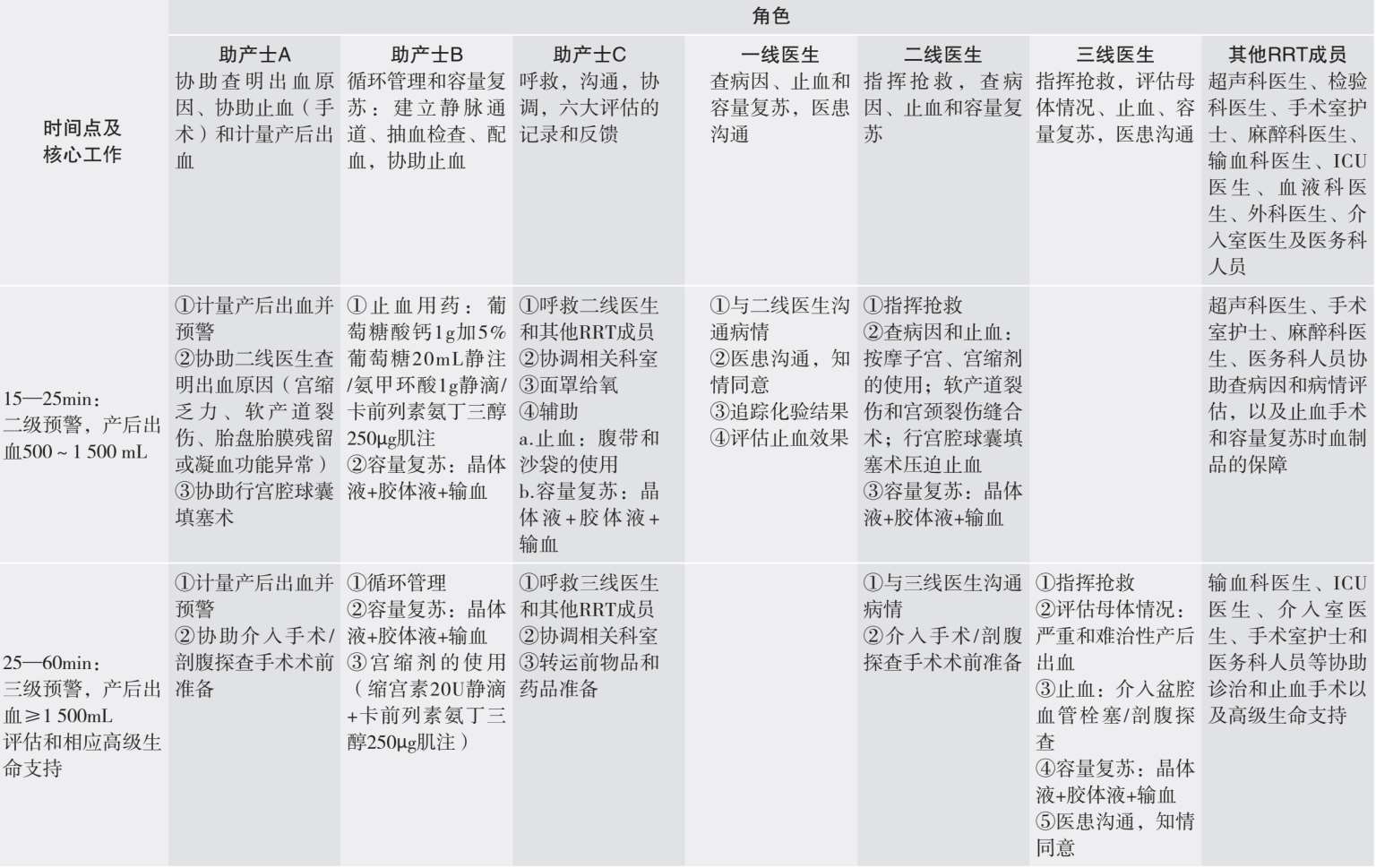
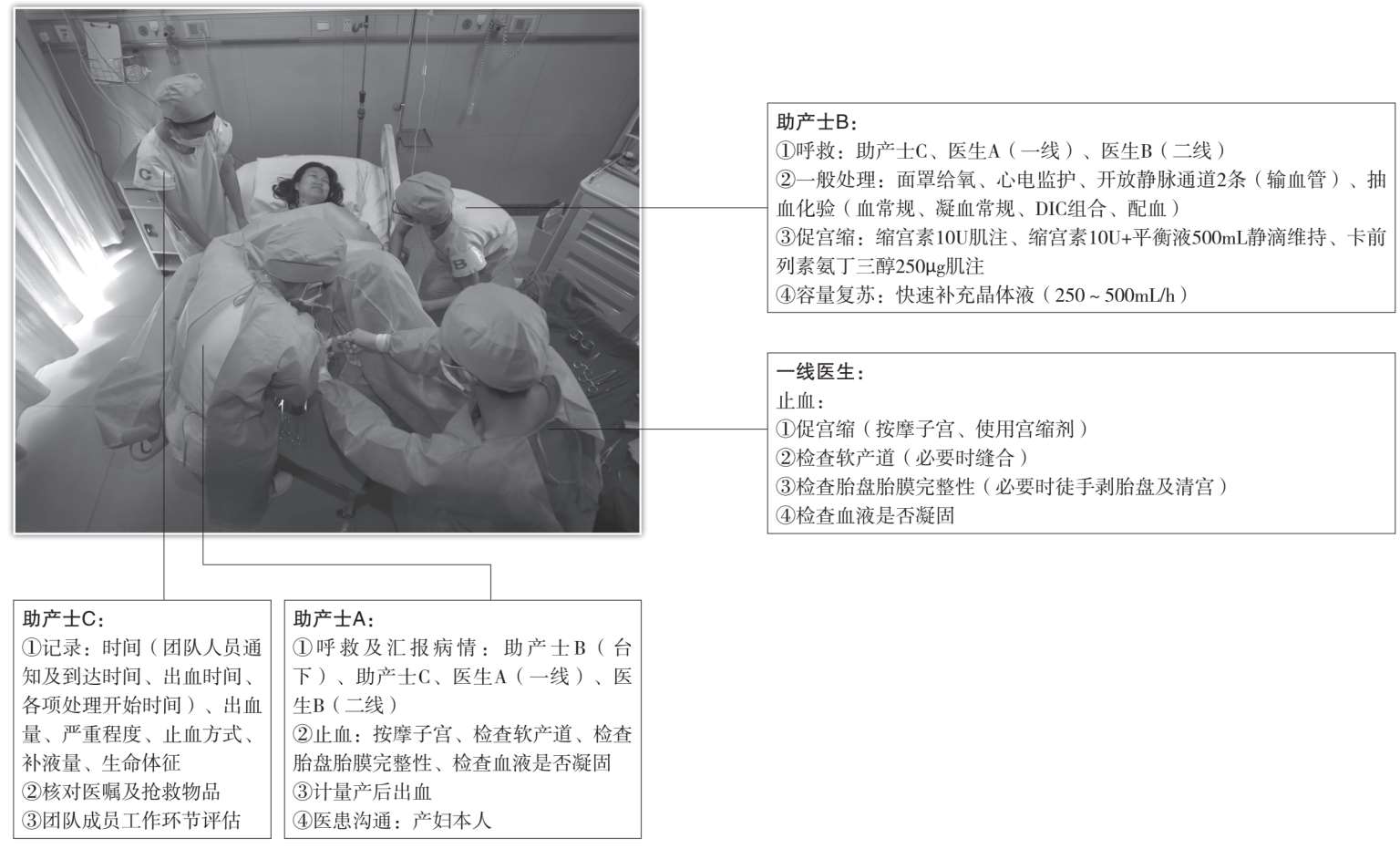
团队: 助产士A(台上)、助产士B(台下)、医生A(一线)。
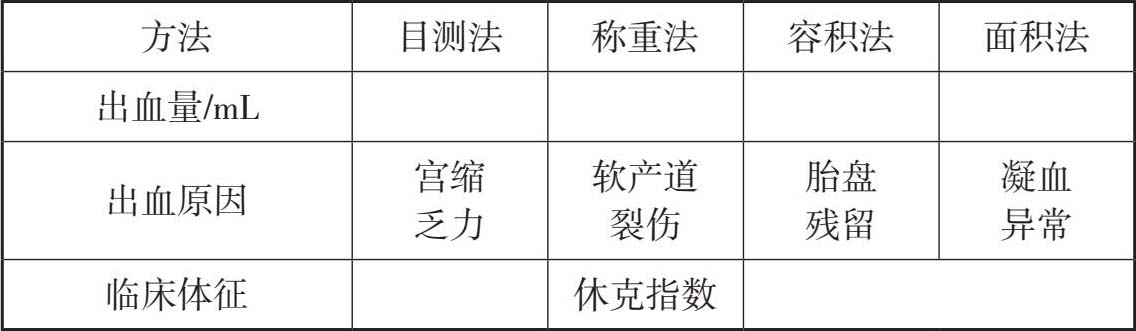
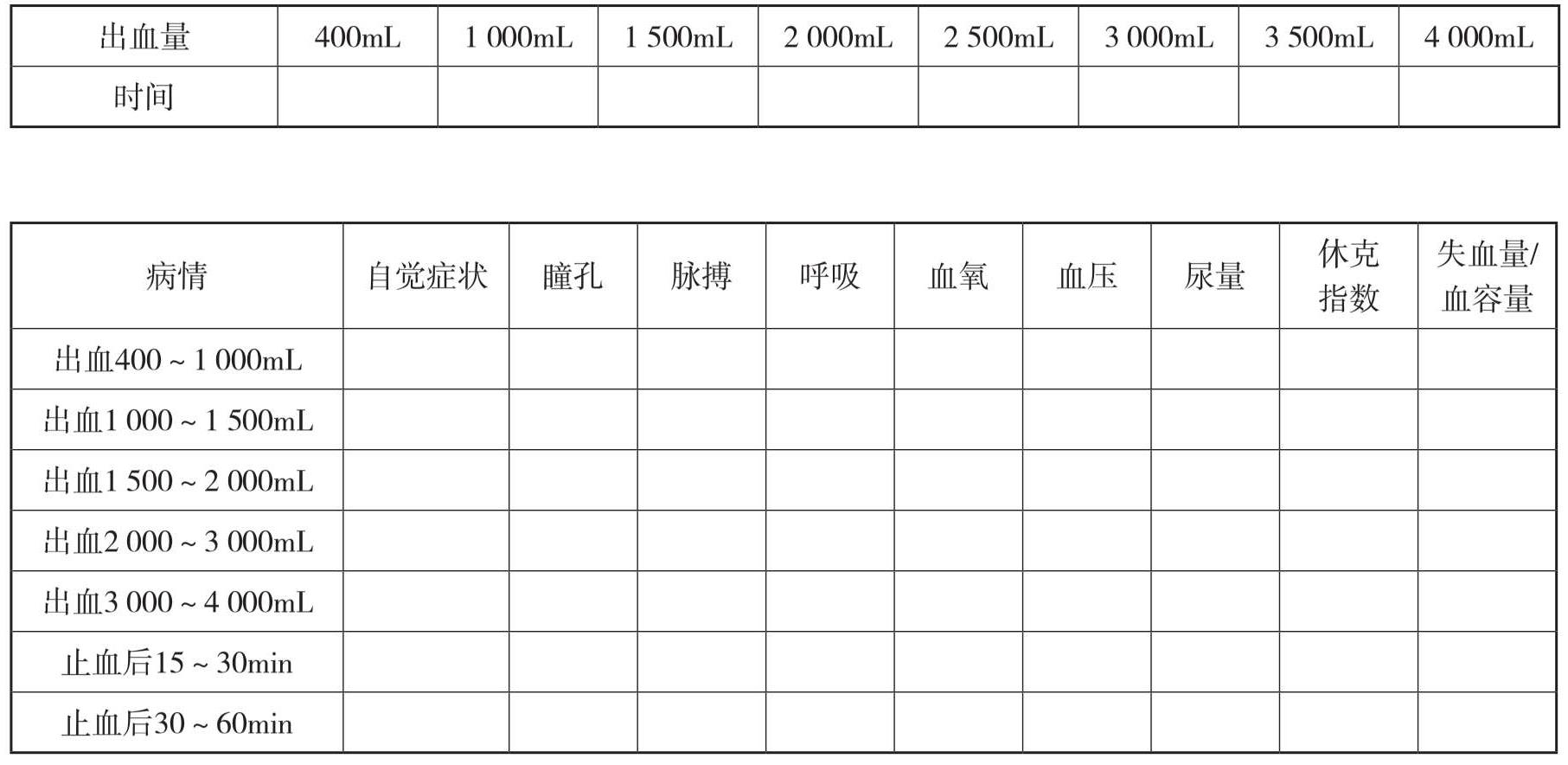
评估出血量: 面积法mL,容量法mL,称重法mL。
休克指数=心率(次/min)/收缩压(mmHg)=(正常<0.5)
评估出血原因:
宫缩乏力(临床表现:高危因素:)
软产道裂伤(临床表现:高危因素:)
胎盘残留(临床表现:高危因素:)
凝血功能异常(临床表现:高危因素:)
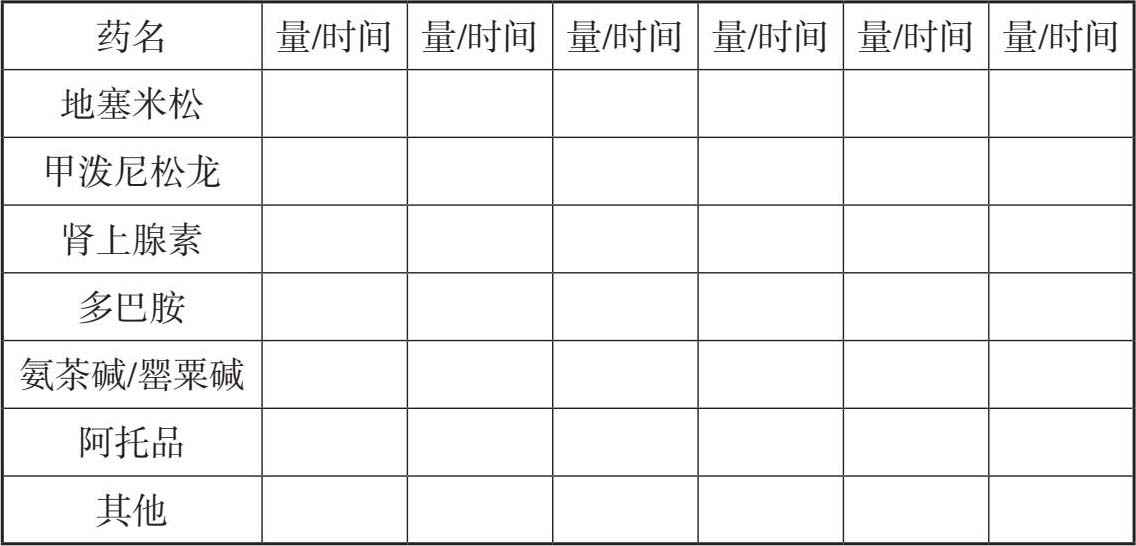
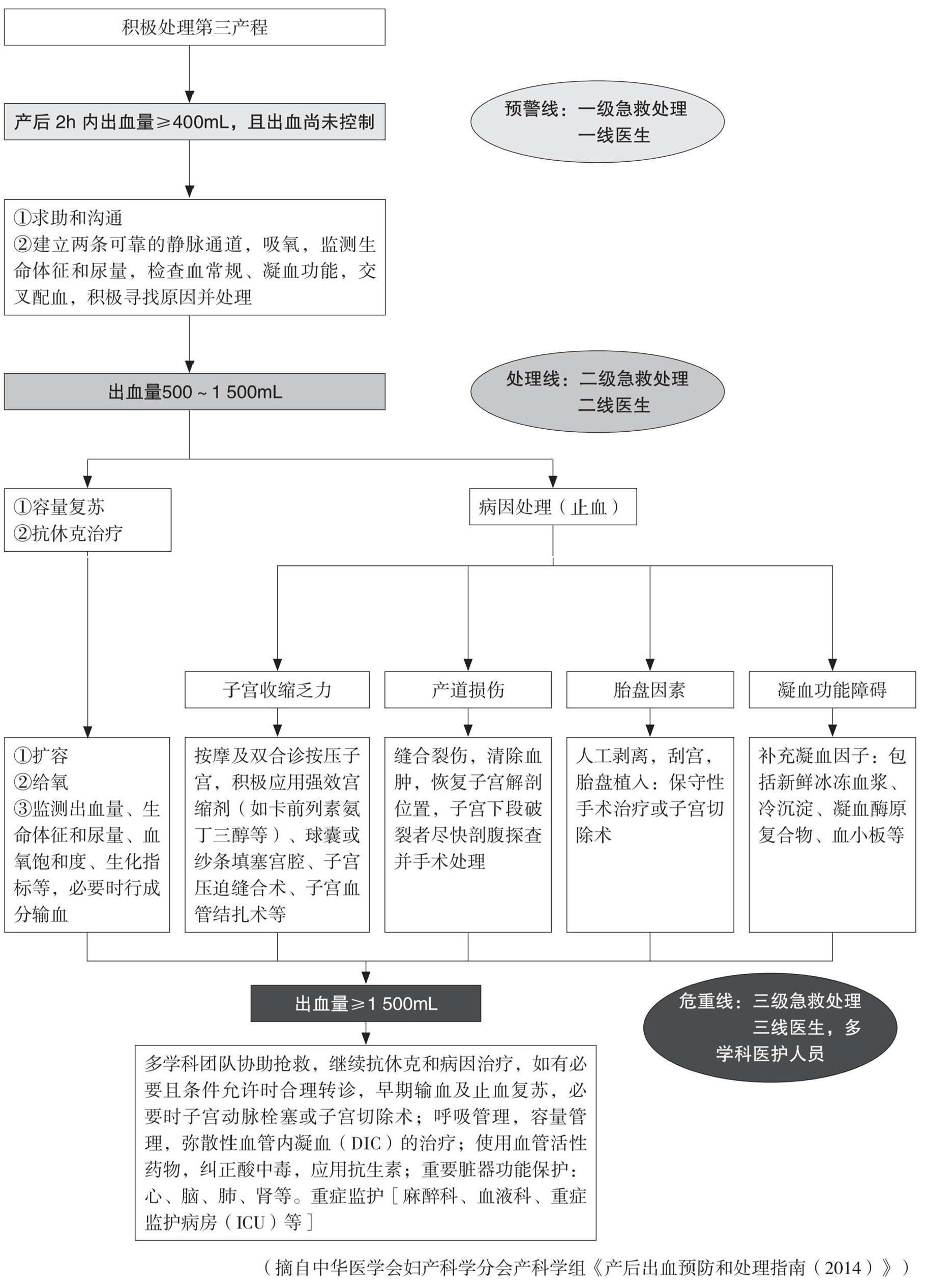
一般处理: 面罩给氧、心电监护、开放静脉通道2条、抽血化验(血常规、凝血常规、DIC组合、配血)。
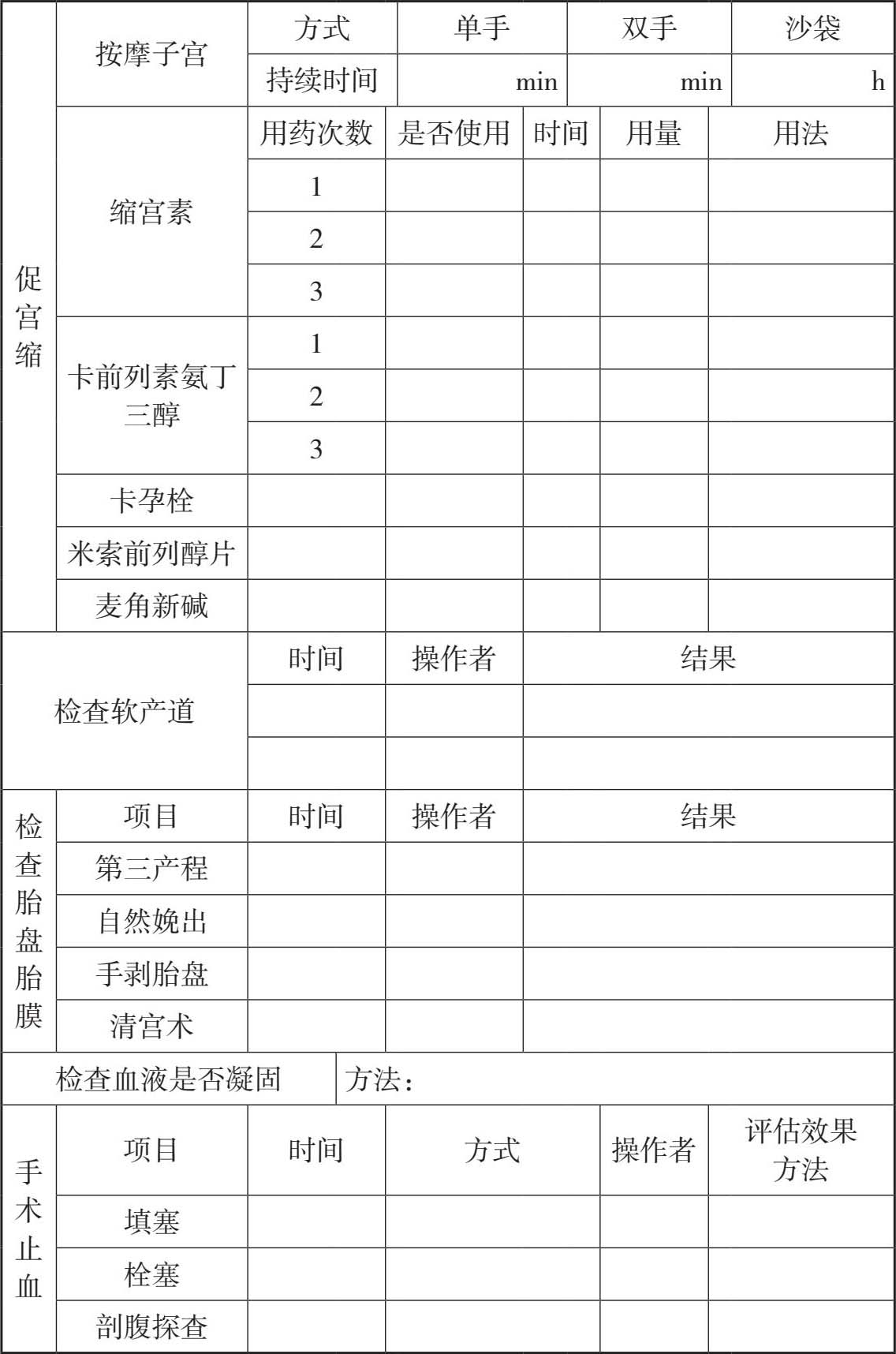
止血方式: 促宫缩(按摩子宫、缩宫素10U肌注、缩宫素10U+平衡液500mL静滴维持、卡前列素氨丁三醇250μg肌注)、检查软产道并缝合、检查胎盘胎膜完整性(必要时手剥胎盘或清宫)、检查血液是否凝固(必要时补充凝血因子)。
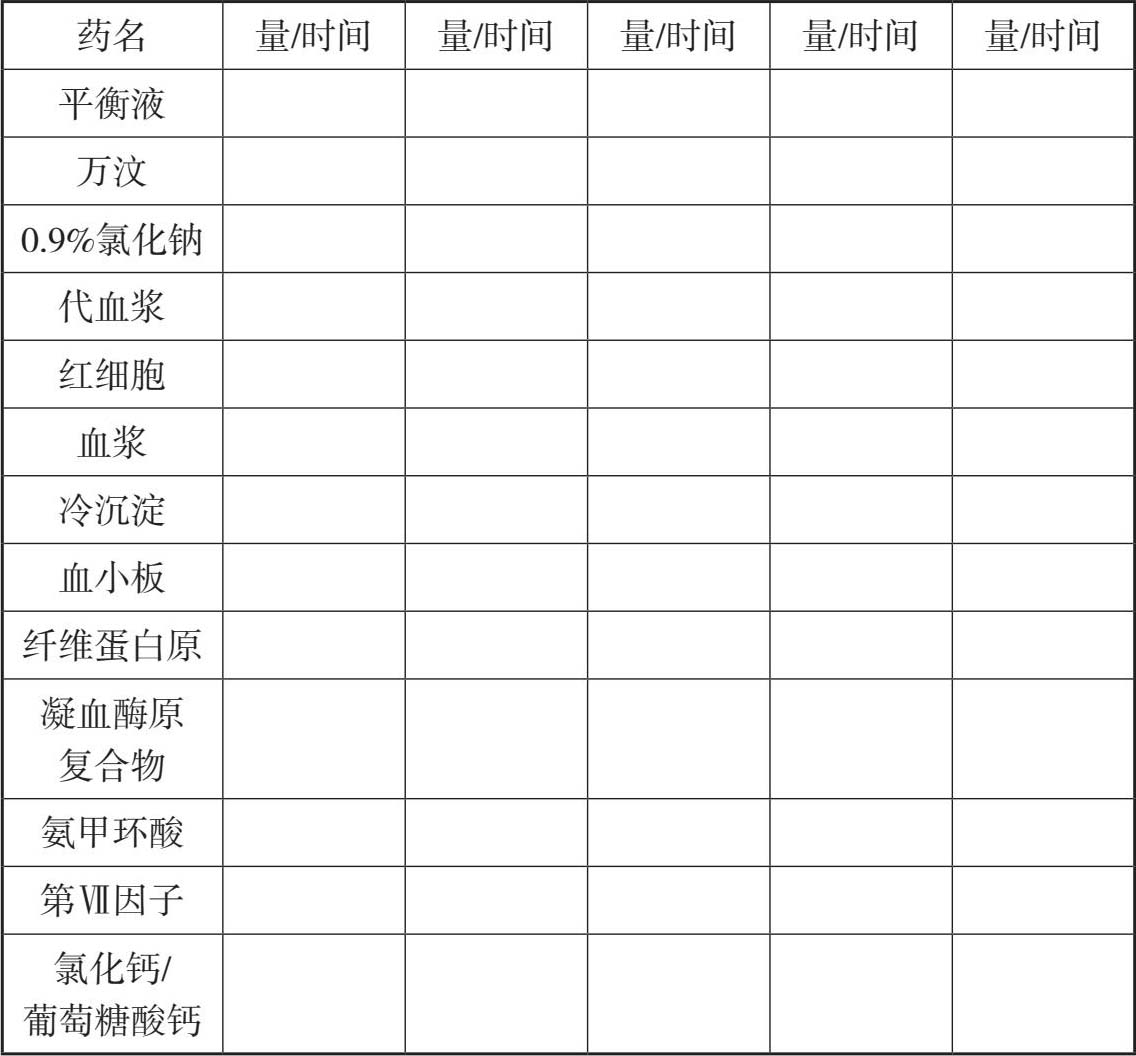
容量复苏: 快速补充晶体液(平衡液1 500mL)。
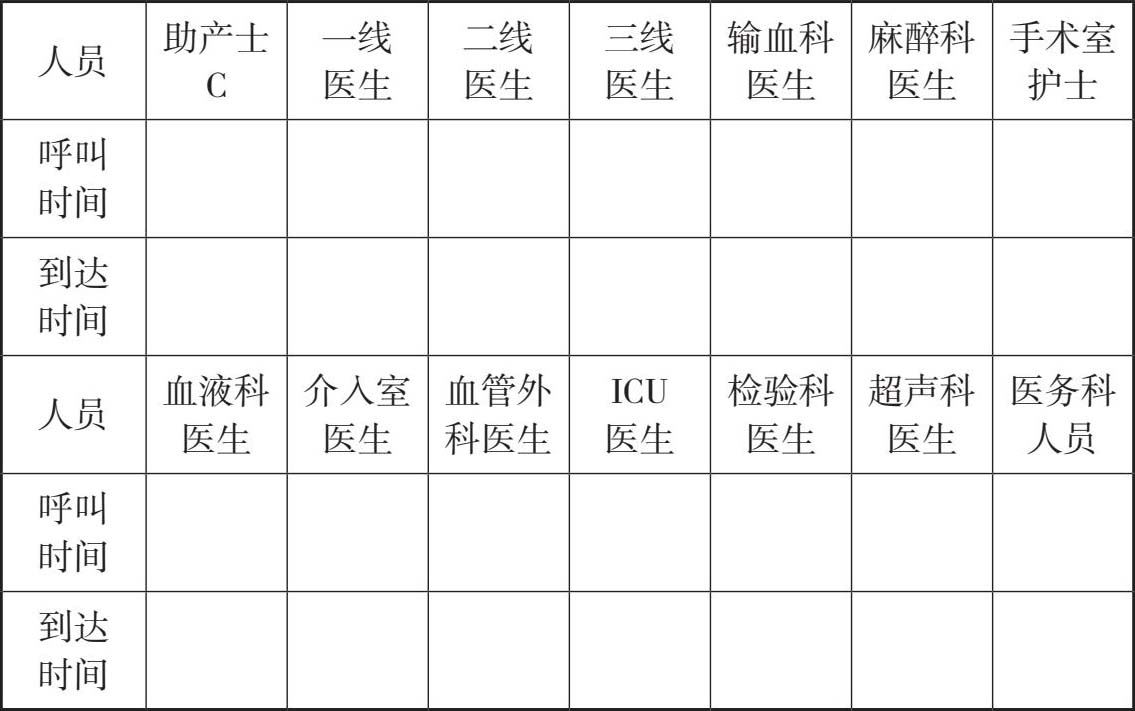
记录: 时间(团队人员通知及到达时间、出血时间、各项处理开始时间)、出血量、止血方式、补液量、生命体征。
团队: 助产士A(台上)、助产士B(台下)、助产士C(台下)、医生A(一线)、医生B(二线)、检验科医生、超声科医生、麻醉科医生。
评估出血量: 面积法mL,容量法mL,称重法mL。
休克指数=心率(次/min)/收缩压(mmHg)=(正常<0.5)
休克分度=出血量 /总血容量 = %
妊娠末期总血容量(L)的简易计算方法:
孕前体重(kg)×10%或孕前体重(kg)×7%×(1+40%)
评估出血原因:
宫缩乏力(临床表现:高危因素:)
软产道裂伤(临床表现:高危因素:)
胎盘残留(临床表现:高危因素:)
凝血功能异常(临床表现:高危因素:)
一般处理: 面罩给氧、心电监护、开放静脉通道2条、抽血化验(血常规、凝血常规、DIC组合、急诊肝功+急诊生化)。
止血方式: 促宫缩(按摩子宫、再次卡前列素氨丁三醇250μg肌注、麦角新碱0.2mg肌注、米索前列醇400μg口服或卡孕栓1mg塞肛)、检查软产道并缝合、检查胎盘胎膜完整性(必要时手剥胎盘或清宫)、填塞(宫腔填塞纱条、宫腔填塞水囊)、检查血液是否凝固(必要时补充凝血因子)。
容量复苏: 总补液量=失血量×3,晶体液∶胶体液=3∶1。若出血量>1 000mL,输血以红细胞为主,2~3U。
目标: 2个100:收缩压≥100mmHg,心率<100bpm。2个30:尿量≥30mL/h,血细胞比容≥30%。
记录: 时间(团队人员通知及到达时间、出血时间、各项处理开始时间)、出血量、止血方式、补液量、生命体征。
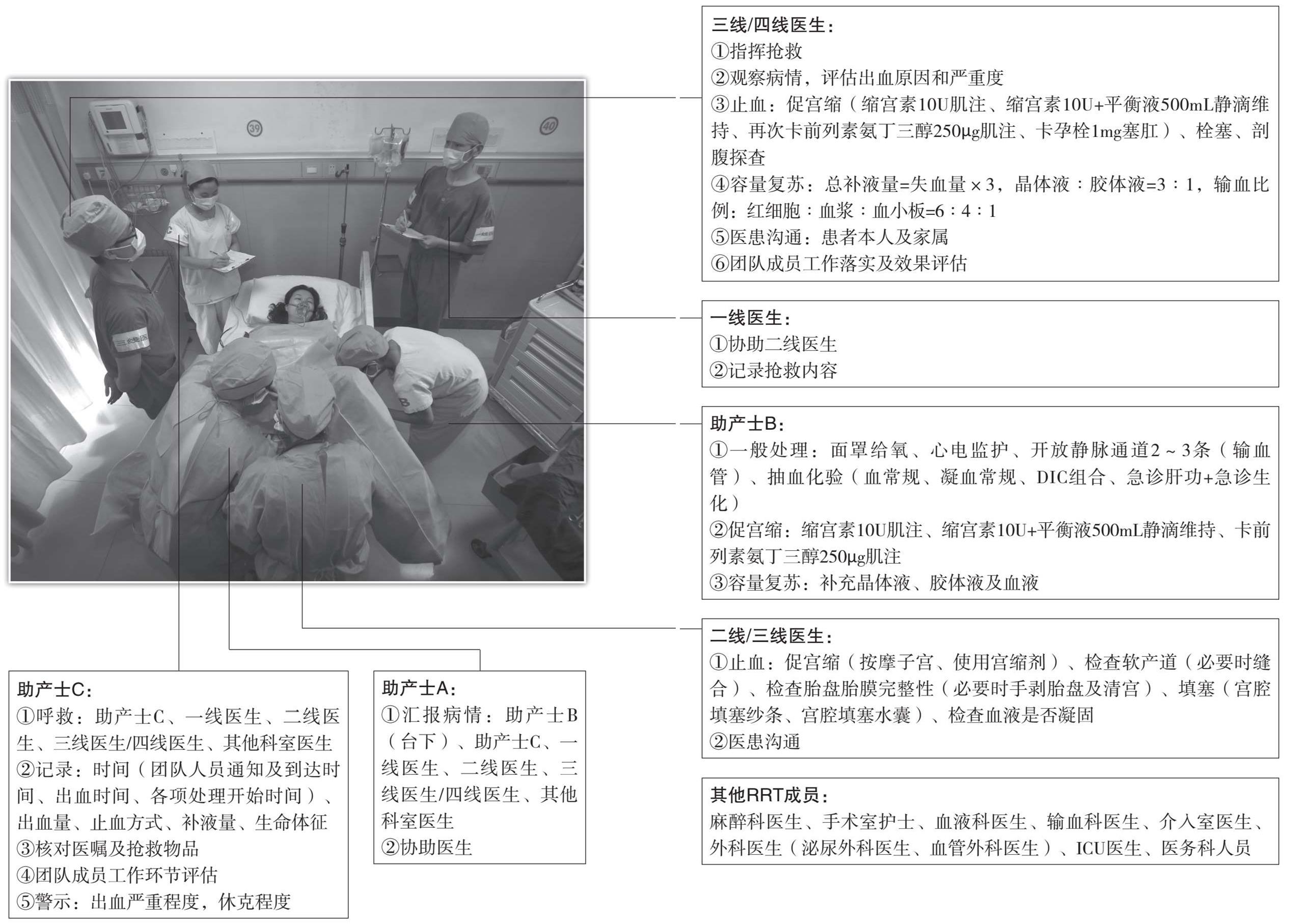
团队: 二级预警团队+医生C(三线)、麻醉科医生、手术室护士、血液科医生、输血科医生、介入室医生、外科医生(泌尿外科医生、血管外科医生)、ICU医生、医务科医生。
评估出血量: 面积法mL,容量法mL,称重法mL。
休克指数=心率(次/min)/收缩压(mmHg)=(正常<0.5)

休克分度=出血量 /总血容量 = %
评估出血原因:
宫缩乏力(临床表现:高危因素:)
软产道裂伤(临床表现:高危因素:)
胎盘残留(临床表现:高危因素:)
凝血功能异常(临床表现:高危因素:)
一般处理: 面罩给氧、心电监护、开放静脉通道2条、抽血化验(血常规、凝血常规、DIC组合、急诊肝功+急诊生化、血气分析)。
止血方式: 检查软产道并缝合、检查胎盘胎膜完整性(必要时手剥胎盘或清宫)、检查血液是否凝固(必要时补充凝血因子)、手术治疗(B-Lynch缝合、子宫局部缝合、子宫血管结扎、经腹宫腔填塞纱条、子宫切除)、栓塞。
容量复苏:
总补液量=失血量×3,晶体液∶胶体液=3∶1,输血比例:红细胞∶血浆∶血小板=6∶4∶1或1~2个MTP
 ,其他高级生命支持。
,其他高级生命支持。
目标: 2个100:收缩压≥100mmHg,心率<100bpm。2个30:尿量≥30mL/h,血细胞比容≥30%。
记录: 时间(团队人员通知及到达时间、出血时间、各项处理开始时间)、出血量、止血方式、补液量、生命体征。