




第二节
|

|
全世界每年有超过3.129亿人接受手术,并逐年增加。手术在给人带来希望与健康的同时,也不可避免地带来了疼痛与并发症。据统计,在所有接受手术的患者中有80%以上会发生疼痛,其中30%~80%属于中重度疼痛。由于不及时或不正确的疼痛处理方法,10%~50%的患者术后3个月存在持续疼痛。排除其他原因所致的疼痛(如恶性肿瘤延续和复发、慢性感染、术前已经存在的慢性疼痛等),这种疼痛被称为慢性术后疼痛,严重影响了患者的身体功能与生活质量,这部分疼痛约占慢性疼痛的1/4。
术后疼痛机制目前主要有中枢神经敏化和外周神经敏化。中枢神经敏化是指损伤信息至脊髓及以上高位中枢,持续提高传递神经元反应的过程;最新研究表明肠促胰岛素信号参与疼痛中枢敏化过程。外周神经敏化是指损伤引发炎症介质释放,诱导外周神经持续异位放电,加剧伤害性反应的过程。疼痛是一种复杂多维的感觉,除了与感官有关,还与情感、认知相关。疼痛激活大脑特定皮质区域,该区域被称为疼痛矩阵。
此外,有研究证明术后疼痛还包括神经病理性疼痛和复杂区域性疼痛。神经病理性疼痛被广泛认为是一种慢性疼痛。然而根据临床经验与研究发现,神经病理性疼痛亦可急性发作,表现为自发性疼痛、痛觉过敏、异常疼痛和感觉异常。一项前瞻性研究发现,癌症术后1周内,10%的患者存在急性神经病理性疼痛。还有研究发现外科患者急性神经病理性疼痛发生率为3%~4%,临床常见治疗手段包括药物疗法与康复治疗(运动疗法、经皮神经电刺激、认知行为疗法)。复杂区域性疼痛是一种以自主神经和炎症为特征的慢性疼痛,可能的原因包括中枢神经敏化和周围神经敏化、自主神经改变、炎症、免疫改变、遗传和心理因素。临床常用的治疗方法包括药物、物理疗法和作业疗法(分级运动想象疗法、镜像疗法)。康复医学在加速外科康复疼痛治疗过程中的作用不可忽视,主要包括疼痛认知、疼痛教育、疼痛治疗。
疼痛会抑制免疫系统,导致伤口愈合不良、加重应激反应、影响早期活动、延迟患者恢复,是加速外科康复实施的障碍之一。术后主要使用阿片类药物进行镇痛,但阿片类药物会产生一系列副作用,包括呼吸抑制、恶心呕吐、尿潴留、认知功能障碍、痛觉过敏、术后肠道功能恢复障碍等,使术后恢复延迟。为减少阿片类药物的使用,加速外科康复方案中提倡多模式镇痛。多模式镇痛是指使用两种或两种以上疼痛控制方式进行有效镇痛,加速术后恢复,缩短住院周期。多模式镇痛分为药物镇痛(中枢神经镇痛、区域镇痛、局部镇痛和全身镇痛)和非药物镇痛。
疼痛不仅给患者带来巨大的痛苦,降低其生活质量、影响生活,还给社会造成一定的医疗经济负担。预测、预防并有效治疗疼痛,可降低术后疼痛的发生率,加速患者恢复。筛查围术期疼痛危险因素有助于疼痛的控制(表6-2)。
对于危险因素的评估,Althaus等人研究出一套评估方法,用来评估术后出现慢性疼痛的概率。该方法包括以下内容:术前6个月心理负荷较大、心理过度紧张;术前手术区域疼痛;术前身体其他地方疼痛;术前6个月出现两种或多种症状(睡眠障碍、疲劳、恐惧、头晕、心悸、不被理解、紧张、服用镇静剂或安眠药),表示容量超负荷;术后1~5d采用视觉模拟评分法(visual analogue scale,VAS)评估所得平均分为5分或更高。每项代表1分,若出现类似情况则计1分,总分为5分。不同的分数对应的风险概率为12%(0分)、30%(1分)、37%(2 分)、68%(3 分)、82%(4 分)、71%(5分)。需要注意是,在研究过程中发现得分为4分的风险最高。
在所有的危险因素中,有不可改变的因素,也有可控因素。可在术前进行可控因素的评估与干预来降低疼痛发生的概率。
1.疼痛相关心理因素
(1)疼痛相关抑郁:抑郁是由促炎细胞因子引发的大脑炎症反应,促炎细胞因子会引发疼痛,因此抑郁状态时忍受疼痛的能力会降低。术前可使用抑郁自评量表(self-rating depression scale,SDS)进行筛查。该量表由20个项目组成,每一项都用4分制评分:“没有或很少时间”正向题1分,反向题4分;“小部分时间”正向题2分,反向题3分;“相当多时间”正向题3分,反向题2分;“全部时间或很大部分时间”正向题4分,反向题1分;得分乘以1.25,将其转换为标准化得分,得分范围在25~100分;分数越高表明抑郁程度越高。根据严重程度分级标准,得分≥53分的患者被认为患有抑郁症。
表6-2 围术期疼痛危险因素

(2)疼痛相关焦虑:可采用疼痛焦虑症状量表(pain anxiety symptom scale short form 20,PASS)进行疼痛焦虑评估。PASS由20项组成:PASS由20项组成:①我觉得疼痛程度太严重,它永远不会减轻;②当我感到疼痛时,我害怕一些可怕的事发生;③当我感到疼痛十分严重时,我会马上躺在床上;④当我进行一些令疼痛增加的活动时,我的身体会颤抖;⑤当我感到疼痛时,我不能清楚地思考;⑥当我意识到疼痛即将出现时,我会马上停止所有活动;⑦疼痛好像令我的心脏跳动剧烈;⑧当疼痛来临时,我会马上服用药物让疼痛减轻;⑨当我感到疼痛时,我认为我可能患了重病;⑩疼痛时,我很难去想疼痛以外的事情;⑪当我感到疼痛时,我会避免重要的活动;⑫当我意识到疼痛时感到晕眩;⑬疼痛的感觉十分恐怖;⑭当我感到疼痛时,会不停想着疼痛;⑮疼痛令我反胃;⑯当疼痛十分严重时,我以为我会瘫痪或变得更残障;⑰当我感到疼痛时,发现自己很难集中精神;⑱当疼痛持续一段时间后,我发现很难平静自己的身体;⑲当感到疼痛时,我感到担心;⑳我尝试避免一些导致疼痛的活动。每项评分0~5分为频率依次增加:0分代表从无,5分代表经常。条目1~5代表疼痛认知,条目6~10代表疼痛逃避,条目11~15代表疼痛恐惧,条目16~20代表疼痛焦虑。
(3)疼痛恐惧:对未知的疼痛过度担心,产生认知偏差与过度警觉。疼痛恐惧会加重心理负担,加重术后疼痛。McNeil等人研究出疼痛恐惧量表(fear of pain questionnaire-9,FPQ-9)来评估筛查疼痛恐惧。其检查内容为是否害怕以下9项的痛苦经历:①摔断胳膊;②清除足底疣;③纸张划破手指;④口腔注射;⑤洗澡时肥皂泡进入眼睛;⑥别人用力关车门;⑦喝整杯热水;⑧臀部注射;⑨摔下楼梯。每项评分1~5,总分为9~45分,9分代表无疼痛恐惧,分数越高说明疼痛恐惧程度越高。
2.睡眠障碍的评估
疼痛与睡眠的关系是相互影响的,疼痛影响睡眠,睡眠时间减少和质量下降会加重术后的疼痛反应;反之,延长睡眠时间会提高疼痛阈值,降低疼痛敏感性。对于乳腺癌患者,术前睡眠质量差,则术后疼痛更严重,住院时间更长。手术患者睡眠状况可利用匹兹堡睡眠质量评估表(the pittsburgh sleep quality index questionnaire,PSQI) 进行评估。主要评估近1个月以下9项具体情况:①晚上睡觉在几点钟;②从上床到睡觉需要多少分钟;③早上几点起床;④每晚实际睡眠时间;⑤影响睡眠的因素;⑥自认为睡眠状况;⑦使用药物辅助睡眠的频率;⑧是否经常感到困倦;⑨做事情是否精力不足。评分标准:每项得分0~3分,评分越高睡眠质量越差。
1.焦虑抑郁
(1)渐进肌肉放松疗法:患者仰卧位,膝盖处垫枕头完全放松,慢慢闭上眼睛,同时有意识地、缓慢地、循序渐进地放松所有肌肉:足底、小腿、大腿、腹背部、胸部、双上肢、头颈。术前每天进行3~4次,每次20~30min。尽量保持环境安静,必要时可使用耳塞、眼罩辅助。
(2)经颅磁刺激(transcranial magnetic stimulation,TMS):作用于左前额叶背外侧皮质区可治疗抑郁症。
(3)音乐疗法:术前、术后进行音乐疗法可减轻术前焦虑与术后疼痛。选择轻柔舒缓为主的音乐,推荐每分钟60~80个节拍数的音乐,术前每天2次,每次15~30min。术后根据患者实际情况进行调整。
2.疼痛恐惧
研究表明,言语引导可以减少疼痛恐惧。在术前对患者进行健康宣教,主要内容包括:告知术后会采取相应的措施来缓解疼痛,如何正确上报疼痛,若疼痛难以忍受或有其他不舒服要及时上报医生和护士。
3.睡眠障碍
改善睡眠质量可缓解术后疼痛。
(1)保持舒适安静的睡眠环境,屏弃杂念,适当的运动锻炼可以改善睡眠质量,建议术前进行每周90~150min的有氧运动。
(2)失眠的认知行为疗法主要训练原则包括:①坚持不懈的方法;②时刻关注患者对症状和每次训练结果的认知、信念和感知;③逐步进行高难度的活动。主要内容包括:①睡眠管理:解释疼痛和睡眠之间的联系、调节睡眠过程、个体间差异、分析失眠因素、解释失眠的恶性循环;②规定睡眠时间:在规定时间内上床睡觉,逐渐增加睡眠时间;③基于操作性和条件反射原理的设定控制指令:卧室行为对睡眠和性的限制、限制在床上或卧室醒着的时间、卧室环境与睡意相结合相互调节、让睡眠与卧室有独特联系;④养成良好的睡眠习惯:通过睡眠卫生教育和行为改变,用促进睡眠的行为取代干扰睡眠的行为,优化睡眠环境;⑤睡眠特异性认知训练:改变与睡眠相关的不适应认知、改变对睡眠的负面想法、摆脱咖啡因;⑥放松训练:更好地应对焦虑和抑郁;⑦自我监控每日睡眠模式:每日自我监控卧床时间、睡眠开始时间、醒来时间以及总睡眠时间和自我反馈。
(3)TMS可以治疗各种原因引起的睡眠障碍。
1.疼痛部位
手术切口或身体其他部位。
2.疼痛性质
胀痛、钝痛、刺痛、绞痛、牵涉痛、抽搐痛、烧灼痛、麻痛、撕裂痛、闷痛或压榨性疼痛。
3.疼痛程度
WHO疼痛程度分级:0级不痛;1级为轻度间歇疼痛;2级为中度持续疼痛;3级为重度持续疼痛;4级为剧烈疼痛且伴随血压和脉搏变化。
4.其他
发作和持续时间、伴随症状、加重缓解因素。
常用的评估方法主要分为自述评估、生理评估和行为评估。疼痛评估主观性性强,因此要遵循个体化原则,结合实际情况进行综合评估。
1.自述评估
疼痛是一种主观感受,因此自述评估是金标准,主要分为单维度自述评估和多维度自述评估。术后常见的单维度自述评估有:视觉模拟评分法(visual analogue scale,VAS)、面部表情疼痛量表(Wong-Baker faces pain rating scale)、数字评分法(numeric rating scale,NRS)。多维度自述评估包括:疼痛简明记录表(brief pain inventory,BPI)、简化的McGill疼痛问卷(short-form of McGill pain questionnaire,SF-MPQ)。
2.生理评估
监测患者的生理指标,适用于不能自述评估的患者。如心率加快、血压升高、呼吸加快,体温上升、表情痛苦、肌肉紧张、掌心出汗、血氧饱和度下降等。
3.行为评估
适用于儿童术后的评估有新生儿疼痛评分(crying,requires O 2 for SaO 2 <95%,increased vital signs,expression and sleepless,CRIES)、东安大略儿童医院评分(children's hospital eastern Ontario pain scale,CHEOPS)。适用于监护室的疼痛评估有疼痛行为评估(behavioral pain scale,BPS)、重症监护疼痛观察工具(the critical-care pain observation tool,CPOT),但需要注意的是,患者在镇静状态下和焦虑状态下的结果会有所偏差。
1.Prince-Henry 疼痛评分法(Prince Henry pain score,PHPS)
适用于胸腹部术后疼痛程度评估。0分代表咳嗽时无疼痛;1分代表咳嗽时才有疼痛;2分代表深呼吸时即有疼痛发生,安静时无疼痛;3分代表静息状态下即有疼痛,但较轻,可忍受;4分代表静息状态下即有剧烈疼痛,难以忍受。分数越高提示疼痛越剧烈。
2.赞比亚围术期疼痛评估工具(posto-perative pain assessment tool for Zambia,POPAZ)
适用于腹部手术术后疼痛评估。表格共5项内容:①活动能力。0分活动正常,1分活动减少无疼痛,2分活动减少偶尔疼痛,3分活动减少也产生疼痛。②活动耐力。0分轻松开始并维持一项活动,1分开始一项活动但仅能维持一会儿,2分开始一项活动但不能维持,3分不能开始活动且伴随紧张和出汗;③面部表情。0分微笑并放松,1分紧张吃力,2分悲伤皱眉,3分面部狰狞。④生命体征。0分正常,1分偶尔呼吸困难、心率增加、呼吸加快,2分心率增加、呼吸加快,3分心率增加、血压升高并伴随呻吟。⑤患者异常行为。0分无,1分坐立不安,2分拒绝进食改变正常模式,3分拒绝参与一切活动。各项相加计算得分,评分结果0~2分为无疼痛,3~7分为轻度疼痛,8~13分为中度疼痛,14分以上为重度疼痛。
3.老年人围术期疼痛评估
对于有认知障碍的患者可以观察其面部表情与行为来进行评估,可使用面部表情疼痛量表(Wong-Baker faces pain rating scale,WBS)。
4.术后神经病理性疼痛评估
术后神经损伤与神经病变是疼痛发生的机制之一,评估神经痛也显得尤为重要。有很多评估神经痛的工具量表,但均不适用于术后评估。Mathias等人研究出一项适用于术后描述神经病理性疼痛的量表,主要内容为近1个月是否出现以下情况:①手术区域或周围有没有发麻或刺痛?②手术区域或周围有没有触电感?③手术区域或周围有没有灼烧感?④衣物等轻接触是否会引发疼痛?⑤温度下降会引发疼痛吗?每一项有为1分,没有为0分,总分为0~5分,分数越高代表神经病理性疼痛程度越高。
2.术后复杂区域性疼痛评估
以下4个类别中至少2类呈现阳性则可判定为术后复杂区域性疼痛:①持续疼痛,与诱因不相符的疼痛。②满足以下4项中3项:A.感觉,痛觉过敏;B.血管,皮肤温度异常合并或不合并肤色有差异;C.水肿,水肿合并或不合并出汗;D.运动/营养,运动能力下降或运动功能障碍(肌无力、震颤、肌张力异常)合并或不合并营养变化(头发、指甲、皮肤)。③同时满足以下4项中的2项及2项以上:A.感觉,感觉过敏(针刺觉)和/或其他感觉异常(轻触觉和关节位置觉或运动觉)。B.血管舒缩,皮肤温度异常异常合并或不合并肤色有差异。C.水肿,水肿合并或不合并出汗。D.运动/营养,运动能力下降或运动功能障碍(肌无力、震颤、肌张力异常)合并或不合并营养变化(头发、指甲、皮肤)。④对出现的体征没有更好的原因可解释。
1.超前镇痛药物干预
超前镇痛是一种在组织损伤前,使用药物或非药物干预,减少疼痛信号产生和传递,降低中枢神经系统兴奋性,从而减少术后疼痛的方法。超前镇痛在世界范围内被用于减少术后疼痛,但在美国还没有被完全接受。Penprase等人进行一项系统评价来研究非甾体抗炎药、环氧合酶-2抑制剂和加巴喷丁是否能有效减轻术后疼痛。结果表明术前使用加巴喷丁和环氧合酶-2抑制剂可以有效控制术后疼痛,使用非甾体抗炎药不能有效控制疼痛。患者使用药物应在医生指导下使用。
2.超前镇痛非药物干预
运动增加了肌肉的压力痛阈值,从而诱发低痛觉效应,可达到超前镇痛的效果。可能的原因是运动改变了体内稳态,激活下丘脑-垂体-肾上腺轴释放人体内源性阿片类物质。研究表明持续10~30min的50%~75%VO 2 max的有氧运动,如功率自行车、慢跑、踏步等可增加痛阈;1~5min强度为20%~50%肌肉收缩的等长、抗阻训练也可增加痛阈。但具体运动处方应根据患者的评估结果进行个性化制定。根据患者危险因素的筛查结果针对性地解决心理问题,具体方法见危险因素干预。高频TMS刺激运动皮质可治疗神经性疼痛。
3.术前疼痛认知行为疗法
(1)术前2周对患者进行健康教育:术前个性化疼痛管理有助于提高患者对疼痛的认识,减少焦虑、抑郁与恐惧,减少术后疼痛。具体术前管理措施包括:①介绍疼痛的原因、类型、结果;②介绍认知三角的思想、感觉、活动、身体反应之间的关系;③识别并记录压力与痛苦的诱因。
(2)术前1周再次对患者及家属进行健康教育:①如何应对家庭和工作中的痛苦;②放松、正念练习;③确定并写下你自己在痛苦或痛苦时的应对策略。
(3)术前3~5d进行运动管理:①安排难度适当的活动,不产生疲劳;②设定疼痛缓解目标;③记疼痛日记;④记录喜欢的5项运动。
术后早期康复干预。术后多模式疼痛干预可分为药物与非药物干预。药物干预包括:中枢神经轴镇痛、区域镇痛、局部镇痛、全身镇痛等。非药物干预包括:经皮神经电刺激、冷疗、运动疗法、反射疗法、针灸、心理干预等。
1.药物干预
不同手术的药物干预具体使用请查阅相关指南并在医生指导下使用。
2.非药物干预
(1)经皮神经电刺激(transcutaneous electrical nerve stimulation,TENS)通过刺激直径大的传入神经纤维,激活内源性下行抑制通路,激活阿片受体,从而降低中枢兴奋性,减轻疼痛。不同患者的手术和切口都有所差异,常见手术的TEMS治疗处方见表6-3。注意,睡觉时不建议使用,若有皮肤过敏、皮肤破损请停用。
(2)冷疗具有许多积极的生理作用,如减少血流量和水肿、降低神经兴奋性、减慢神经传导速度等。皮肤温度降低1℃,神经传导速度降低每秒2m。当温度低于27℃时,疼痛阈值提高,耐受性提高。具体操作为术后24h内使用冷冻凝胶包,用一次性自封袋密闭,置于伤口敷料上,每次20~30min,两次之间间隔1h。注意冰袋融化情况防止漏水,每10min询问患者情况,并观察是否出现寒战、周围皮肤发白现象,若出现立即停止。存在感觉障碍的患者慎用。
(3)运动疗法,运动会产生各种生理心理效应,包括疼痛感觉的改变。运动疗法本身能直接促进β-内啡肽释放,与μ型阿片肽受体结合,起到镇痛作用。运动疗法早期介入术后镇痛的优势在于灵活性与个体化,运动疗法在缓解术后疼痛、促进伤口愈合的同时,还可以消除术后恐惧、焦虑心理。不同手术的运动疗法注意事项不同,运动处方不同,具体详见加速外科康复运动管理相关内容。
(4)功能性贴扎,人工膝关节置换术后24h行功能性贴扎可有效缓解术后急性期的疼痛和水肿,加速患者康复。
(5)反射疗法是一种基于足底反射区代表全身的理念,通过对各反射区的刺激来缓解术后疼痛与焦虑的方法。Samuel等人的研究证明,反射疗法可有效缓解患者术后疼痛。
(6)按摩可缓解术后疼痛与焦虑,属于多模式镇痛中非药物疗法的一种,不同手术对应的不同部位按摩详见表6-4。
(7)中医药主要采用针灸和中药对围术期患者进行镇痛,减少阿片类药物的使用。目前尚缺乏高质量的临床研究,因此中医药方法还是以针灸为主,推荐方法见表6-5。需要注意的是,此方法应由有资质的针灸医生进行。
(8)术后心理状态调整,包括:①音乐疗法,具体方法见上述危险因素干预。②与放松相关的引导式想象疗法,可以作为术后多模式镇痛的药物辅助手段缓解疼痛。
(9)镜像疗法又被称为视觉反馈疗法,通过视觉反馈、镜像神经元、运动神经通路异化、习得性废用减轻等作用来治疗复杂区域性疼痛。临床应用应根据不同患者制定个性化康复方案。
3.术后疼痛的认知行为疗法
具体操作包括:①术前1~2d总结之前学到的技能;②住院期间设定未来14d目标;③适当休息和活动;④家庭作业,术后14d内,每天记录疼痛情况。
4.术后慢性疼痛管理
围术期疼痛管理指南建议术后慢性疼痛的管理应从术前开始进行,具体流程见图6-10。术前筛查高危因素积极干预,术中根据实际情况选择创伤小的手术方式,术后急性期采用多模式镇痛以及术后早发现早治疗慢性疼痛。慢性疼痛的治疗可根据患者具体评估结果选择合适的方法,如理疗、水疗、运动疗法、认知行为疗法、心理治疗等。
表6-3 不同手术的TENS治疗处方推荐
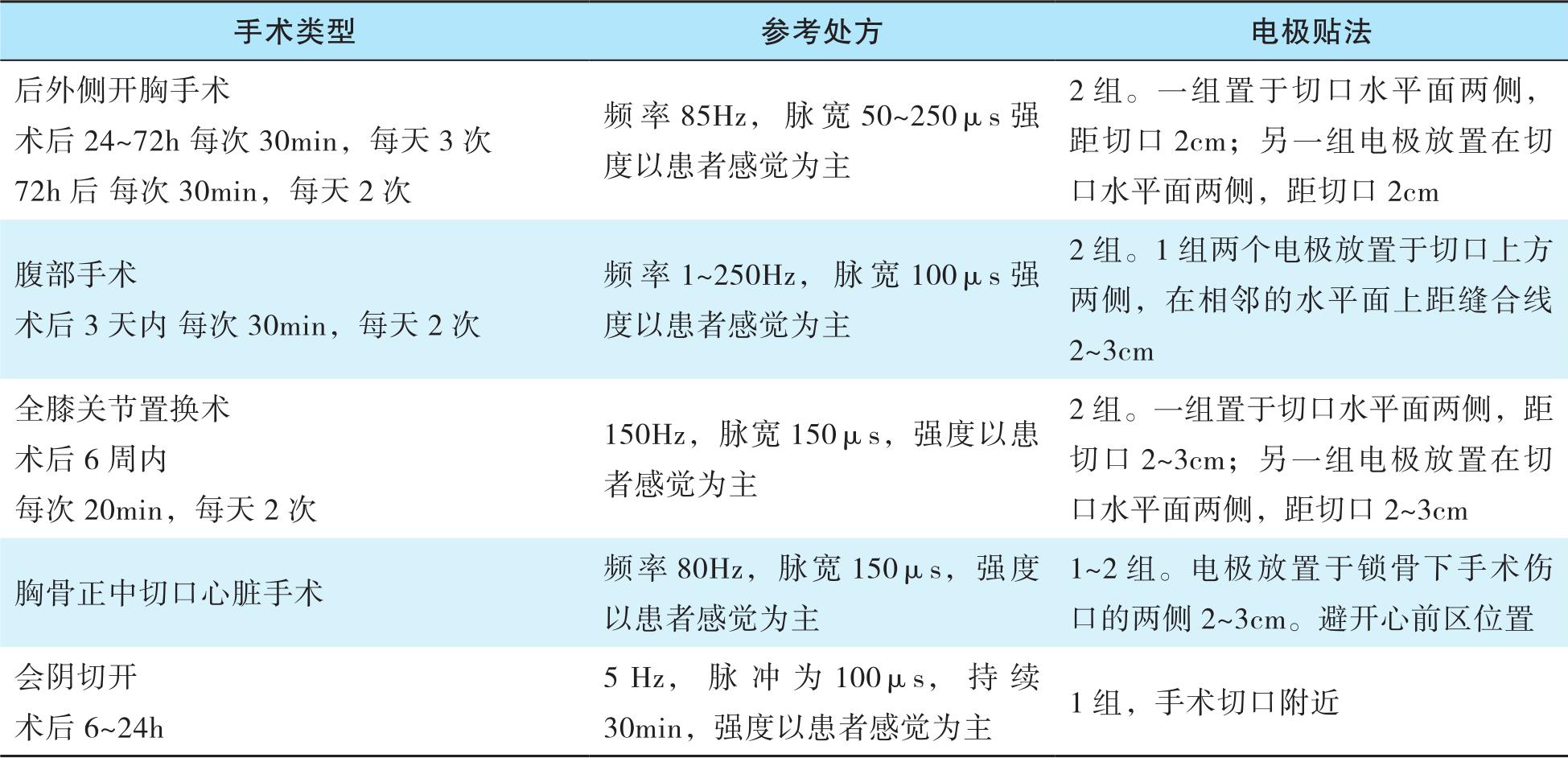
表6-4 不同手术对应的按摩疗法推荐
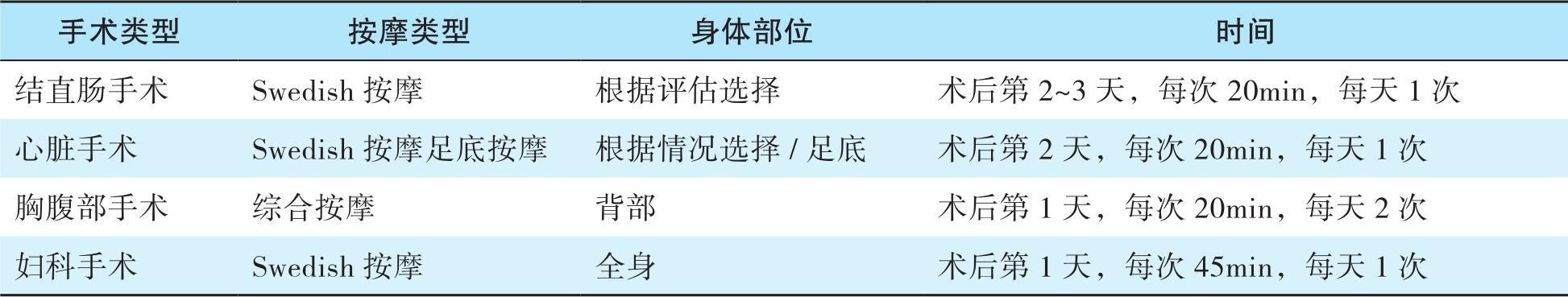
表6-5 不同手术对应的针灸推荐
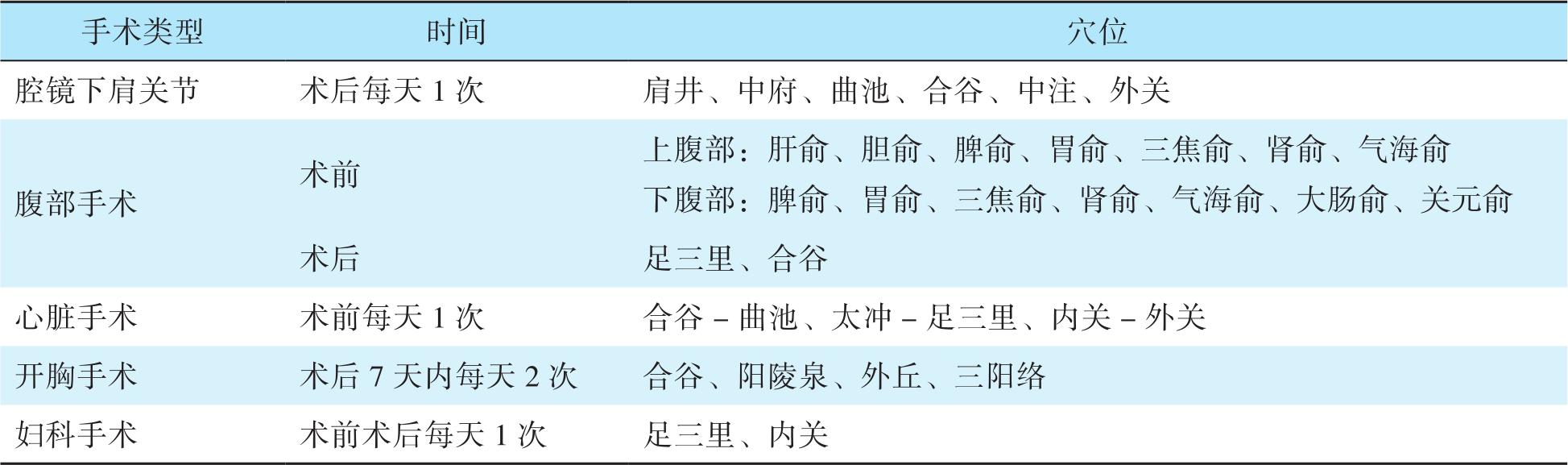
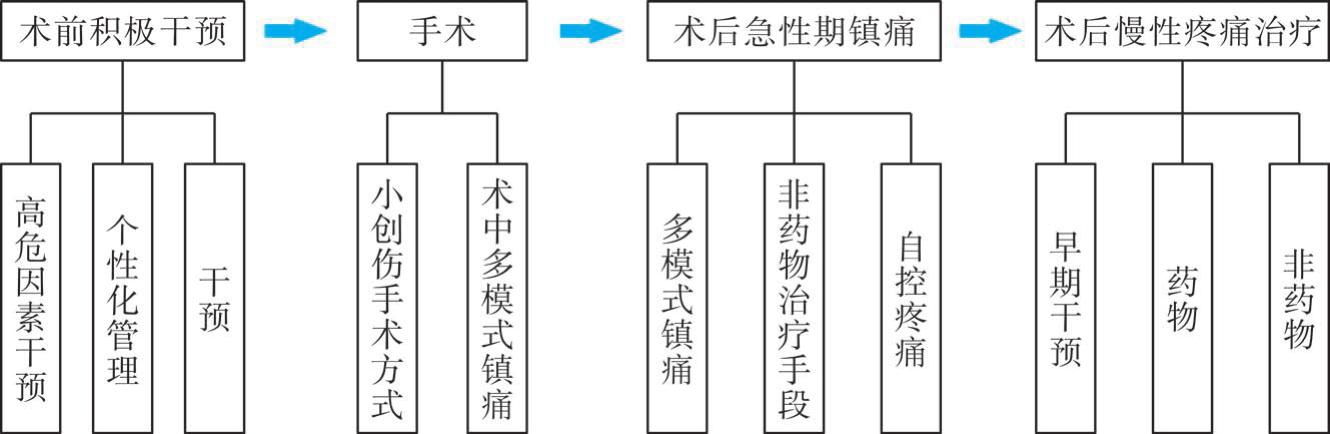
图6-10 围术期疼痛管理具体流程
(李为敏,马茜茜)