




《国际功能、残疾和健康分类》(ICF)描述了身体结构和功能、活动和参与、环境和个人因素等方面对健康和残疾状况的影响。它的分类系统为不同专业、甚至不同领域的研究提供了平台。例如,测量和采集数据、进行临床评估的工具,为社会保障等政策的制定提供参考等。而在康复领域,目前普遍将其用于描述、诊断、评估、干预功能障碍等各个方面,并且开发了残疾评定量表(WHODAS 2.0)作为康复评定工具,以评估患者的需求,以及通过功能、活动、环境等各个方面进行干预后的功能改善情况。一些国家通过功能诊断相关分类(functional diagnosis related groups,fDRGs)决定每种疾病的支付费用,以达到将住院日、医疗资源、医疗费用标准化的目的。虽然我国目前还没有采用这种收费方式,但功能在疾病治疗领域的地位日益受到人们的关注。
预康复作为ERAS术前优化路径之一,秉承着以患者为中心的理念,通过多学科合作的方式,帮助患者在术前最大化“赋能”。我们构建了基于ICF的功能性预康复模型(图4-1)。身体功能和结构方面的主要目标是改善患者各个系统存在或可能存在的(功能)障碍,如采用呼吸训练方式提前改善心肺功能,盆底肌训练以防尿失禁问题,饮食介入防止疾病及手术带来的营养不良等状况;在活动方面,可通过无痛转移训练、穿衣训练等项目帮助提高患者提前习得新的生活自理方式;在社会参与方面,帮助患者能无障碍地与人沟通,甚至重返家庭、校园或职场。而在这个功能优化的过程中,我们也常借助辅助器具等产品改造环境,通过职业技能培训等方式使患者适应社会生活。这些都提示我们,为患者赋能不仅包括生理功能,还包含生活质量、自信心、幸福感等各个方面能力的提高,让患者对功能恢复充满希望而非担忧。基于ICF的功能性预康复不仅贯彻着以患者为中心的理念,还与生物-社会-心理的模式相适应。
预康复可使患者的生理功能和心理状态得到最大优化,从而增强其应对应激的反应能力,降低术后并发症发生率和缩短住院日,达到加速患者康复进程的目的,有利于患者以最佳的状态回归家庭和社会。准确预测可改变的疾病后风险已成为提高术前知情同意、指导围术期临床决策、确保医院护理质量和安全的重要目标。在减少合并症或并发症对临床结果和不断上升的医疗费用的不利影响方面,预测尤其有价值。通过确定数据来源和研究对象推导数据并进行其他小样本试验的验证后,初步确定候选预测变量,开发适用于模型开发的统计方法,最后对模型性能进行内外部的验证和调整,从而确定预测模型。开发和验证基于大数据基础上的预测模型,对于有效监控、预防和管理疾病及功能状况至关重要,有利于准确、实用的量化预康复及术后康复的干预结果和效益。当然,预康复也绝不仅仅是使手术患者受益,对于高危人群及慢性病患者也同样适用,更有利于每个人提升应对疾病的生理和心理功能储备。
慢性疾病包括呼吸道疾病、心脏病、高血压、肥胖、糖尿病和癌症等非传染性疾病,是全世界人口发病和死亡的主要原因。据WHO调查,2000—2016年,全球人口出生时预期寿命增至72.0岁,健康预期寿命增至63.3岁。然而,由于生活在不健康的状态中而丧失的完全健康的同等年数也从8.0年增加到了8.6年。2019年全球资料显示,完全丧失健康的年数几乎是剩余预期寿命的1/4(4.7年或23%)。近年来的调查结果表明,随着生活方式的迅速变化,慢性疾病的患病率在全球范围内加速上升,成为严重的公共卫生问题。如今,慢性疾病不仅与老年人密切相关,在年轻人和成年人中也更加常见,对所有的社会经济阶层都带来了巨大影响。
慢性疾病的管理需要医护人员和患者之间协调配合,越来越多的患者患有多种慢性疾病,使得疾病管理的过程变得更加复杂。而慢性疾病的管理,仅靠医护人员有限时间的管理和教育远远不够,更为重要的是患者的自我管理。
1.自我管理的内容
自我管理是一种能力,包括医疗管理(患者积极参与日常护理和治疗、控制症状)、行为管理(生活方式的改变)和情绪管理(管理疾病的心理、文化和社会后果)。自我管理将重点从对药物治疗的依从性转移到了更广泛的概念上,即理解慢性疾病患者需要的各种知识、技能和心理支持。大量证据表明,加强自我管理可以改善症状、减少残疾、降低医疗支出、提高患者的生活质量。我们必须让患者认识到自我管理是一个日常的、终身的、动态的、需要相互协调的过程。知识、能力、目标设定、疾病进程和环境的变化都可能会引起自我管理的变化。由此可以体现出自我管理的本质——高度的个性化。
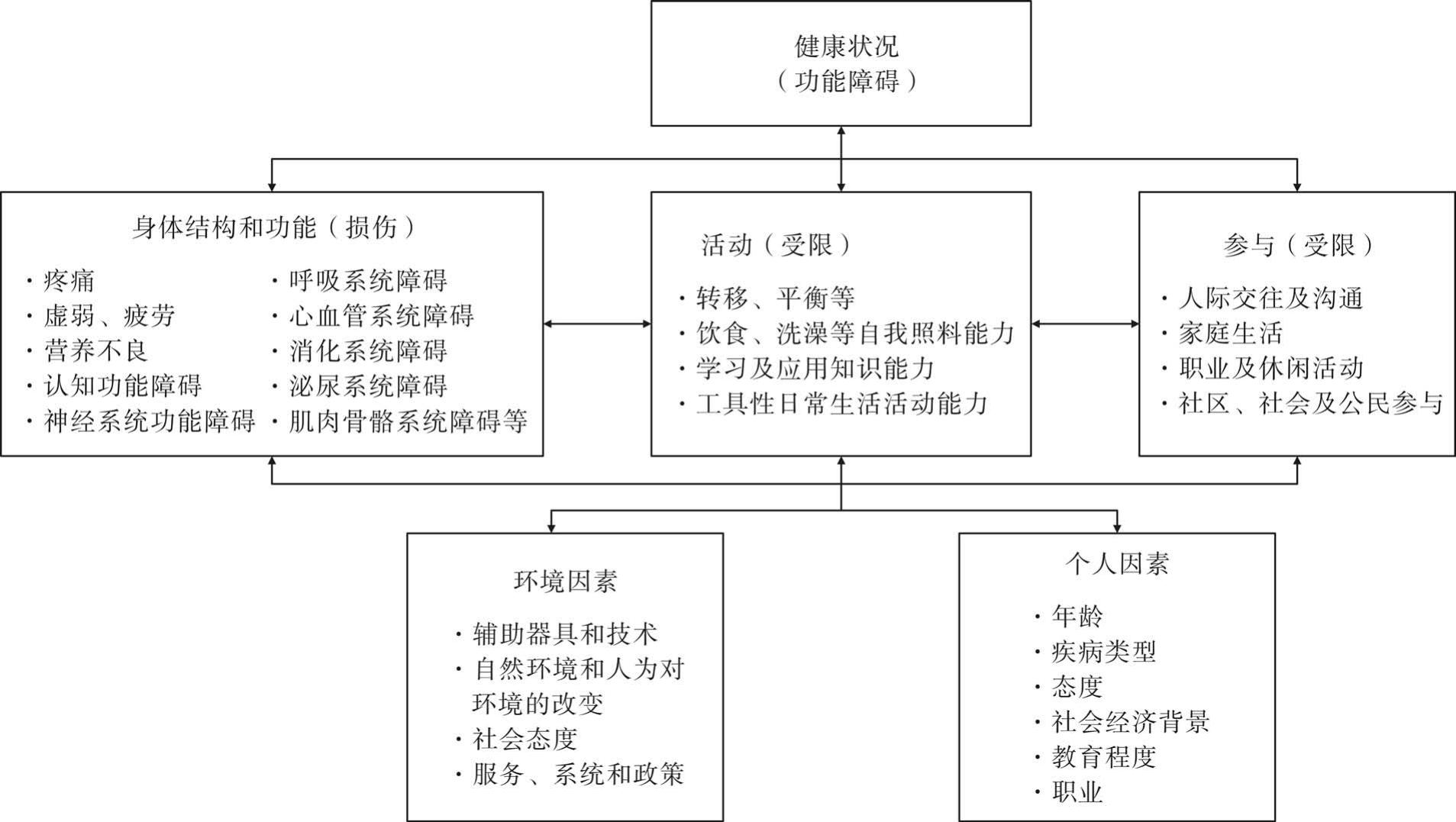
图4-1 基于ICF的功能性预康复框架图
Schulman和同事在一项定性研究中发现,自我管理任务和技能背后的主要过程是关注疾病的需求、获取资源和将疾病融入生活。关注疾病的需求是指了解病情、指定管理疾病的策略和掌握卫生需求,反映了疾病管理中个人获得的技能和能力以及为管理其疾病而进行的活动。获取资源是指患者在自我管理时,通过各种途径(家人、朋友、医护人员、社区等)识别和获得资源(医疗、精神、社会、经济等方面的帮助)。最后,将疾病融入生活是指识别和表达自己在慢性疾病生活中的情绪变化,对其进行自我调节从而使日常生活与疾病需求达到平衡,然后重新评估疾病对自己生活的意义,包括从这段经历中得到的技能、心态的调整等。
另外,与疾病相关的生活背景、宗教信仰、心理和社会经济等都可能会对自我管理产生很大的影响。焦虑、抑郁、恐惧、绝望等精神问题在慢性疾病患者中也十分常见。因此,社会支持(亲人、朋友)和有效的压力管理也至关重要。
2.自我管理支持的方法
自我管理支持是指为了方便患者自我管理而在卫生保健系统中进行和细化多级更改的过程,包括患者与医护人员的互动、环境的改变、卫生系统和政策支持等。
教育是支持患者自我管理的第一步。利用书面资料或面对面教育等方法向患者普及关于疾病和治疗的基本情况和信息,提供对患者及家属的情感支持,增强医护人员与患者间的信任感,鼓励患者对自我改变做好准备。
自我管理支持的步骤为5个“A”,即评估(Assess)、建议(Advise)、同意(Agreement)、协助(Aassist)和安排(Arrange)。不仅要对患者的疾病、功能障碍等情况进行评估,还要进行情绪和心理的评估。例如对焦虑、抑郁的筛查(通过标准化量表进行),评估患者是否做好了准备。首先,了解患者存在的障碍,以便制定个性化的干预措施,并且定期进行复查、再评估。其次,根据检查结果和患者的功能状态向患者提供建议,过程中要注意让患者能够理解这些知识,并将自我管理与健康状态相联系,从而形成医患共识。最后为患者制定个性化的干预措施,定期对患者进行复查。自我管理支持的重点是使患者具备足够的能力根据自己的病情发展情况做出决策。
3.自我管理的关键
(1)提高血压、血糖的检测能力。
(2)按时服药。
(3)坚持合理的运动训练。
(4)良好的睡眠管理。
(5)合理的饮食安排。
(6)及时与医生沟通,定期复查。
在生活方式的变化中,缺乏运动训练是导致慢性疾病发展的一个重要因素。研究发现,运动训练可以减少慢性疾病发生和进展的风险,降低与慢性疾病相关的过早死亡率,并且改善慢性疾病患者的功能和生活质量。因此,运动训练是控制和预防慢性疾病的一个关键因素。大量证据表明,运动训练与肌肉力量、运动能力、身体功能、抑郁等症状的改善有关。一项总结85项随机对照试验的荟萃分析研究中,纳入了22种不同的慢性疾病,分析结果表明运动训练似乎是一种改善慢性疾病患者功能和减少残疾的安全方法。在Marques等人对3.7万多名来自13个欧洲国家的老年人进行的一项前瞻性分析中发现,每周进行一次以上中高强度的运动训练可降低慢性疾病的发生率。Marques和同事的另一项调查也发现,运动训练可以降低慢性疾病的风险,尤其是高血压、心脏病、呼吸系统疾病、过敏、2型糖尿病和肥胖等。最近的研究表明,运动训练和健身是影响肝药物代谢的新宿主因素,有助于个体内和个体间药物反应的变化;但近期结果却有矛盾,建议未来关于影响药物代谢的宿主因素的研究应包括运动训练的信息。如果这些发现也适用于低治疗指数的药物,则可能存在运动训练引起的药物功效和毒性变化的风险,其研究结果对于患有综合疾病的慢性病服药患者意义重大。
一项荟萃分析结果表明,在对未使用胰岛素的2型糖尿病患者超过12周的试验方案中,抗阻力运动似乎可以更有效地促进最大耗氧量的增加,并且与有氧运动在血糖控制和血脂水平控制方面没有差异。在分析了846名2型糖尿病患者的数据后,有中等水平的证据表明,结构性运动干预计划对胰岛素抵抗有效。虽然女性患慢性疾病(除2型糖尿病外)的可能性大于男性,但每周进行运动训练的次数与患癌数量呈负相关。对87名18~65岁的2型糖尿病患者的研究发现,与对照组相比,遵循监督运动计划的患者心脏功能明显改善,运动能力也有所提高。纳入474名非酒精性脂肪肝患者的一项随机对照研究结果表明,运动训练是一种治疗代谢相关疾病的有效方法,在临床实践中将阻力和有氧运动相结合更为合理和有效。对超重和腹部肥胖的青年,运动干预可通过针对肝脂质成分、内脏和皮下脂肪组织从而预防非酒精性脂肪肝。这说明以定期运动训练的形式进行生活方式干预,对于限制甚至逆转年轻2型糖尿病患者心脏结构和功能的损害可能很重要。并且,我们建议患者在能力之内进行高强度的运动训练。
运动被证明可有效治疗慢性紧张型头痛和偏头痛。有氧运动是预防偏头痛的最佳选择,而特定的颈肩运动是治疗慢性紧张型头痛的更好选择。由于慢性疾病患者的运动能力较低并且中老年人居多,因此,我们应该鼓励老年患者进行持续且适度的运动训练。一项回顾性分析研究结果显示,流行病学和干预研究中体育活动和锻炼可以改善无意识和有认知障碍的老年人的认知健康。水上运动也可以减轻抑郁症的老年人的抑郁和焦虑情绪,改善其功能自主性并减轻其氧化应激。对312名65岁以上临床上有显著抑郁的患者的研究结果表明,体育锻炼对抑郁症患者可能有益并且可能与抗抑郁药治疗效果相当。
随着对预康复研究的进展,术前优化越来越受到大家的重视。为了保证患者能够在术前得到最佳方案,预康复管理策略需要多学科联合协作,目前最常用的策略为三联预康复。三联预康复是基于ERAS理念提出的包括营养(nutrition,N)、运动(exercise,E)和应对焦虑(worry,W)的新型(NEW)术前管理策略。许多研究证明,术前营养状况、身体功能基线和精神状态的优化可以增强患者的术后恢复能力、缩短患者住院时间。尤其是对于接受手术治疗的老年人来说,比年轻人更低的生理储备和更高的手术风险,往往使他们面对着更多的压力。因此,术前对患者进行营养、运动和心理干预是十分重要且必要的。
1.N:营养
无论患者的身体基线如何,手术都会引起应激反应,促使蛋白质分解消耗骨骼肌,影响机体的正常代谢从而大量消耗能量。营养不良会导致患者生理完整性受损,延长免疫机制的激活时间,也是导致患者预后更差、并发症和死亡率增加以及住院日延长的独立危险因素。因此,术前进行充分的营养评估和筛查,提供专业的饮食建议十分重要。
常用的营养筛查工具有:营养不良通用筛查工具(malnutrition universal screening tools,MUST)、营养危险指数(nutritional risk index,NRI)、简易营养评估量表(mini-nutrition assessment,MNA)、营养风险筛查(nutrition risk screening 2020,NRS2002)、老年营养风险指数(geriatric nutritional risk index,GNRI)等。根据评估结果给予患者不同的饮食建议。有证据表明,蛋白质-能量形式的术前营养补充方法不仅能改善患者的平衡状态,促进炎症和再生进程,还能提升肌肉的质量和数量。应该充分考虑饮食中蛋白质的来源和质量,并且对饮食中的脂肪、纤维、碳水化合物及微量元素等非蛋白质成分进行合理整合。欧洲临床营养与代谢协会(european society for clinical nutrition and metabolism,ESPEN)建议患者每天摄入1.2g/kg蛋白质,摄入不足的部分最好在每天运动前1h用乳清蛋白补充,从而达到增加蛋白质合成、提高肌肉耐力和改善免疫力的目的。营养是身体生理的基本需求,为机体的进一步强壮打下基础。只有营养与运动相结合,才能使肌肉的质量和力量更加优化。
2.E:运动
运动可以部分逆转与年龄有关的生理衰退并增强老年人的工作能力。大量研究表明,保持最低数量和质量的运动可降低心血管性死亡和肌肉减少症的风险,防止骨质减少,甚至对神经退行性变也能起到预防作用。运动对全身的生理作用是深远的,并且可能与有利的前馈周期直接相关,由此改善的生理功能将导致身体功能改善等。运动可改善一系列癌症诊断的功能能力和患者的结局。这种保护作用背后的机制在很大程度上尚不清楚,目前已提出运动介导的身体成分、性激素水平、全身性炎症和免疫细胞功能的变化等起着作用。最近,有研究证明了自愿运动会导致肿瘤中免疫细胞大量涌入,并且在几种小鼠模型中,肿瘤的发生率和生长速度会降低60%以上。
基线运动能力可以预测患者的术后结局,因此,提高患者的运动能力是预康复的主要措施。通常采用6分钟步行测试(6-minute walking test,6-MWT)对患者的运动能力进行评估,记录患者在6min内以中等强度行走的最大距离。另外,心肺运动测试也是常用的测试方法。在康复训练中,不同的运动类型、强度、频率、运动时间和干预措施等都会产生不同的效果。但大多数干预措施都被证明可以降低术后并发症的发生率。因此,设计合适的运动处方十分重要。一般建议患者在术前4~8周开始进行训练,由低强度递增至目标强度。通常的运动训练包括有氧训练、力量训练、灵活性训练等。根据患者情况选择训练方式,例如有研究表明,对腹部手术患者进行术前吸气肌训练、有氧训练和/或抗阻运动可以减少术后并发症,缩短住院时长。因此,可根据循证证据对腹部手术的患者采取相关运动训练。
3.W:应对焦虑
仅靠运动和改善营养状况并不能达到最佳优化结果,心理干预也同样重要。对于患者来说,手术前、中、后可能出现的各种不确定因素会使患者在术前等待期出现包括焦虑、抑郁等各种的情绪障碍。而出现术前心理困扰的患者预后更差、死亡率更高。通常应在术前8周对患者的心理状况进行评估。常用的评估量表有:医院焦虑和抑郁量表(hospital anxiety and depression scale,HADS)、抑郁自评量表(self-rating depression scale,SDS)、焦虑自评量表(self-rating anxiety scale,SAS)、贝克抑郁自评量表(Beck depression inventory,BDI)、PHQ-9抑郁症筛查量表(patients health questionnaire-9,PHQ-9)和GAD-7焦虑症筛查量表(general anxiety disorder-7,GAD-7)等。根据患者得分进行放松训练或个性化的心理干预。以HADS为例,对于评分≤7分的患者,进行放松训练以减少焦虑;而得分>7分的患者,进行放松训练的同时由心理医生进行心理辅导。
1.呼吸系统
术后肺部并发症(postoperative pulmonary complication,PPC)常伴随大型手术发生(尤其是上腹部手术),是围术期死亡率高、住院时间延长的主要原因。PPC的发病率从2%到40%不等,死亡率高达10%,几乎涵盖了术后影响呼吸系统的所有并发症,如肺不张、支气管炎、肺炎、慢性肺病加重、支气管痉挛、机械通气延长和急性呼吸衰竭等。这些并发症会导致许多难以预测的不良反应,并且显著增加了患者的术后死亡率和医疗成本。
目前,术前肺活量测定和心肺运动试验是预测PPC风险的标准试验。1秒用力肺活量(FEV1)和用力肺活量(FVC)的预测值<60%~70%或最大摄氧量(VO 2 max)<10ml O 2 /(kg·min)时可确定为PPC的高风险。PPC的风险评估需要对患者的意识障碍程度、呼吸模式、肺通气量、SPO 2 、呼吸肌功能、对疼痛的耐受程度、患者焦虑和抑郁的程度等进行测定。常使用格拉斯哥昏迷量表(Glasgow coma scale,GCS)、ASA分级,心肺运动试验(cardiopulmonary exercise testing,CPET)、口腔健康评估工具(oral health assessment tool,OHAT)等进行测定。利用这些评估工具判断患者的疾病和功能情况,并对术中、术后可能出现的情况进行预测和干预。尽量对可变因素采取相应措施,调整患者至最佳状态。在诸多影响因素中,年龄、性别、麻醉风险ASA等级、手术类型、手术持续时间和突发事件等相关性高但不易介入改变;而患者的体重、是否吸烟、术前营养状况、机械通气策略、全身麻醉(区域)、手术方式(开腹手术或腹腔镜手术、手术切口位置)、围术期鼻胃管、术中输血等因素是可以预测并可进行干预的。一般来说,年龄>40岁、男性、ASA≥2级、高身体质量指数、吸烟、术前营养不良、上腹部手术切口、神经肌肉阻滞的自发恢复时间和伴随慢性阻塞性肺疾病(chronic obstructive pulmoriary disease,COPD)等合并症都是PPC的危险因素。
研究发现,6-MWT是一种安全有效地预测高危患者在择期全麻手术后PPC发生率的方法,而且6-MWT 预测 PPC 的效果与 FEV1%相当,且明显优于肺活量测定法预测的FVC%。1992年,Holden 和同事调查了16例可切除肺癌术后死亡率结果显示,6-MWD<304m对预测术后死亡的敏感性为100%。Szekly 和同事在1997年对47例肺减容手术患者进行了回顾性研究,发现6-MWD<200m比FEV1%预测的术后死亡和住院时间更准确。Paisan和同事在2012年发现,在接受上腹部手术的患者中,术前6-MWD与PPC风险之间没有相关性。相反地,Awde和同事在2015年对117名接受大手术的患者进行了一项前瞻性研究,结果显示术前6-MWD<300m与术后住院时间和某些类型的PPC(肺不张、肺炎和每分通气量延长)有关。在术前6-MWD预测PPC的有效性和临界水平方面,尤其是在高危患者组中,存在着有限且有时相互矛盾的数据。
一项前瞻性研究表明,与接受肺癌化疗和社区获得性肺炎的患者相比,吸入性肺炎患者的口腔细菌数量显著较高。而口腔护理可以显著减少口腔细菌的数量,从而降低患者术后患吸入性肺炎的风险。吸烟不仅会加重呼吸道疾病,增加呼吸系统并发症的发生率,还会影响术后康复进程。术前至少4周的戒烟计划不仅可以减少呼吸系统并发症,还可以促进长期戒烟。有证据表明,低潮气量(tidal volume,VT)和中高呼气末正压(positive end-expiratory pressure,PEEP)可以降低PPC的风险。对于术前存在贫血的患者,应找到贫血的原因,并及时补充叶酸、维生素B 12 等,合理搭配膳食。
在Rosero等人的系统性回顾和荟萃分析中,术前进行有氧运动、力量/抗阻训练和吸气肌训练可以改善患者肺功能,减少术后肺部并发症的发生,缩短住院时长;而且进行至少持续2周的监督下吸气肌训练(inspiratory muscle training,IMT) 效果更好。Bhatia 和Kayser在随机对照试验中用功率自行车进行短期高强度间歇训练(high intensity interval training,HIIT),结果发现患者6-MWT和最大摄氧量均有显著改善。对肺癌患者进行术前运动的荟萃分析显示,肺癌患者接受术前运动训练后,肺功能和运动能力都显著增强,并且术后发生肺部并发症的风险大大降低。另外,Mancuso等人证明,增加运动不仅不会使哮喘等呼吸问题加重,还会使哮喘等问题得到改善。
术前宣教和术后生活的预适应十分重要。在患者入院前后或决定做手术后,就应对患者及其家人就术前、术中、术后的注意事项进行详细宣教。除常规护理外,还应进行术后生活的模拟训练,例如手术切口模拟、经皮神经电刺激(transcutaneous electrical nerve stimulation,TENS)疼痛模拟(判断患者耐受程度、是否需要脱敏治疗),疼痛模拟时进行穿衣、体位转移等ADL训练等。另外,还要考虑手术对患者的身体形态变化和心理产生的影响如自卑等。术前告知患者并提供建议,以达到减轻患者心理压力使其更健康地回归生活的目的。这些措施适用于所有系统的疾病,下文除非必要,将不再进行重复描述。对进行胸腹部手术的患者,还应注意切口对呼吸模式的影响,应进行呼吸的预适应训练。
2.心血管系统
常见的心血管疾病(cardiovascular disease,CVD)有冠心病、静脉血栓栓塞症、心力衰竭等。同样,年龄、性别、种族、家族史等也是不易改变的影响因素。而对于存在高血压、高胆固醇血症、吸烟、糖尿病、腹型肥胖、缺乏运动、饮食缺少蔬菜水果、精神紧张等情况的患者,则要通过心肺运动试验、血压分级、加拿大心血管病学会(Canadian cardiovascular society,CCS)劳累性心绞痛分级(CCS分级)、Framingham危险评估模型、欧洲SCORE危险评估模型、WHO/ISH风险预测图、经典Caprini风险评估模型等评估工具对患者心血管情况进行评估。
术前高血压非常普遍,常与较高的CVD风险相关。通过术前严密的监测和治疗常可以有效控制血压。欧洲心脏病学会(european society of cardiology,ESC)和欧洲高血压学会(european society of hypertension,ESH) 动脉高血压管理工作组建议,除了三级高血压,不需要因为术前高血压而推迟手术。但是,手术期间可能出现的突发事件仍然会对患者预后产生较大影响。ESC/ESH指南推荐对高血压一级患者进行减轻体重、饮食控制、戒烟限酒等非药物治疗。而对于风险较高的患者,采用联合药物治疗效果更佳。研究发现,以橄榄油为主要膳食脂肪,适度食用鱼和低脂乳制品,多食用豆类、谷物、水果和蔬菜,同时限制摄入酒精量的地中海饮食(mediterranean diet,MED)方式可以预防CVD的发展。烟碱对血管有收缩作用,应劝诫每个患者术前戒烟,制定戒烟计划并辅以药物和心理支持从而避免戒断症状的出现。
运动是控制CVD风险的关键,研究表明,运动不仅能控制高血压的进一步发展、降低CVD风险,还可以提高CVD患者的生存率。但是过度运动往往导致炎症、肌肉损伤、肾上腺功能障碍等问题,甚至对心脏造成不良影响。因此,给予CVD患者合适的运动处方建议十分重要。研究表明,每周进行30~60min中等强度(最大摄氧量的50%)的运动,可显著降低血压,其中运动1~1.5h后血压降低最多。大多数心脏病患者在术前有功能和心理恶化的可能,这可能会增加术中或术后并发症的风险。试验结果表明,等待心脏手术的虚弱患者每周进行3次或以上的力量、步行、转移、平衡等训练后,其整体功能和运动能力得到显著提高,并且可能减少术后并发症的发生。对血液透析中心的22名肾病患者进行为期6个月的非随机前瞻性试验结果表明,有氧和无氧运动训练相结合可以有效改善身体的健康状况和透析内低血压。运动中也常出现运动性低血压的现象,建议至少进行两次熟悉筛选访视,在运动恢复期间,应至少评估血压20min,但最好评估120min。
生理性缺血训练(physiological ischemic training,PIT)是通过使用止血带或等长收缩等方式对骨骼肌进行规律的缺血缺氧刺激,从而诱导人体产生血管内皮生长因子(vascular endothelial growth factor,VEGF),随着内皮源性一氧化氮浓度升高,内皮祖细胞(endothelial progenitor cell,EPC)释放增加,从而通过“远隔效应”达到提高缺血阈值、促进侧支循环生成的目的。一般刺激3~5min。另有研究表明,麻醉前在内关穴和郄门穴进行30min频率为4/20Hz的经皮电针刺激(强度调至手指轻微颤动),可以降低术后血清超敏肌钙蛋白T的浓度,改变心率变异指数,从而达到减少围术期心脏缺血损伤、保护心脏的目的。
音乐可以调动人的情绪变化,对人的呼吸、血压、神经及内分泌都会产生一定的调节作用,并且可以对影响心脏功能的大脑活动产生影响。因此,对呼吸系统及心血管系统疾病患者来说,音乐治疗也是有效方法之一。
关于静脉血栓栓塞症的问题,会在第六章进行详述。
3.消化系统
常见的功能性胃肠道疾病(functional gastrointestinal disorders,FGIDs)、术后胃肠功能障碍(postoperative gastrointestinal dysfunction,POGD)的主要影响因素有遗传、性别、饮食、生活方式、幽门螺杆菌感染、肠道菌群失调、胃肠动力学异常、胃酸分泌、精神心理等。对消化系统疾病的患者,需要在术前进行胃感觉运动功能检测、胃排空或胃容受性试验等,常用的评估工具包括I-FEED评分系统、利兹消化不良问卷(Leeds dyspepsia questionnaire,LDQ)、尼平消化不良指数(Nepean dyspepsia index,NDI)、90项症状自评量表(symptom check list 90,SCL-90)、汉密尔顿抑郁量表(Hamilton depression rating scale,HAMD)、汉密尔顿焦虑量表(Hamilton anxiety rating scale,HAMA)等。
患者在腹部手术前经常出现缺铁性贫血,会增加术中输血的风险。一项随机对照试验表明,在围术期进行静脉补铁,可以降低术中输血的风险,缩短住院日,并且出院4周后血红蛋白水平也较常规护理组高。Keeler等人发现,结肠癌贫血患者术前口服铁剂和静脉补铁对于术中输血没有影响,但是静脉补铁者,术中血红蛋白水平比口服铁剂者高,因此,静脉补血对于纠正术前贫血更有效。Chelsia等人进行的一项双盲随机试验证实,结直肠癌患者术前4周采用个性化营养咨询和乳清蛋白补充,以及运动、心理护理,可以使患者的功能步行能力得到极大改善。另外,Chelsia等人在一项荟萃分析中发现,对结直肠癌患者进行至少1周的营养干预或与运动相结合的预康复后,住院天数可以减少2d。服用碳水化合物饮料可以调节胰岛素抵抗从而减轻炎症,食管切除术前2h应允许患者服用强碳水化合物饮料等清澈的液体,避免长时间禁食。Jung等人对1335名胃癌患者的研究表明,患者术前戒烟可以减少伤口感染、渗漏、出血等术后并发症的发生。
肠道中的稳态平衡与肠道菌群密切相关,肠道菌群失衡会导致肠道自身免疫失调。有研究结果表明,肠道菌群与肠道外的免疫甚至可以通过肠-脑轴影响大脑的结构和功能。地中海饮食可对肠道菌群的调节起到十分重要的作用。这种饮食方法可以提供充分的纤维、维生素、必需脂肪酸和矿物质等,被认为是炎症性肠病的治疗基础。另外,肠-脑轴的存在导致肠道菌群与人的情绪密切相关。研究表明,特定种类的肠道菌群可能会导致抑郁症的出现,而抑郁状态又会进一步改变肠道菌群结构,从而形成恶性循环。因此,除了注意饮食外,还应该注意精神压力对情绪的影响。大量研究表明,瑜伽、冥想、太极拳等对缓解压力十分有效。
在Barberan等人的随机对照试验中,对择期腹部手术患者进行了监督下的高强度耐力训练。胰十二指肠切除术患者进行术前心肺功能能力强化训练(功率自行车、跑台、上下楼梯等)、肌力训练、呼吸训练(腹式呼吸、体位引流)可以减少患者术后肺部并发症的发生,缩短术后住院日。另外,核心训练可以促进气体排出,减轻腹胀和疼痛感。研究表明,骶神经刺激(sacral nerve stimulation,SNS)可以改善大便失禁(fecal incontinence,FI),提高便秘患者的生活质量。除了禁忌证外,建议所有的FI患者都应该考虑进行SNS治疗。
4.泌尿系统
常见的泌尿系统症状有泌尿系感染、排尿改变、尿液改变、腰痛、水肿、高血压、贫血等。除了年龄、性别、种族、地域、遗传等不可控因素外,还与营养状况、吸烟、饮水量、呼吸道和皮肤感染、代谢等因素相关。常用内生肌酐清除率(creatinine clearance rate,CCr)、尿失禁生活质量问卷(incontinence quality of life instrument,I-QOL)、手术风险度评分标准(physiological and operative severity score for the enumeration of mortality and morbidity,POSSUM)、国际前列腺症状评分(international prostate symptom score,IPSS)、前列腺癌患者生存质量测定量表(functional assessment of cancer therapy-prostate,FACT-P第4版)、前列腺癌风险评估得分(university of California San Francisco-centre of the prostate risk assessment tool,UCSF-CAPRA)、尿路结石风险预测、肾癌术后临床结局预测-系统炎症和营养状态评分等工具评估。
一项荟萃分析表明,运动疗法和行为疗法对老年妇女的尿失禁十分有效。与低强度盆底肌训练(每天3组,每组10次缓慢收缩,每组间隔10s)相比,在前列腺切除术术前进行强化盆底肌训练,每天6组,每组10次快速收缩,组间间隔1s和10次缓慢收缩更能改善术后盆底肌功能,减少尿失禁发生,改善生活质量。另外,患者教育、术前戒烟限酒和良好的营养也可以预防发生术后并发症。研究表明,术前6h禁食固体食物并且在术前2h补充液态碳水化合物可以缩短恢复时间。与标准护理相比,术前生物反馈结合术后低强度的盆底肌训练,对于根治性前列腺切除术患者尿失禁的恢复有更好的作用效果。
5.肌肉骨骼系统
肌肉骨骼系统常见的术后并发症有感染、假体松动、骨折、骨化性肌炎及术后肢体静脉血栓等,常需通过影像学检查进行诊断。年龄、手术类型、手术复杂性、骨质疏松等是术后并发症常见的影响因素。常用的评估工具包括Berg平衡量表(Berg balance scale,BBS)、Fugl-Meyer平衡评估量表、Holden步行功能、移动能力评估(modified rivermead mobility index,MRMI)、SF-36 生活质量量表(36-item short from health survey,SF-36)、Harris髋关节功能评分标准(Harris评分)、HSS膝关节评分标准和肌力评估、关节活动度评估等。
与其他疾病和手术相同,对患者的术前教育仍十分重要。但对肌肉骨骼系统疾病的患者来说,尤其是骨折、脊柱手术、关节置换术等,对转移的要求显然更高。研究表明,腰椎融合和复杂的脊柱重建是最痛苦的几个手术,术前教育、术前动员、体位优化、保暖、多模式镇痛、物理治疗和运动干预等措施都会使脊柱手术患者及膝关节或髋关节置换患者的疼痛症状明显减轻,并且促进患者恢复。然而,也有研究表明,对于接受关节置换术的患者,术前预康复(运动/物理治疗)对术后疼痛和功能的改善很小。基于现有证据,未来还需要更多的研究证实预康复对临床结果的有效性。骨质疏松在绝经后妇女中常见,而运动被认为是骨质疏松患者的有效治疗手段。每周进行3~4次中或高强度运动可显著降低脆性骨折的发生率,但是建议这些运动中应包含一定的力量和抗阻训练。全身震动训练可以增强肌力和腰椎骨密度,较步行训练可更好地改善平衡和降低跌倒的风险。另外,水中运动也可以改善骨矿物质密度(bone mineral density,BMD)的各项指标。Cabilan等人对患有关节炎且已行关节置换的患者进行术前康复训练,与对照组相比,虽然在疼痛、功能和生活质量等指标上无明显差异,但可减少需要继续接受术后康复治疗的人数。对于手术患者,还应该注意术中血液管理的问题,在术前设计预备方案,以便及时应对术中出现的各种意外。脊柱手术除了补充蛋白质能量、微量元素、碳水化合物饮料等,还应注意,全肠外营养(total parenteral nutrition,TPN)可能对分阶段脊柱重建手术的患者更有益。
6.其他
(1)衰弱:衰弱是由年龄、遗传和环境等因素相互作用而导致的复杂状态。研究发现,衰弱不仅与肌力、步态、平衡、耐力、视觉、听觉、认知和营养等方面密切相关,还与慢性疾病、残疾、术后并发症、住院时间延长、死亡率的增加有关。它常导致生理储备减少、对应激源的适应性降低从而无法恢复到基线水平。但它独立于术后发病率和死亡率的增加,是术前评估和风险评估的重要组成部分。因此,术前评估患者的衰弱情况对于减少术后不良预后有重要意义。我们应该对不同类型的患者选择合适的评估工具,常用老年医学综合评估(comprehensive geriatric assessment,CGA)、PRISMA 7 问卷、Sherbrooke 邮寄问卷(Sherbrooke postal questionnaire,SPQ)、Tilburg 衰弱量表(Tilburg frailty indicator,TFI)、格罗宁根衰弱指数(Groningen frailty indicator,GFI)、临床衰弱量表(clinical frailty indicator,CFI)、衰弱指数(frailty index,FI)等工具进行评估。另外,步速也是判断衰弱的测量工具之一。步速<0.8m/s表示有衰弱风险,<0.2m/s则说明非常衰弱。
由于术后危险因素的增加,衰弱患者的预康复显得尤为重要。研究表明,饮食质量与衰弱风险成反比。摄入含有特定微量元素(维生素、胡萝卜素等)的食物、抗氧化能力高的食物(水果、蔬菜、绿茶、咖啡等)和高蛋白质摄入模式可以降低虚弱风险,而较高的脂肪摄入和零食、饮料的饮食模式则会增加虚弱风险。较少的活动量也是导致身体衰弱的一大原因。尽管运动计划及结果有差异,但是许多研究证明,无论是健康还是患有慢性疾病的老年人,多成分训练都可以带来极大益处,可以增强心肺功能、提高认知能力、降低跌倒和残疾的风险。美国运动医学学院指南建议应该在有氧训练之前先进行力量/抗阻训练和平衡训练。Nicola等人对271位衰弱的老年人进行了一年每周3~5次的家庭平衡和下肢力量训练,然后通过生理概况评估(physiological profile assessment,PPA)、简易体能状况量表(simple physical performance battery,SPPB)、月度日历和电话随访等方式进行统计,结果表明,虽然跌倒率没有明显差异,但是跌倒风险在前3个月下降并且达到基线水平,而且股四头肌力量和平衡功能也得到改善。功能性步行、太极拳都是降低摔倒恐惧、提高平衡能力的好方法。Ng等人在一项随机对照试验中研究了单独或组合进行6个月营养、运动(依个人情况制定,每周2次、每次90min,中等强度)、认知干预(每周2h)对老年人衰弱情况的影响。结果表明,所有干预都可以降低衰弱风险并且提高营养和认知水平。其中,运动干预可以有效提高步行速度,而综合治疗在增强膝关节力量和身体能量方面最为有效。衰弱给老年人健康带来的广泛影响,常常伴随着巨大的心理压力,其中包括对部分能力丧失产生的无用感,缺少亲人照护的孤独感,对疾病、疼痛的恐惧感等。要密切关注老年人的心理状况并进行干预。
(2)认知:认知障碍通常在术后早期并不明显,而常在出院后发现。病因尚不清楚,但被证明与性别、年龄、慢性疾病(脑卒中、高血压、抑郁、慢性肺疾病、糖尿病等)、疾病的严重程度、多种药物的使用、睡眠、身体质量指数(body mass index,BMI)、教育水平、就业情况等多因素有关。认知障碍包括患者的注意力、定向力、执行力、计算力和知觉障碍。目前常用的量表有简明精神状态检查(mini-mental state examination,MMSE)、蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)、Loewenstein 职业疗法认知评估(Loewenstein occupational therapy cognitive assessment,LOTCA)、日常注意成套测验(test of everyday attention,TEA)、韦氏记忆测验(Wechsler memory scale,WMS)、临床记忆量表(clinical memory scale,CMS)等。
睡眠潜伏期延长、REM睡眠行为障碍和睡眠时间(每晚<6h或每晚>9h)等睡眠问题都会导致认知功能下降,并且睡眠与认知之间会双向影响。因此,改善人们的生活行为方式可能是维持认知能力的重要方法。另外,免疫系统和肠道菌群也被证明与认知功能有关,饮食和微生物的调整可以改善患者的认知功能。延长运动时间、休闲娱乐时间等也对患者的认知障碍有显著改善。许多随机对照试验已证明,有氧运动和非有氧运动干预均可降低抑郁症状。许多系统的评论和荟萃分析都支持了这一点。有证据表明,每周中等强度进行3次、持续至少9周的监督下有氧运动可有效缓解抑郁症的症状。认知训练对于运动技能的提升也已经被许多研究证明。心理意象的应用是一种非常有效的方法,它通过头脑中呈现的场景进行预演达到提高技能的目的。另外,认知任务分析(cognitive task analysis,CTA)也是一种有效的认知训练方法,甚至被广泛用于军事环境中。这也说明,认知训练不仅对患者状况的维持和改善有极大益处,对于医护团队技能的提升也有很大的指导意义,我们应该善用自己掌握的技能进一步提升自己。
(3)疼痛:详见第六章相关内容。
预康复的成果在临床相关科室已初步见效。为有效量化并开展预康复方案,预测患者的危险因素、术后并发症发生率和死亡率等十分重要。因此,我们采取了许多评估及筛查工具,以求通过更精确的结果为患者制定康复计划。但是,评估者的主观想法导致的偏见,同一个工具对于不同患者的有效性可能不同,一些患者由于身体原因不能进行下一步的评估等情况都会导致筛查工具存在有限性,这些仍然需要更多的研究进行完善。如何能更有效地提高患者的基线功能成为关键问题。
我们认为,核心不在于广泛有效,而是有针对性地迅速提高短板。手术带来的是多个系统间的相互影响,甚至会对几年后、几十年后的功能造成影响。通过对风险进行预测、分析、整合,提前消灭或应对风险,能有效地改善这一问题。然而,随着病情的复杂化和多学科交叉应用模式的建立,愈加庞大的工作量似乎使过程更加复杂,这似乎违背了我们的初衷。当传统的方法不再可行,我们便要寻求突破,大数据的收集和应用成了必然趋势。
大数据在商业、经济等多个领域应用广泛,甚至决定着企业的未来,这也意味着数据对人的生活起着越来越重要的作用。而作为贯穿生命始终的医学,大数据也要贯穿于每个学科,基于数据和分析制定每个决策。大数据所采集的,不是“部分”患者,而是全部患者;不是精确量化,而是大体方向;不是病情的“因果”,而是环环相扣。大数据通过数据的收集、存储、分析、共享、搜索创造着巨大的价值,其中就包括预测分析。机器学习(machine learning,ML)是预测分析的一个主要领域,它主要通过训练算法达到高预测能力。而神经网络和深度神经网络则可以打破传统,分析输入变量和输出间的非线性关系。当它应用于预康复,对现有的方法学进行改变,实现数据实时、有效预测,甚至不断优化算法的预测性康复(predictive rehabilitation),才是我们真正高效的“加速”康复外科。通过对算法模型不断地更新优化,更准确地把握患者需求、节约时间和成本,从根本上改变康复诊疗方式以及促进生物医学研究的开展。
目前,国内外许多研究都证实了预测性研究对临床医学的有效性。Kim等人的回顾性研究中测试了用于预测重症患者心搏骤停的深度学习模型,可以预测随时间的变化心搏骤停发生的概率,从而改善患者的护理情况。Lubelsk等人为了确定最有可能在脊柱手术后到康复机构的患者和他们预期的住院时长,创建了一个预测准确率高达89%的新型计算机。一项通过机器学习算法预测模型评估2型糖尿病、高血压和合并症风险的队列研究,对超过27万名医院访客进行风险评估,结果证明,仅通过简单参数即可达到较高的分类精度,并且综合分类模型较单个模型的准确率更高。在皮肤癌的检测中,深度神经网络甚至显示出与皮肤科医生能力相当的高性能,而将其与移动设备相结合,则能扩展更大的服务范围。Motwani等人对1万余名接受冠状动脉CT血管造影患者的5年全因死亡率进行预测,随访结果表明,预测结果远优于现有的临床和检查指标。这些研究都为开发大型风险预测模型打下了良好的基础。
预测性分析在医疗领域的潜力是显而易见的,预康复与科技相结合定会创造更大的益处,而预测性康复也将是大势所趋。但是,由于需要大量的研究和数据,目前无法得知最佳算法。预测性康复仍有很长的路要走。
(李紫薇,王颖,朱毅)