




恶性肿瘤已经成为人类死亡的第一位或第二位原因,每年全球约有700万人死于恶性肿瘤。我国恶性肿瘤在各种死亡原因中也已排在第二位。恶性肿瘤是当前危害人类健康的重大疾病之一,已越来越成为人们关注的重点。
癌症(cancer)泛指所有恶性肿瘤。肿瘤(tumor)分为良性(benign)和恶性(malignant)。癌(carcinoma)是指起源于上皮组织来源的恶性肿瘤;而肉瘸(sarcoma)是指间叶组织起源的恶性肿瘤。肿瘤不论是良性还是恶性,也不论是上皮来源还是间叶组织来源,本质表现为细胞失去控制的异常增生。
20世纪40年代Ewing提出:肿瘤是一种自主性过度生长的新生物。
现今,对肿瘤的基本概念可以描述为:肿瘤是一种以细胞分化异常,且呈现“自律性(autonomy)”地过度生长(表现为失控制、相对无限制、不协调),并以遗传性方式产生子代细胞的新生物(neoplasm)。
肿瘤的分类繁多,可从病因、组织发生、病理形态和肿瘤发展阶段等诸方面分类肿瘤。组织学分型是肿瘤分类的基础,恶性肿瘤还可以按肿瘤的发展阶段进行分类。
1. 肿瘤的组织学分类
为了有利于世界各国肿瘤工作者交流,促进临床、病理和流行病学研究资料的比较,世界卫生组织(WHO)从20世纪60年代开始,历时10余年,完成了WHO肿瘤组织学分类。80年代初,修订出版了新版WHO《肿瘤组织学分类(第2版)》。2000年起,WHO肿瘤分类从以常规组织病理学为基础的组织学分型,引入了肿瘤的免疫组织化学、细胞和分子遗传学特征进行分型,并更加强调了临床资料在肿瘤分类中的重要性。最近的WHO肿瘤分类将按神经系统、消化系统、造血和淋巴组织、乳腺和女生殖器官、头颈部恶性肿瘤、骨和软组织、内分泌器官、皮肤、泌尿系统和男生殖器官以及肺等陆续出版。肿瘤分类中每一个类型将尽可能用形态学、免疫表型、遗传学特征和临床特点予以确定,使肿瘤的每个类型成为一个独立的病种。
根据各种组织的特点,可将肿瘤分别归类为下列组织学类型。
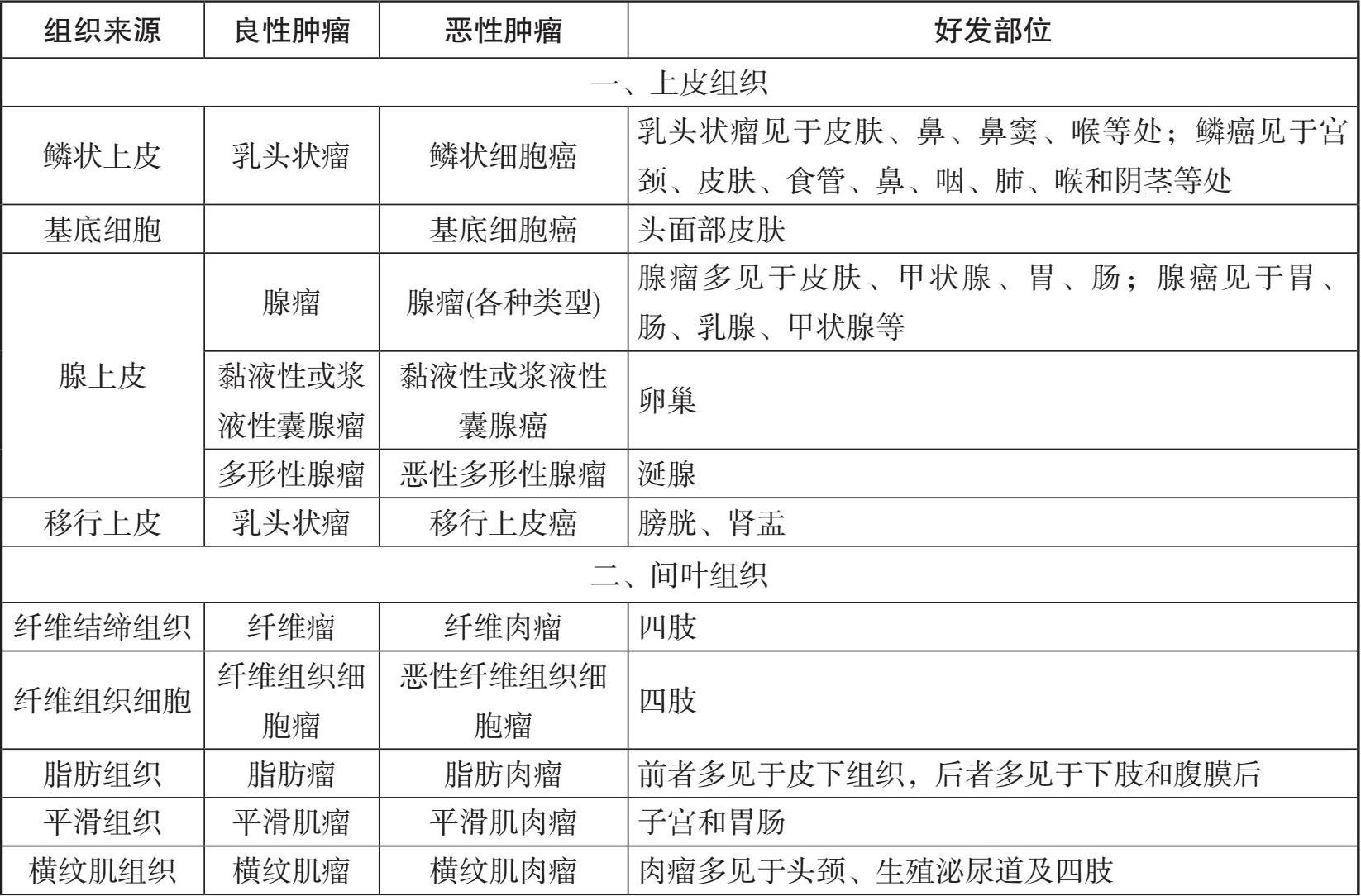
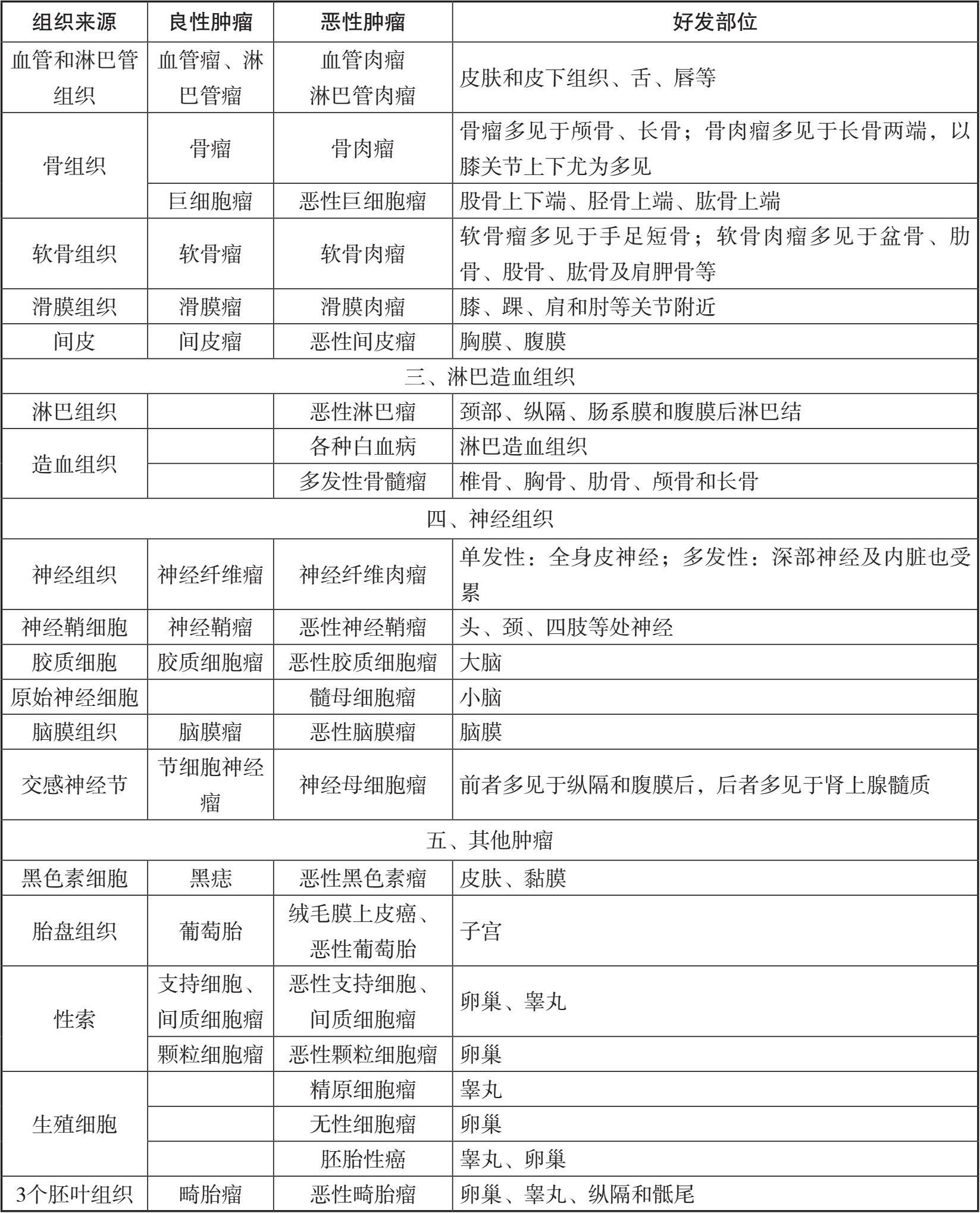
(1)上皮组织来源的肿瘤(epithelial neoplasm) 可来自外胚层(如皮肤)、中胚层(如泌尿生殖道)及内胚层(如胃肠道)。可分为被覆上皮(表皮和被覆空腔管壁黏膜上皮)和腺上皮两种。良性肿瘤,如鳞状细胞乳头瘤、腺瘤。恶性肿瘤,如鳞状细胞癌、移行细胞癌、腺癌。
(2)间叶组织来源的肿瘤(mesenchymal neoplasm) 非淋巴造血间叶组织,包括软组织(纤维组织、脂肪组织、平滑肌组织、横纹肌组织、血管、淋巴管)、骨组织和软骨组织。良性肿瘤,如纤维瘤、脂肪瘤、平滑肌瘤、血管及淋巴管瘤、骨瘤、软骨瘤等。恶性肿瘤,如纤维肉瘤、脂肪肉瘤、横纹肌肉瘤、骨肉瘤。
(3)淋巴造血组织来源的肿瘤(lymphohematopoietic neoplasm) 淋巴造血组织属于中胚层来源,包括淋巴组织、骨髓、脾脏、胸腺、血细胞等。淋巴组织肿瘤和骨髓原始造血组织肿瘤等多属于恶性肿瘤,如霍奇金淋巴瘤、非霍奇金淋巴瘸、多发性骨髓瘤等。
(4)神经组织来源的肿瘤(neurogenic nervous system neoplasm) 属于神经外胚层来源的肿瘤,包括神经纤维、神经鞘膜、神经节、成神经细胞(神经母细胞)、神经胶质细胞等。良性肿瘤,如中枢神经系统常见的神经胶质瘤以及周围神经常见的神经纤维瘤和神经鞘瘤等。恶性肿瘤,如神经母细胞瘤、原始神经外胚层瘤、骨外Ewing肉瘤。恶性黑色素瘤一般认为属于神经外胚层来源,起源于与神经组织有关的黑色素细胞。
(5)胚胎残余组织来源的肿瘤(embryonic neoplasm) 胚胎残余组织来源的肿瘤,如脊索瘤、肺壁细胞瘤、肝母细胞瘤、肾母细胞瘤等。
(6)其他 性索和生殖细胞肿瘤,如卵黄囊瘤;神经内分泌肿瘤、混合性肿瘤如畸胎瘤和癌肉瘤,以及组织来源尚未完全肯定的肿瘤。
同一类型肿瘤可有不同的亚型,这些不同亚型在临床、病理和遗传学方面均存在很大差异,此时应将不同亚型肿瘤看成不同类型的独立病种。例如,横纹肌肉瘤分为胚胎性横纹肌肉瘤、腺泡状横纹肌肉瘤和多形性横纹肌肉瘤3种亚型。腺泡状横纹肌肉瘤与胚胎性横纹肌肉瘤相比,前者发病年龄比后者大,更好发于四肢而不是头颈部;形态学上瘤细胞排列成腺泡状或实性巢状,背景无明显黏液样;易发生局部淋巴结转移而非血道转移,预后更差;细胞遗传学上大多数病例存在t(2;13)(q35;q14)和t(1;13)(p36;q14),涉及PAX3/FKHR和PAX7/FKHR基因融合,不同于大多数胚胎性横纹肌肉瘤中在11p15存在等位基因的缺失。因此,腺泡状横纹肌肉瘤和胚胎性横纹肌肉瘤是两种不同的独立病种。有些肿瘤尽管在形态学上有差异,但其发病机制是相同的,如Ewing肉瘤与原始神经外胚层瘤均表达CD99,都有相同的染色体异常t(11;22)(q24;q12),均涉及EWS/ETS基因融合,故应属于同一独立病种的变异型或同一家族肿瘤的不同形态学表现。
2. 肿瘤的发展阶段分类
肿瘤的发生和发展往往要经历漫长的演变过程。正常细胞在致瘤因子的刺激下,细胞内遗传物质会出现一系列改变。当调节细胞生长、增殖、分化和凋亡等基因发生突变、缺失或扩增,将导致基因表达调控失常。细胞的形态和功能发生改变,转化为瘤细胞。在恶性肿瘤形成之前,局部组织出现的形态改变,称为先兆或前驱(precursor),通常包括癌前病变和癌前状态,前者是组织病理学概念,后者是一个临床概念,其癌变倾向较小,有时为简便起见,将两者放在一起讨论。随着疾病的进展,有些癌前病变会进展为原位癌,最终发展成为具有转移能力的浸润癌。研究表明,从癌前病变→原位癌→早期浸润癌→浸润癌→转移的逐步演变过程带有普遍规律。
1. 一般命名法
肿瘤依据其生物学行为即良性、交界性和恶性来命名。
(1)良性和交界性肿瘤的命名 任何组织的良性肿瘤和交界性肿瘤都称为“瘤”,命名原则是组织来源+形态特征+瘤,如腺瘤、乳头瘤、囊腺瘤、脂肪瘤。交界性肿瘤则常在肿瘤前加上“交界性”、“中间性”、“非典型”、“侵袭性”等,如卵巢交界性浆液性囊腺瘤、甲状腺非典型滤泡状腺瘤、侵袭性骨母细胞瘤。
(2)恶性肿瘤的命名 来自上皮组织的恶性肿瘤称为癌,拉丁文称cancer,希腊文为carcinoma。可分为鳞状细胞癌、腺癌、尿路上皮癌、基底细胞癌和间变性癌等。癌约占恶性肿瘤的90%。来自间叶组织的恶性肿瘤称为肉瘤(sarcoma),如纤维肉瘤、脂肪肉瘤、血管肉瘤、骨肉瘤等,也可在肿瘤前加“恶性”,如恶性淋巴瘤、恶性纤维组织细胞瘤。与癌相比,肉瘤总体来说发病年龄较轻,良恶性相对性较为突出,形态变化多端,成分复杂多样。肉瘤富于细胞,间质少而分散,血管较丰富,以致瘤组织切面如“鱼肉”。如纤维肉瘤、脂肪肉瘤、平滑肌肉瘤、骨肉瘤等。肉瘤容易发生浸润和血道转移。
良性肿瘤与恶性肿瘤鉴别要点见表1.1。
表1.1 良性肿瘤与恶性肿瘤鉴别要点

2. 特殊命名法
按传统习惯、特殊情况约定俗成或人名来命名。例如白血病、蕈样肉芽肿、Hodgkin淋巴瘤、Ewing肉瘤、Wilms瘤等。按肿瘤的形态学特点命名如肺小细胞癌、丛状神经纤维瘤和海绵状血管瘤。按解剖部位命名如迷走神经体瘤和颈动脉体瘤。如肿瘤内含有癌和肉瘤两种成分时称为癌肉瘤。肿瘤内含有两种胚层以上成分时称为畸胎瘤或未成熟畸胎瘤,或冠以恶性如恶性中胚叶混合瘤。来自胚胎组织的肿瘤称为母细胞瘤,大多为恶性,如视网膜母细胞瘤、神经母细胞瘤、肝母细胞瘤;少数为良性,如脂肪母细胞瘤、骨母细胞瘤(如表1.2)。
(1)母细胞瘤(blastoma):该类肿瘤发生于胚胎性幼稚组织,其中来自神经、内脏的神经母细胞瘤、髓母细胞瘤、视网膜母细胞瘤、肾母细胞瘤、肝母细胞瘤、肺母细胞瘤等属恶性;来自间叶组织的平滑肌母细胞瘤、脂肪母细胞瘤、软骨母细胞瘤、骨母细胞瘤基本为良性。
(2)淋巴造血系统肿瘤:绝大多数属恶性,过去通常并不冠以“恶性”或缀以“肉瘤”。如淋巴瘤即代表间叶淋巴组织的恶性肿瘤。目前在实际工作中多用恶性淋巴瘤。
(3)一般而言,来自生殖细胞的肿瘤也属恶性,如精原细胞瘤、无性细胞瘤,因此不必再加前缀“恶性”。来自胚胎残留组织的脊索瘤也属恶性。
(4)有些肿瘤的起源组织如脑膜、间皮,其所属胚层迄今未定,既不能称癌,也不能称肉瘤,而冠以“恶性”,如恶性脑膜瘤、恶性间皮瘤。
(5)有些肿瘤镜下见非一种胚层来源能囊括,或呈现多种组织表现。像畸胎瘤、多形性腺瘤、Brenner瘤,若恶性者应该注明,如恶性畸胎瘤、恶性多形性腺瘤、恶性Brenner瘤等。
(6)对有些来自神经内分泌组织的肿瘤,恶性者要特别注明如恶性神经鞘瘤、恶性嗜铬细胞瘤、恶性副节瘤等。
(7)有些恶性肿瘤仍有其传统习惯名称,如白血病,而黑色素瘤,目前通常称为恶性黑色素瘤。
表1.2 肿瘤分类举例
续表
广义的癌前病变(precancerous lesion)是指凡有可能发展为癌的病变,实际上这一概念包括了癌前病变和癌前状态两类。广义的癌前病变概念有可能增加患者的精神负担,又加重医生定期随访的工作量,甚至过度治疗。狭义的癌前病变是一个组织病理学概念,指癌变倾向较大的病变,WHO规定恶变可能性>20%的病变才属癌前病变,但未加病变发展的时间限制。癌前病变是经组织病理学确诊的,随着活组织检查已被切取,通过定期(半年至1年)随访和反复活检,最后才能确定是否能变为癌。由于取材间隔时间较长,取材部位很难完全一致,要确定前后的因果关系则是建立在癌前病变在一定范围内各点病理改变基本同步化(同一时相)假设的基础上。
癌前病变的结局随病变的轻重、范围、部位以及致癌因子是否消除等因素而异。一般说来,病变进展、稳定和消退约各占1/3,或分别为1/2或1/4。
常见的癌前病变有以下几种。
1. 黏膜白斑 常发生在口腔、外阴等处黏膜,肉眼上呈白色斑块,镜下表现为鳞状上皮过度增生和过度角化,并出现一定的异型性。
2. 慢性炎症 慢性萎缩性胃炎伴肠腺化生,尤其伴不完全结肠化生与肠型胃癌关系密切;慢性宫颈炎,颈管内膜的单层柱状上皮在鳞状化生的基础上偶可发展成鳞状细胞癌;慢性胆囊炎伴胆石症和某些类型慢性膀胱炎也较容易发展成胆囊癌和膀胱癌。
3. 慢性溃疡 慢性胃溃疡和皮肤溃疡,溃疡边缘黏膜或鳞状上皮受刺激而增生,少数病例可发展成胃腺癌和皮肤鳞状细胞癌。
4. 乳腺纤维囊性病 乳腺小叶导管、腺泡上皮增生和乳头状增生、顶泌汗腺(大汗腺)化生以及导管囊性扩张、间质纤维可同时增生,偶可在此基础上发生乳腺癌。
5. 结肠多发性腺瘤性息肉病 本病有遗传性,约半数病例其息肉可恶变为腺癌。
6. 结节性肝硬化 在肝硬化增生结节基础上,增生的肝细胞可恶变为肝细胞肝癌。
7. 未降睾丸 位于腹腔内或腹股沟的未降睾丸易发生精原细胞瘤或其他睾丸肿瘤。
8. 皮肤病 光化性角化病、着色性干皮病和色素痣等皮肤病,表皮细胞或黑色素细胞增生和异型增生,继之可恶变为鳞状细胞癌和恶性黑色素瘤。
瘤样病变(tumor-like lesion)指组织增生,形成形态学上类似于真性实体瘤,但缺乏肿瘤应有特征的肿块。即指非肿瘤性增生所形成的肿块,如瘢痕疙瘩、男性乳腺增生、结节性肝细胞增生、各种囊肿、组织异位、错构瘤、疣、肉芽肿和炎性假瘤等。在临床上,甚至肉眼观察时类似肿瘤,但镜下通常易与真性肿瘤区别。瘤样病变主要依据临床和影像学诊断,有些于一般病理检查中也难定性质,由此可能造成误诊。有些病变在形态学上与肿瘤相似,尤其与恶性肿瘤非常相似,但其本质为完全良性的非肿瘤性病变。例如,淋巴滤泡反应性增生易与滤泡性淋巴瘤混淆;结节性筋膜炎、增生性肌炎和骨化性肌炎非常容易误诊为纤维肉瘤、横纹肌肉瘤和骨肉瘤。对于这些假恶性的瘤样病变必须结合临床、X线、光镜形态和特殊组织技术加以鉴别。
1. 瘤样纤维组织增生(fibromatosis) 包括误称的“硬纤维瘤”“软纤维瘤”“弹力纤维瘤”等。
2. 增殖性肌炎(proliferative myositis) 指横纹肌组织中有多量成纤维细胞增生,后者可显示核分裂象,肿块边界不清。
3. 动静脉畸形(AVM) 即动静脉瘘,多位于脑组织。
4. 血管内乳头状内皮增生(intravascular papillary endothelial hyperplasia) 也称“血管内增殖性血管内皮瘤”,可见血管内局部内皮细胞明显增生,略显异型,可能为血栓机化过程中的一种表现。
5. 瘤样钙化症(tumoral eaicinosis) 软组织局部钙化,含异物巨细胞,肿块质地坚硬,边界不清,其发生可能与局部损伤和钙磷代谢障碍有关。
6. 其他 如肝周灶性脂肪变等。
应当指出,有些根据临床或影像学检查发现的肿块,如囊肿、息肉、皮赘、脂垫等不属瘤样病变范畴。过去文献上称为瘤样病变的一些病变如纤维瘤病变、炎性肌纤维母细胞假瘤,其生物学行为表现为局部侵袭性生长,切除后常局部复发,但通常不发生转移,这些病变不应称为瘤样病变,现已列为中间性肿瘤。最近,分子病理学研究表明,至少某些错构瘤(hamartoma),如肺错构瘤是真性肿瘤而不是瘤样病变。
组织病理学上正确区分瘤样病变与肿瘤,尤其假恶性病变与恶性肿瘤,具有非常重要的临床意义,可避免误诊而造成不必要的过度治疗,如化学治疗或根治性手术。瘤样病变的增生细胞呈多样性,通常不会向真性肿瘤方向发展,但如病因刺激持续存在,或手术切除不彻底,则可复发。
交界性病变(borderline lesions)指某些类似肿瘤,又有可能发展为肿瘤的病变。对交界性病变的认识、诊断和处理是肿瘤防治工作中的重要环节。
1. 可能转变为良性肿瘤的交界性病变 包括:①局限性乳腺小叶增生:可发展为纤维腺瘤;②乳腺腺病:可发展为纤维腺瘤;③肝结节再生性增生(nodular regenerative hyperplasia):可发展为肝腺瘤;④单发性外生骨疣:可发展为骨软骨瘤;⑤甲状腺增生结节:部分可发展为甲状腺腺瘤。
2. 可能转变为恶性肿瘤的交界性病变 包括:①黄色肉芽肿(Xanthogranuloma)多位于腹膜后,可发展为恶性纤维组织细胞瘤;②巨大湿疣(giant eondyloma):是一种可能与人乳头瘤病毒(HPV)感染有关的介于尖锐湿疣与疣状癌之间的病变;③浆细胞性肉芽肿:可发展为浆细胞肉瘤;④重度不典型子宫内膜增生症:可发展为子宫内膜腺癌;⑤间质性子宫内膜异位症:可发展为子宫内膜间质肉瘤;⑥唾液腺淋巴上皮样病变:可发展为淋巴瘤;⑦甲状腺桥本(Hashimoto)病:可发展为淋巴瘤;⑧重度淋巴结反应性增生:可发展为淋巴瘤;⑨水泡状胎块(“葡萄胎”):可发展为恶性水泡状胎块或绒毛膜细胞癌。
交界性肿瘤(borderline tumor):生物学行为介于良性和恶性肿瘤之间的肿瘤称为交界性或中间性肿瘤(intermediate tumor),也有人将主观上难以区别良恶性的肿瘤称为交界性肿瘤。属于交界性肿瘤的有卵巢交界性浆液性或黏液性囊腺瘤、膀胱尿路上皮乳头瘤、甲状腺非典型滤泡状腺瘤、非典型纤维黄色瘤、非典型脂肪瘤、血管肉皮瘤、侵袭性骨母细胞瘤等。对于交界瘤,临床上应以积极处理为原则。
交界瘤种类甚多,典型的如:①腹壁纤维瘤病(abdominal fibromatosis):旧称韧带样瘤或带状瘤(desmoid tumor),多次复发可发展为纤维肉瘤;②破骨细胞瘤(巨细胞瘤)Ⅱ级;③星形胶质细胞瘤Ⅱ~Ⅲ级;④成年人中幼年性黑色素瘤,为细胞增生活跃的类型;⑤有一定数目核分裂象的平滑肌瘤。以上这些都属难定良、恶性的交界瘤。
上皮内瘤变(intraepithelial neoplasia,IN):上皮内瘤形成指上皮性恶性肿瘤浸润前的肿瘤性改变,包括细胞学和结构两方面的异常。上皮内瘤变与异型增生的含义非常近似,有时可互用,但前者更强调肿瘤形成的过程,涵盖的范围更广些,后者更强调形态学的改变。
宫颈上皮内瘤变(CIN):在30年前已提出,并广泛应用,现已扩展到其他部位(如胃、肠、前列腺等)。过去,上皮内瘤变与异型增生一样,分为Ⅰ、Ⅱ、Ⅲ3级。目前已趋向分为低级别(low grade)和高级别(high grade)2级。低级别上皮内瘤变的细胞学和结构异常较轻,仅累及上皮层的一半;高级别上皮内瘤变的细胞学和结构异常均非常显著,累及上皮层大部分或全部。许多研究显示,重度异型增生和原位癌在形态学上不易严格区分,长期随访证实两者进展为浸润癌的危险性没有差别,临床处理也相同。最新WHO分类将重度异型增生和原位癌都归入高级别上皮内瘤变,并建议避免使用原位癌或原位腺癌。
应注意的是高级别上皮内瘤变常与浸润癌同时存在。活检时仅见到高级别上皮内瘤变表示患者同时存在浸润癌,病理医生和临床医生都应正确理解活检组织病理诊断,报告为高级别上皮内瘤变,以避免误诊和误治。
增生(hyperplasia,proliferation)指在某些刺激因素(如物理的、化学的、生物的)的作用下细胞和组织的生理或病理性变化。生物学中由于细胞分裂导致的细胞数目的增多称为增生,可见于生理和病理性状况。前者是一种机体适应性反应,往往与不同刺激引起功能增强或与激素分泌水平有关,如缺氧、失血刺激骨髓引起血细胞增生,妇女妊娠乳腺组织增生。病理性如炎性增生、瘢痕疙瘩。一般指组织细胞的增多,通常同时伴有组织细胞的肥大。一旦刺激因素消除,可以恢复到正常状态。
由于各种致病因素引起的组织和细胞增生,称为病理性增生,可分为非肿瘤性增生和肿瘤性增生。
异型性(atypia)指在肿瘤学中肿瘤组织与其来源的正常组织在细胞形态和组织结构上存在的差异性。是一句可变的肿瘤形态学描述性术语。良性肿瘤的差异性表现为良性肿瘤成熟程度高,分化良好,肿瘤细胞形态与起源组织很接近,异型性小,组织结构紊乱。恶性肿瘤表现为肿瘤成熟程度低,分化差,细胞形态和组织结构均与起源组织不一致,异型性明显。肿瘤细胞表现为细胞形态的多形性,细胞核的多形性如核大,可出现双核、多核,核分裂象增多,可见病理性核分裂。细胞质多嗜碱性。组织结构的异型性表现为细胞排列紊乱,失去正常的层次和结构。
分化(differentiation)指原始干细胞在发育中渐趋成熟的过程,是细胞通过转录调控使基因型转为表型的过程。组织学上一种组织的细胞从胚胎到发育成熟要经过各种分化阶段。通过分化,细胞在形态、功能、代谢、免疫、行为等方面各具特色,各显其能,从而形成不同的组织和器官。如上皮细胞、肌细胞、纤维细胞、肝细胞、神经细胞等都由原始干细胞分化而来,但表现和作用各不相同。因而可以认为,分化是细胞特性的获得或存在。
间变(anaplasia)的组织学概念指退行发育。指的是细胞在分化成熟过程中受到各种因素的作用,基因发生突变或基因调控失常,细胞生长离经叛道,误入歧途,发生质的变化,以致在形态、功能、代谢、免疫、行为等方面显示出分化低或去分化的情况。在肿瘤学中指恶性肿瘤细胞缺乏分化,具有显著异型性的状态。又被称为分化差(poor differentiation)或去分化(dedifferentiation)。间变与分化是两个不同的概念。对肿瘤细胞而言,间变是本质,往往通过细胞的分化差或去分化这类可检测指标来表现和判断,体现间变与分化呈负相关。可以认为间变表现为细胞的低分化,而肿瘤细胞分化差就是因为间变。
化生(metaplasia)是指一种分化成熟的细胞为另一种分化成熟的细胞所替代的过程。亦指一种细胞或组织,在某些因素作用下,由一种组织变为另一种组织。
一般认为组织的化生通常为器官或组织的保护性反应。并非由一种成熟的细胞直接转变成另一种成熟的细胞,而是由比较幼稚的细胞通过增生转变而成。
假瘤(pseudotumor)指的是类似瘤块的病变,但无肿瘤特征,不是真性肿瘤。其与“瘤样病变”不同者在于不能将瘤样病变直接用于诊断,必须分辨写明病名,如增殖性肌炎、肝局灶性脂肪变等,从而被理解为瘤样病变。而假瘤可直接用作诊断名称,如肺炎性假瘤、肺假性淋巴瘤、眼眶炎性假瘤等。假瘤的病理形态和预后随性质而定,可以是一般炎症,也可以是增生性病变。当然,为避免混淆,“假瘤”一词最好不用。