





肾脏是人体重要的生命器官。其主要生理功能之一是生成尿,排出废物,从而使人体的内环境保持相对稳定。正常人每天通过肾小球滤出的原尿约180L,通过肾小管的重吸收,实际排出体外的尿量仅1~1.5L。由此可知,肾脏一旦受损造成其功能减退将会导致机体各个系统功能障碍及器质上的损害,最终导致生命危险。由于部分肾病患者可无任何临床表现,偶于体检发现尿异常及高血压,进一步检查肾功能时可能已有改变。若等到出现临床症状时,肾功能改变已达严重程度。因此,肾功能(renal function)检查对了解有无肾脏疾病、疾病的程度、选择治疗,了解预后及对肾脏病的研究均有重要意义。
血尿素氮(BUN)是人体蛋白质代谢的终末产物,是非蛋白氮的主要组成成分。当肾小球的滤过功能下降到正常的1/2时,BUN升高。因此,BUN虽能反映肾小球的滤过功能,但并非特别敏感的指标。对BUN值的临床评价,应结合其他资料综合分析判断。正常新生儿参考值为l~3.6mmol/L,婴儿1.8~3.6mmol/L,儿童3.6~5.4mmol/L。
1.蛋白质丰富的饮食
当肾小球滤过功能已有所减低时,这种影响更为明显。
2.蛋白质分解过多
如饥饿、急性传染病、大面积烧伤、大手术后、持续高热及甲状腺功能亢进症等。尿素氮产生过多。
3.某些肾前或肾后因素
如脱水、水肿、腹水、尿路结石或肿瘤等引起尿路梗阻,使尿量显著减少或尿闭时,尿素氮排出减少。
4.肾脏疾病
如慢性肾炎、肾动脉硬化症、肾结核和肾肿瘤的晚期等,有效肾单位损害超过60%以上时,尿素氮排出减少,当血尿素氮﹥21.4mmol/L(60mg%)时,称为尿毒症期。
血清肌酐(serum creatinine)是人体内肌酸的代谢产物。肌酸主要在肝脏和肾脏由氨基酸代谢生成,生成后再通过血液循环到达肌肉组织(主要是骨骼肌)中,经肌酸磷酸激酶催化下肌酸可转变为磷酸肌酸。肌酸和磷酸肌酸是肌肉收缩的能量来源和储备形式。而磷酸肌酸不稳定又可转化为肌酐。
正常人肌酐的排泄主要通过肾小球滤过。原尿中的肌酐不被肾小管重吸收。当静脉注射肌酐使血肌酐浓度异常增高时,肾小管也能排泌相当量的肌酐。血清肌酐水平主要取决于肌肉中肌酐的含量,受饮食影响较少,昼夜尿中排泄量常保持在一定范围内。正常小儿血清肌酐浓度随年龄不同而异,出生后血清肌酐值高。6个月~2岁为低值,2~11岁则随身高按比例增加,详见表5-7。
表5-7 正常小儿血清肌酐浓度(μmol/L)

由于血清肌酐值很少受蛋白质代谢及饮食与饮水的影响,故用于判断肾功能较可靠。但由于在肾脏疾病时,血清肌酐升高缓慢,小儿血清肌酐浓度的范围相对较大,即使肾小球滤过率可能已降低50%,其血清肌酐值可能虽有所增高,但仍在正常范围内。只有当肾小管滤过率降低60%以上时,才开始上升至超过正常范围,故血清肌酐值测定有助于较明显的肾功能不全的判断。在急性肾小球肾炎,特别是早期病例,血清肌酐一般不高,如有升高,是病情严重的表现。
肾功能正常时,BUN/Cr的比值通常为10/1。当BUN≥7.5mmol/L(25mg/L)时,即可诊断为氮质血症。当发生氮质血症且BUN/Cr增高时,常提示此氮质血症系肾前因素引起。氮质血症伴BUN/Cr下降时,则提示病变多为肾脏本身实质性病变引起。因此,BUN/Cr的比值可用于鉴别肾前性及肾性氮质血症。
1.基本概念
单位时间内从双肾滤过的血浆的毫升数即肾小球滤过率(glomerular filtration rate,GFR)。它是测定肾小球滤过功能的重要指标。假设:x:存在于血中并能从肾小球滤过的物质;Px:代表x在血浆中的浓度;Ux:代表x在尿中的浓度;V:每分钟尿量;E:每分钟从肾小管中排泌的x的物质的量;R:每分钟由肾小管重吸收的x物质的量。
则:GFR·Px=Ux·V+R-E
如果x在肾小管内不被重吸收也不排泌,只由肾小球滤过并清除则上述公式为:
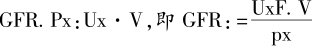
用清除率来表示肾小球滤过功能比单纯测某物质从尿中排出的绝对量更好,因后者与血浓度有关。而清除率能更好地反映肾脏的排泄功能,即净化血液的程度。
2.菊粉清除率(Cin)
菊粉(inulin)是从植物块茎中提取的不带电荷的果糖聚合物。人体内无此物质。菊粉无毒性,不参与任何化学反应。它可以从静脉注入人体,不与血浆蛋白结合,主要分布于细胞外液。菊粉可以从肾小球中滤过却又不被肾小管重吸收,人体既不能合成也不能分解,完全符合上述测定GFR的要求。再则,菊粉在血浆中的浓度并不影响GFR测定的准确性。故Cin可正确反映肾小球的滤过功能,可以作为测定GFR的金标准。
测定Cin时,患者应于清晨空腹平卧,静脉滴注10%菊粉溶液,同时放置导尿管。待血浆中菊粉浓度稳定在10mg/L水平,每分钟尿量稳定后,测尿中菊粉浓度,代入公式Cin=(Uin·v)/Pin即可求出Cin数值,亦即患者的GFR。Cin虽然精确,但由于测定时程序繁杂,故不适于临床应用,应考虑以体内其他物质的清除率代替Cin。急性肾小球肾炎、肾功能不全时其清除率显著降低,慢性肾小球肾炎、肾动脉硬化症等均有不同程度的降低,肾盂肾炎时可稍有降低。
3.内生肌酐清除率(endogenous creatinine clearance rate,Ccr)测定
正常人体内肌酐根据来源不同,可分为内源性和外源性。若限制受试者摄取含肌酐的饮食,待外源性肌酐排出,此时血浆内肌酐为内源性的。由于肌酐大部分可经肾小球滤过,而又不被肾小管重吸收,且在一般情况下,肾小管认为仅分泌少量肌酐,所以肌酐清除率基本上能反映GFR。所以,目前临床上常采用此法测定肾小球滤过功能。临床上常将肾脏在1分钟内把若干毫升血浆内的内生肌酐全部清除出去称为内生肌酐清除率。
方法:①受试者连续3天低蛋白饮食,禁食肉类,且避免剧烈活动。②第4天晨7时排尽尿液弃之,准确留24小尿液(4~5ml甲苯防腐);准确测定尿液总量及尿肌酐含量;同时于留尿当天采血测定血浆肌酐浓度。③用下式计算内生肌酐清除率。

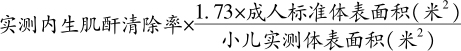
正常值:新生儿25~70ml/(min·1.73m 2 ),6~8个月65~80ml/(min·1.73m 2 ),2~3岁以上80~126ml/(min·1.73m 2 )。
临床意义: ①此实验操作方便,是目前常用的检查肾小球功能的方法。②内生肌酐清除率降低见于不同程度的肾功能损害,测定结果可以粗略估计有效肾单位数。但当肾功能不全时,肾小管的排泄也相应增加,故其测定的结果比实际的清除率偏高。③婴幼儿正常值波动范围较大,准确性较差。
4.血清胱蛋白酶抑制剂C(cystatin C)测定
cystatin C是一种非糖基化的碱性蛋白产物,分子量为13.359kD的低分子量蛋白,由120个氨基酸组成,这种蛋白质是细胞溶酶体半胱氨酸蛋白酶的抑制剂。其基因是看家基因,在所有有核细胞中都可以表达,产生速度十分稳定,不受炎症、感染、肿瘤、饮食、体重及肝功能变化的影响,分子量大于肌酐,且带正电,易通过肾小球滤过屏障,它在体内唯一的代谢途径是通过肾脏排泄,并在肾小管上皮细胞内完全降解,这些特点使它能更好地反映肾小球滤过屏障通透性的早期变化,cystatin C在肾小球滤过率(GFR)检测方面具有更高的敏感性与特异性。
测定方法:以免疫试验为基础,有4种方法可测定cystatin C:①酶放大免疫扩散法,此法繁琐,不适于大样本检测。②带荧光标记的多相酶放免试验。③比浊法免疫试验,仅需时约15分钟,较快捷。④颗粒强透免疫比浊法(particle enhanced turbidimetric immunoassay,PETIA)是目前较常用的方法。测定试剂盒购自德国Doda Behriny公司。将兔抗人cystatin C多克隆抗体标记在聚苯乙烯乳胶颗粒上,采用乳胶颗粒增强的免疫散射浊度法测定。测定在Behring nephelometer系统上完成,质控品测定值在靶值上下10%以内即进行标本测定。利用固定时间法,读取一定时间范围内(10秒和6分钟)体系光散射的变化,计算血清标本中的cystatin C水平。
测定值:成人男性17~60岁为0.62~0.91mg/L;成人女性17~60岁为0.52~0.83mg/L;儿童﹤5个月0.8~2.3mg/L,﹥5个月0.5~1.1mg/L。
儿童5个月以后cystatin C参考值范围与成人类似,可直接利用cystatin C的测定结果,而不经体表面积或体重的转换来反映肾小球滤过功能改变。
临床意义: cystatin C增高见于肾小球滤过功能受损。cystatin C与24小时CCr有同样的敏感性,比肌酐更能够早期反映肾小球滤过功能的损害。尿中cystatin C水平亦可作为肾小管损害的监测指标,正常尿中cystatin C水平很低(3.0mg/L)。因其具有无放射性,无需昂贵的技术设备,也无需准确肾留取24小时尿液等优点,适应患者更广泛。可作为临床检测肾小球滤过功能和肾小管损害更便捷的方法。
5.尿素清除率(urea clearance rate)试验
尿素可被肾小球自由滤过,60%排出体外,40%被肾小管重吸收。肾小管对尿素的重吸收量与尿量成反比,若每分钟尿量﹥2ml,尿素排除较多,称最大清除率;如每分钟尿量﹤2ml,尿素排除减少,清除率与尿量的平方根成正比,称标准清除率;若每分钟尿量﹤1ml,则不宜进行此试验。正常1.73m 2 体表面积的成人,最大清除率正常值为75ml/min,标准清除率正常值为54ml/min。
方法:试验日停进早餐。患者饮水1杯,30分钟后排尽尿弃之,记录时间。第一次排尿后l小时再排尿,收集、记录时间。采静脉血2ml,草酸钾抗凝。患儿再饮水一杯,1小时收集尿液,计量。分别测定尿量,血、尿中尿素氮浓度。根据测定值,求出清除率C值。临床上亦常根据实际体表面积加以矫正,以正常成人值为100%,求出百分率,作为表示的尿素清除率。即:

正常值[ml/(min·1.73m 2 )]:新生儿30,6~8个月45~60,2~3岁以上70~75。若求其百分率,则正常平均值均为70%~130%。
临床意义: 尿素清除率试验是测定肾脏排泄血中尿素氮能力的方法,较测定血尿素氮更能敏感地反映肾功能情况。尿素清除率减退,见于不同程度的肾功能损害:50%~70%时可疑有肾功能不正常;﹤50%时,血中尿素氮可出现潴留,示有肾功能减退;20%~40%时示有中度损害;﹤20%时示有重度肾功能损害。
临床应用时应注意:尿素的最大清除率只及肾小管实际滤过率的60%,而标准清除率常低于真值的50%。尿素清除率试验常受饮食、尿量、肾小管重吸收功能等因素的影响。
根据测得的肾小球滤过率(GFR)和肾血浆流量(RPF),求两者的比值可推算出肾小球滤过的部分即滤过分数(FF)。
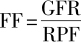
正常值:小儿肾血浆流量、滤过分数正常值见表5-8。
表5-8 小儿肾血浆流量、滤过分数正常值
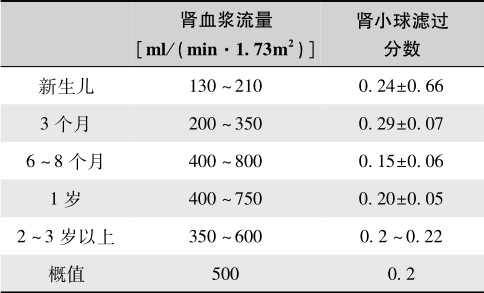
临床意义: 肾小球滤过分数增加,常由肾血浆流量降低引起,主要表示肾脏血流障碍,见于慢性肾小球肾炎末期、肾硬化、高血压或心功能不全等。滤过分数降低,常由肾小球滤过功能障碍引起,见于急性肾小球肾炎、慢性肾小球肾炎初期等。
β 2 -MG是体内有核细胞包括淋巴细胞、血小板、多形核白细胞产生的一种小分子球蛋白;与同种白细胞抗原(HLA)亚单位是同一物质;与免疫球蛋白稳定区的结构相似。β 2 -MG广泛存在于血液、尿、脑脊液、唾液以及初乳中。正常人血浆中β 2 -MG浓度较低,仅1.5mg/L。正常情况下,β 2 -MG可自由通过肾小球,然后又经近端小管几乎全部重吸收。当肾小球滤过功能受损时,血中β 2 -MG将上升。因此,血中β 2 -MG水平是测定肾小球滤过功能的一个较为敏感的指标。值得注意的是:类风湿性关节炎、SLE、恶性淋巴瘤及骨髓瘤等疾病也可导致血浆中β 2 -MG升高。临床上应注意鉴别。
1.肾小管最大重吸收量的测定 近曲肾小管重吸收功能正常时,经肾小球滤过的葡萄糖,将被全部吸收,此时尿糖试验呈阴性。若血浆中葡萄糖不断升高,超过某一浓度后,肾小管重吸收功能将不再随血浆血糖浓度升高而增加重吸收,此时的葡萄糖重吸收量称肾小管葡萄糖最大吸收量(TmG)。没有被重吸收的葡萄糖将随尿排出,此时尿糖试验将呈阳性。
(1)TmG的计算公式为:
TmG(mg/min)=GFR×Pc-UG×V
P:血浆中葡萄糖浓度(mg%);U:尿中葡萄糖浓度(mg%);V:1分钟尿量(ml);GFR:肾小球滤过率(ml/min)
(2)正常值:根据Crossmann报告:3~15岁小儿TmG为(254±115)mg/1.73m 2 ;TmG/GFR为1.82mg/ml。
(3)临床意义:TmG可反映近曲肾小管的功能,估计有效肾单位的数据。范可尼综合征、慢性肾盂肾炎、间质性肾炎等引起近曲肾小管损害时,可导致TmG值降低。在某些肾单位的肾小球闭塞时,导致葡萄糖不能滤过,也可使TmG降低。
2.肾小管排泌量测定 常采用酚红排泌试验来测定肾小管的排泌量。酚红(PSP)是一种对人体无害的染料,静脉注射后,除小部分由胆汁通过大便排出外,大部分由肾脏排出。在肾脏的排泌过程中,肾小球滤过的仅是4%~6%的游离酚红;经近曲小管主动分泌的94%~96%的酚红系与血浆白蛋白结合的酚红,其排泌过程包括两个步骤:第一步是与白蛋白结合的酚红先行解离,然后进入肾小管上皮细胞中;第二步是肾小管上皮细胞把酚红排泌于肾小管腔内。当肾小管上皮细胞将周围毛细血管内游离的酚红排泌于尿中之后,肾小管周围环境中游离的酚红含量减少,又促使结合的酚红游离,然后再从肾小管上皮细胞中排出。在刚注射之后,血浆中的酚红含量相对来说是最高的,其排泌的绝对速度也应最快,于注射后15分钟时,已达到排泌高峰,其后排泌的酚红量逐渐降低。故注射后15分钟,尿中排泌的酚红量能最敏感地反映肾小管的排泌功能。肾血液循环障碍时,肾血流量下降,15分钟排泌量受影响最大,但由于血液经过反复循环,经肾脏排出的酚红逐步积累,1小时或2小时的排泌总量仍可达正常水平。因此,在规定时间测定酚红的排泌量,可作为判断近曲小管排泌功能的指标。因其排泌量在很大程度受肾血流量的影响,如休克、心功能不全、水肿等都可使酚红排泄量降低。故并非特异性检查方法。
(1)方法:①静脉注射法:试验前饮水200ml,20分钟后排尿弃去。随即按体重5kg以下婴儿1.8mg(0.6%PSP 0.3ml)、体重5kg以上婴儿3mg(0.6%PSP 0.5ml)、2~5岁3.6mg(0.6%PSP 0.6ml)、5岁以上成人6mg(0.6%PSP 1ml)量,准确静脉注射0.6%的酚红。注射后15、30、60及120分钟准确地各收集尿1次,标记送检。②肌内注射法:更适合于小儿,酚红剂量同静脉注射法,注射后60及120分钟分别留尿送检。
(2)正常值:
 静脉注射法:
静脉注射法:
15分钟值 35%(范围28%~51%)
30分钟值 17%(范围13%~24%)
60分钟值 12%(范围9%~17%)
120分钟值 6%(范围3%~10%)
2小时总值 70%(范围68%~84%)
 肌内注射法:
肌内注射法:
色素初发现时间 5~10分钟
60分钟值 30%~60%
120分钟总值 50%~80%
(3)临床意义:
1)如果试验操作准确,又能排除肾外因素的干扰,静注法则15分钟值﹤25%时,即使2小时总值正常,均属肾功能减退的表现;若15分钟值﹤12%,2小时总值﹤55%,则肯定有肾功能不全;若2小时总值﹤55%~40%时,则示肾功能有轻度损害,如下降至39%~25%为中度损害,降至24%~11%为重度损害,降至10%~0%为极重度损害。肌注法2小时排出总量﹤50%为异常。
2)本试验对肾小管有明显损害的疾病意义较大。如慢性肾小球肾炎、慢性肾盂肾炎、肾血管硬化症等,其排泌量降低,常与病变程度平行。当发展到氮质血症时,酚红排泌量常明显降低。
3)急性肾小球肾炎时,酚红排泌量多为正常,但由于血流量降低亦可导致肾小管排泌功能减退。
4)肾前因素引起的酚红排泌量降低见于:心功能不全、休克时,由于肾循环障碍,酚红排泌量降低;显著水肿时,因不少酚红进入细胞外液,亦可使酚红排泌量降低。
(4)注意事项:
1)试验前一天不能服用遇碱而显色的药物(如酚酰、山道年等),以免干扰试验结果。阿司匹林、保泰松、青霉素等因与酚红排泄时竞争,故试验前24小时应停用上述药物。亦不可饮茶或咖啡或服用利尿剂等。
2)尿量少时,易有误差,故试验前充分饮水甚为重要,一般饮水量为200ml,但尿量较大时,排出量亦高。
3)静注法注射酚红量应十分准确,切勿溢出血管外,否则结果偏低;注射量过多,可使结果偏高;尿液如有洒失,结果不准。上述原因引起的结果不真实须于2天后再复查1次。
3.尿氨基酸测定(见本章第一节)。
4.尿中溶菌酶(Lys)及β 2 -微球蛋白(β 2 -MG)测定 Lys与β 2 -MG均为小分子蛋白质。两者均由肾小球自由滤过,绝大部分在近端小管被重吸收,所以,正常情况下,尿中两者含量甚微。正常人尿中Lys﹤3μg/ml,β 2 -MG﹤0.2μg/ml。如血中含量正常,尿中含量增高,则提示近端小管重吸收功能障碍。
近端肾小管在神经体液的调节下,对机体内环境保持相对稳定具有非常重要的作用。临床上通常检查远端肾小管功能的方法主要有以下几种:
1.尿比重
若持续低比重尿,则说明远端肾小管浓缩功能减低。
2.尿浓缩稀释试验
(1)禁水试验(Fishberg法):
当机体禁水一段时间后,呈乏水状态,正常时可因血浆渗透压升高刺激下丘脑视前区渗透压感受器,促使抗利尿激素分泌增加,后者作用于远曲肾小管和集合管,使之对水再吸收增加,尿液的比重和渗透压增加,出现浓缩。禁水试验可采用禁水8、12和18小时等的方法,根据情况选择。
1)方法:
试验前日晚6时后禁水、禁食,就寝前排尿弃去,如夜间有尿也弃去。翌晨6时留第一次尿,7时及8时再留第二次尿。留尿期,受试者保持卧位。准确测定上述3份尿液的比重或尿渗透压。尿比重受温度、蛋白质含量变化及盐类结晶的影响,应予以校正。
2)参考值:
正常小儿最高尿比重为1.022~1.035,最高尿渗透压为800~1400mOsm/L。试验结果中有一次尿比重达1.022或尿渗透压达800mOsm/L以上即为正常。
3)临床意义:
如3次尿比重皆在1.020以下或尿渗透压在800mOsm/L以下,则示尿浓缩功能减退,比重或渗透压越低表明功能损害程度越严重,主要见于慢性肾炎、慢性肾盂肾炎、间质性肾炎、肾积水、Fanconi综合征等。尿毒症时尿比重固定在1.010左右,说明肾脏只起滤过血浆的作用,而完全丧失浓缩稀释作用,为肾萎缩所致。尿浓缩功能试验较PSP排泌试验敏感。
4)注意事项:
如果试验的前一天应用了任何利尿剂,受试者处于水肿消退期、有心功能不全均影响测试结果。
(2)莫森索尔试验(Mosenthal test):
受试者可维持平日的饮食生活习惯,避免试验带来的生活不便。
1)方法:
试验前停用利尿剂,晚餐照常进食,晚8时后不再饮食,试验日正常进食,晨8时排尿弃去,于上午10时、12时,下午2、4、6、8时及次晨8时各留尿1次,分别准确测定各次的尿量和比重。
2)参考值:
夜尿量不应超过全日尿量的1/3,夜尿比重应较高,应达1.020或以上。白昼尿比重随饮水量而有所差异,可有1.002~1.020以上,其差异不应﹤0.008~0.009。
3)临床意义:
肾脏浓缩功能减退时表现为夜尿量超过全日尿量的1/3,夜尿比重达不到1.020,其尿比重固定于1.01左右(即等张尿),示远端肾单位的浓缩稀释功能已丧失。
尿的稀释功能的测定亦反映远端小管的功能,但由于需要在短时期内大量饮水,可引起不良反应甚至水中毒,况且又受许多肾外因素影响,不够敏感,临床上已很少采用。
3.尿渗透压(urine osmotic pressure)的测定
正常人每天大约从尿中排出600~700mOsm的溶质,因此,若24小时尿量为1000ml时,则渗透压约600mOsm/kg H 2 O,若24小时尿量为1500ml时,则尿渗透压约300mOsm/kg H 2 O;总之,尿渗透压应高于血渗透压。禁水8小时后晨尿的渗透压应﹥700~800mOsm/kg H 2 O,尿蛋白对渗透压影响较小,但若有尿糖时则渗透压明显增高。
4.无溶质水清除率(free water clearance,CH 2 O)
无溶质水清除率CH 2 O是指单位时间内从血浆中清除至尿中不含溶质的水量。正常人排出的均为含有溶质且浓缩的尿,故CH 2 O负值。负值代表肾浓缩功能,负值越大示浓缩功能越强;正值代表肾稀释尿液的功能。其计算公式为:

其中渗透分子浓度常以渗透压表示。
正常人禁水8小时后晨尿CH 2 O为-25~120ml/h。CH 2 O可用于了解远端肾小管浓缩功能状态。急性肾小管坏死时,CH 2 O常为正值。因此,可用CH 2 O作为观察肾小管功能恢复状况的指标。
分侧肾功能检查包括静脉肾盂造影(IVP)、放射性核素肾图、肾显像、肾功能造影等,将在其他有关章节分述。
肾素是由肾小球旁器产生的一种糖蛋白,它具有蛋白水解酶的活性,能使血管紧张素原转化为血管紧张素Ⅰ,后者在血管紧张素转化酶的作用下可转化为血管紧张素Ⅱ,血管紧张素Ⅱ可促进抗利尿激素的分泌,进一步促进醛固酮的分泌。临床上常采用放射免疫分析技术测定PRA。其基本原理是血浆中内源性肾素和一定量肾素基质在37%下孵育一段时间后,即可生成一定量的血管紧张素Ⅰ(A 1 ),若在此反应系统中加入A转化酶抑制剂抑制A 1 分解,然后用放射免疫分析技术测A 1 。此时,A 1 生成量即能反映PRA。由于试剂盒的差别及各个实验室的条件限制,PRA的正常值略有差别。通常,原发性醛固酮增多症患儿血浆肾素活性常降低;继发性醛固酮增多症(如肾血管性高血压、Batter综合征)等,常增高。
血浆中A Ⅱ 浓度可直接应用放射免疫技术测定。
肾脏激肽释放酶-激肽系统(kallikrein-kinin system,KKS)的活性常通过测定尿中激肽释放酶而推测出来。目前,国内外常采用以下几种方法测定:①通过测定激肽生成量来推算酶活性;②使用裂解合成精氨酸酯的方法来测定其活性;③放射免疫分析技术直接测定激肽释放酶的浓度;④应用免疫学方法测尿中激肽。慢性肾炎与急、慢性肾衰KKS活性均降低。
肾脏是合成1,25-二羟维生素D 3 [1,25-(OH) 2 D 3 ]的主要器官。肾病综合征、慢性肾衰竭以及肾小管疾病均可引起1,25-(OH) 2 D 3 降低。而原发性甲状旁腺功能亢进、结节病及特发性尿钙增多症、低血磷则可使1,25-(OH) 2 D 3 升高。
目前,国内外常采用放射受体分析法、放射免疫分析及Sephader LH20层析分离等技术测定血中1,25-(OH) 2 D 3 ,国内正常参考值见表5-9。
表5-9 血1,25-(OH) 2 D 3 正常参考值
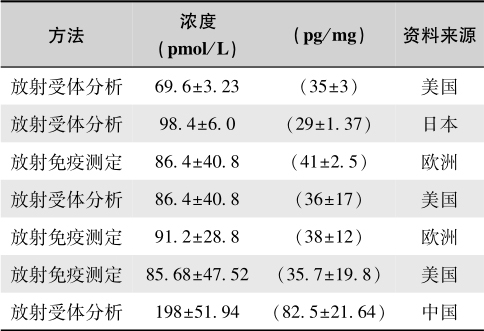
注:参见王海燕《肾脏病学》,1996
临床意义: 血浆1,25-(OH) 2 D 3 减少见于慢性肾功能衰退衰竭、肾病综合征、原发性甲状旁腺功能减退与假性甲状旁腺功能减退、抗维生素D佝偻病(性连锁低血磷性佝偻病)或软骨病、维生素D依赖性或假性维生素D缺乏性佝偻病、铝中毒、肾小管疾病(范可尼综合征、Lowe综合征、肾小管酸中毒等)。升高见于原发性甲状旁腺功能亢进、结节病、特发性尿钙增多症、低血磷、垂体生长素瘤等。
(何小解)